Clear Sky Science · es
Terapia combinada de células madre mesenquimales y metformina modula vías macromoleculares clave en la fibrosis pulmonar según evidencia de metabolómica no dirigida
Por qué importan los pulmones cicatrizados
La fibrosis pulmonar idiopática es una enfermedad pulmonar implacable en la que el tejido pulmonar normal y esponjoso se reemplaza lentamente por una cicatriz rígida. Las personas tienen dificultad para respirar, y los fármacos actuales mayormente solo ralentizan el deterioro en lugar de reparar verdaderamente el daño. Este estudio en ratas explora una idea nueva: combinar un fármaco común para la diabetes, la metformina, con células vivas reparadoras llamadas células madre mesenquimales para ver si juntos pueden tanto ablandar la cicatrización pulmonar como restablecer la química alterada del organismo.
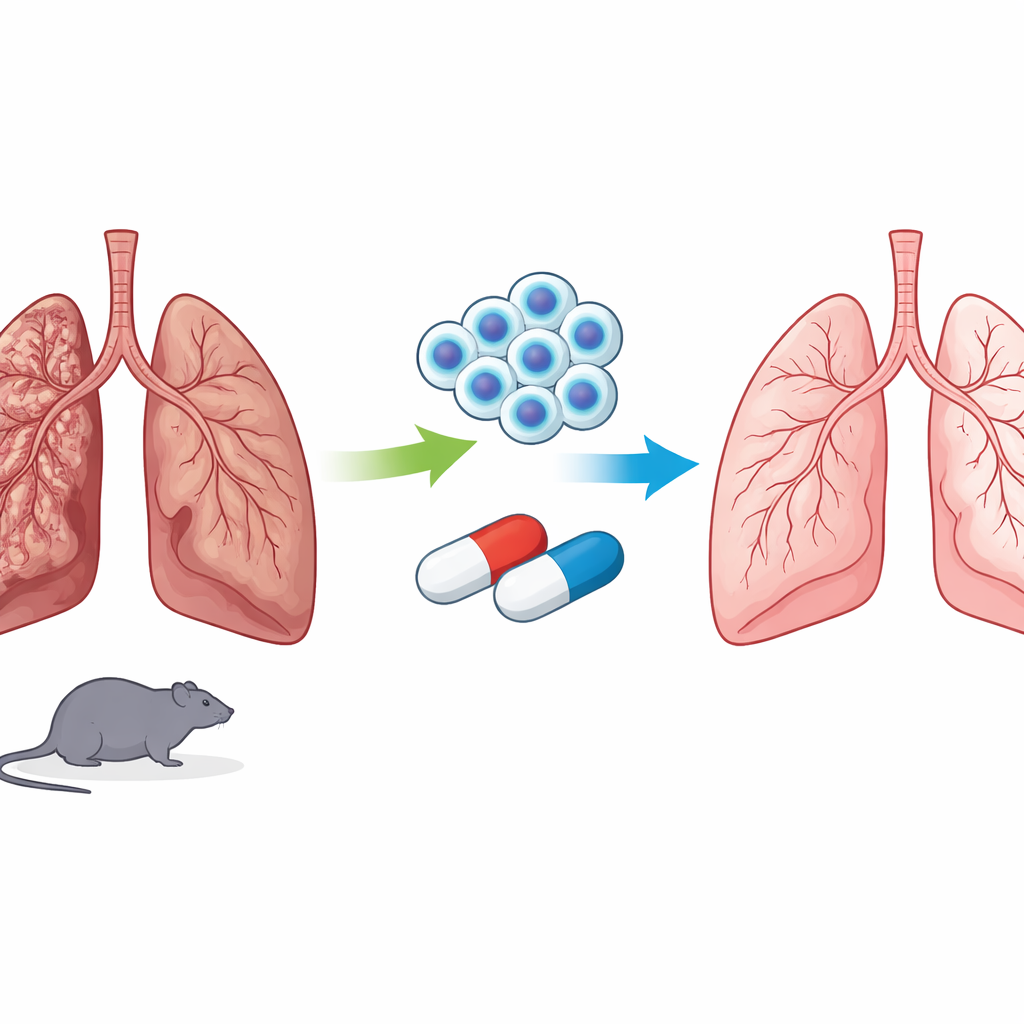
Cicatrización en los pulmones
En la fibrosis pulmonar idiopática, los pequeños sacos de aire de los pulmones se engrosan y distorsionan a medida que se acumulan capas de colágeno y otras fibras. El desencadenante exacto se desconoce, pero las lesiones repetidas en las células que recubren los sacos de aire y la reparación defectuosa generan un círculo vicioso de inflamación, células formadoras de cicatriz hiperactivas y pérdida de la estructura pulmonar normal. La supervivencia tras el diagnóstico suele ser de solo unos años. Los fármacos existentes aprobados para esta patología pueden frenar una mayor cicatrización pero rara vez revierten el tejido ya dañado, por lo que los investigadores buscan tratamientos que puedan tanto calmar la enfermedad como ayudar a los pulmones a reconstruirse.
Dos aliados: un fármaco contra la diabetes y células reparadoras
La metformina es mejor conocida como una pastilla segura y económica para la diabetes tipo 2, donde ayuda a las células a manejar la energía de forma más eficiente. Trabajos recientes de laboratorio sugieren que también puede convertir a las células formadoras de cicatriz en el pulmón hacia un estado menos dañino. Las células madre mesenquimales, que pueden obtenerse de tejidos como la grasa o la médula ósea, se dirigen a órganos lesionados y liberan moléculas que atenúan la inflamación y favorecen la reparación tisular. Dado que estas dos terapias actúan de forma diferente —una reprogramando el metabolismo celular y la otra calmando las reacciones inmunitarias y promoviendo la curación— los autores razonaron que usarlas juntas podría ofrecer un beneficio más fuerte y completo que cualquiera de ellas por separado.
Probar la combinación en ratas
Para explorar esta idea, el equipo empleó un modelo estándar de fibrosis pulmonar en ratas en el que un fármaco quimioterápico, la bleomicina, se administra directamente en la tráquea para desencadenar la cicatrización pulmonar. Tras desarrollarse la fibrosis, los animales recibieron metformina, células madre, ambas terapias juntas o ningún tratamiento. Los investigadores examinaron cortes finos de tejido pulmonar al microscopio y también midieron cientos de pequeñas moléculas en muestras de sangre y pulmón mediante una técnica avanzada de química llamada metabolómica no dirigida. Esto les permitió ver no solo si la cicatrización mejoraba, sino también cómo cambiaba la bioquímica interna del organismo con cada tratamiento.
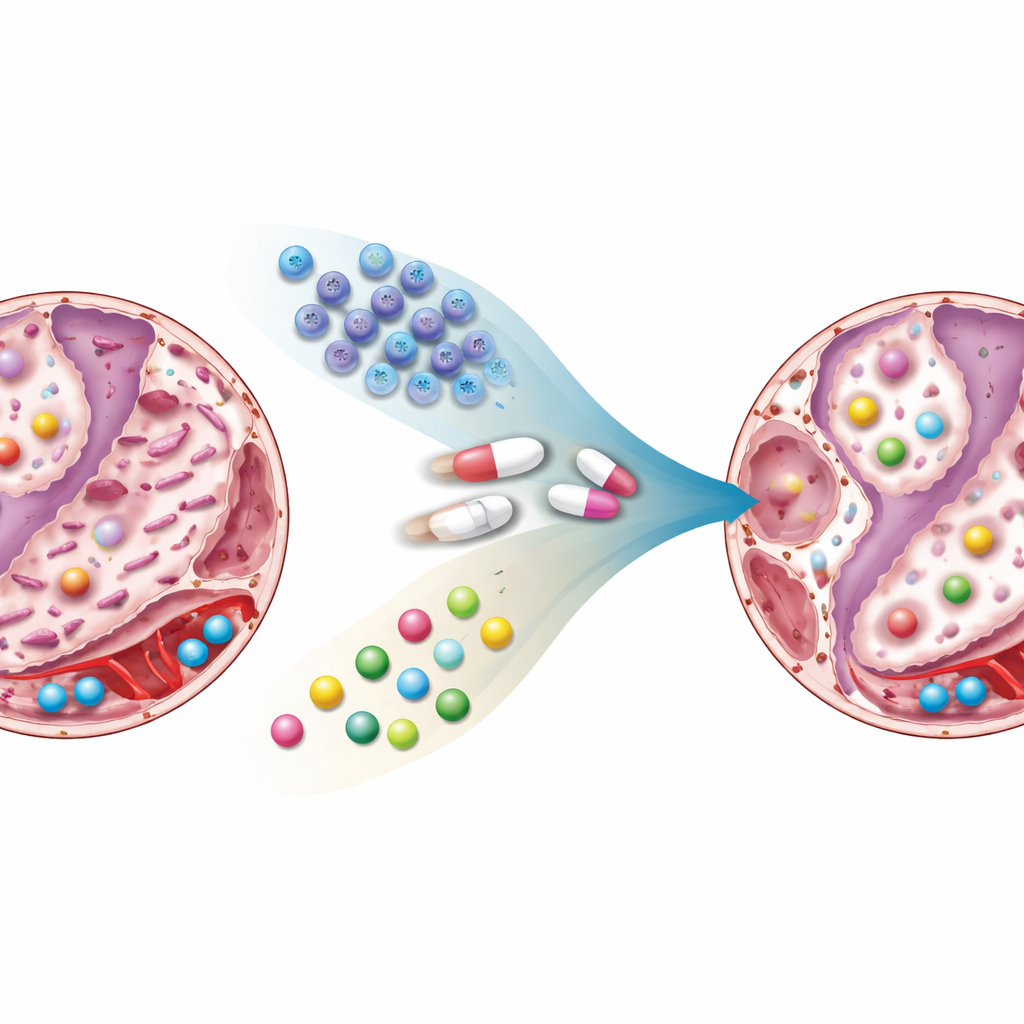
Qué cambió en pulmones y sangre
La metformina o las células madre por separado redujeron la cicatrización hasta cierto punto, pero la terapia combinada produjo el efecto más llamativo: el tejido pulmonar se acercó a la normalidad, con paredes más delgadas, menos colágeno y menos focos fibróticos. Las huellas químicas contaron una historia similar. En las ratas fibróticas sin tratar, muchos metabolitos relacionados con el uso de azúcares, las grasas, las hormonas del estrés y las moléculas de señalización estaban claramente alterados. Los niveles de compuestos vinculados a la degradación de la serotonina, la producción de hormonas del estrés y ciertos lípidos y aminoácidos se modificaron en formas que favorecen la cicatrización continua. Con el tratamiento, especialmente con la combinación, estas moléculas volvieron hacia el patrón observado en ratas sanas. Algunos cambios parecieron estar más vinculados a la metformina, otros a las células madre, y algunos aparecieron solo cuando se administraron ambas terapias, lo que sugiere una sinergia genuina.
Pistas para tratamientos futuros
Al alinear los cambios químicos con la curación tisular, el estudio destaca nueve moléculas pequeñas en sangre y tejido pulmonar que se correlacionan estrechamente con la gravedad de la enfermedad y la respuesta a la terapia. Estas incluyen marcadores del manejo de azúcares, el equilibrio energético, la actividad hormonal y la señalización célula a célula. En el futuro, tales moléculas podrían servir como pruebas sanguíneas sencillas para monitorear cómo progresa la fibrosis o cuán bien funciona un tratamiento, sin necesidad de biopsias pulmonares repetidas. Igualmente importante, señalan los procesos subyacentes que podrían merecer ser blanco de nuevos fármacos o combinaciones.
Qué podría significar esto para los pacientes
La conclusión para un público general es que la combinación de metformina con células madre mesenquimales en un modelo de ratas hizo más que solo ralentizar la cicatrización pulmonar: la revirtió en parte y ayudó a restaurar un entorno químico interno más saludable. Aunque este trabajo aún está en una fase preclínica temprana y se ha realizado solo en animales, sugiere que atacar la fibrosis desde múltiples frentes a la vez puede ser la clave. Si futuros estudios en humanos confirman estos hallazgos, una pastilla conocida junto con células reparadoras preparadas cuidadosamente podrían algún día ofrecer a las personas con fibrosis pulmonar no solo más tiempo, sino pulmones con mejor función.
Cita: Morsi, K., Abdelmoneim, T.K., Youssef, N.A. et al. Combined mesenchymal stem cells and metformin therapy modulates key macromolecular pathways in pulmonary fibrosis based on evidence from untargeted metabolomics. Sci Rep 16, 14641 (2026). https://doi.org/10.1038/s41598-026-46691-8
Palabras clave: fibrosis pulmonar idiopática, células madre mesenquimales, metformina, metabolómica, terapia para fibrosis pulmonar