Clear Sky Science · it
Terapia combinata con cellule mesenchimali e metformina modula vie macromolecolari chiave nella fibrosi polmonare: evidenze da metabolomica non mirata
Perché importa la cicatrizzazione dei polmoni
La fibrosi polmonare idiopatica è una malattia polmonare implacabile in cui il normale tessuto polmonare spugnoso viene gradualmente sostituito da cicatrici rigide. Le persone faticano a respirare, e le terapie attuali per lo più rallentano il declino senza realmente riparare il danno. Questo studio nei ratti esplora un’idea nuova: associare un comune farmaco per il diabete, la metformina, a cellule riparatrici vive chiamate cellule staminali mesenchimali per verificare se insieme possono sia ammorbidire le cicatrici polmonari sia ristabilire la chimica interna alterata dell’organismo.
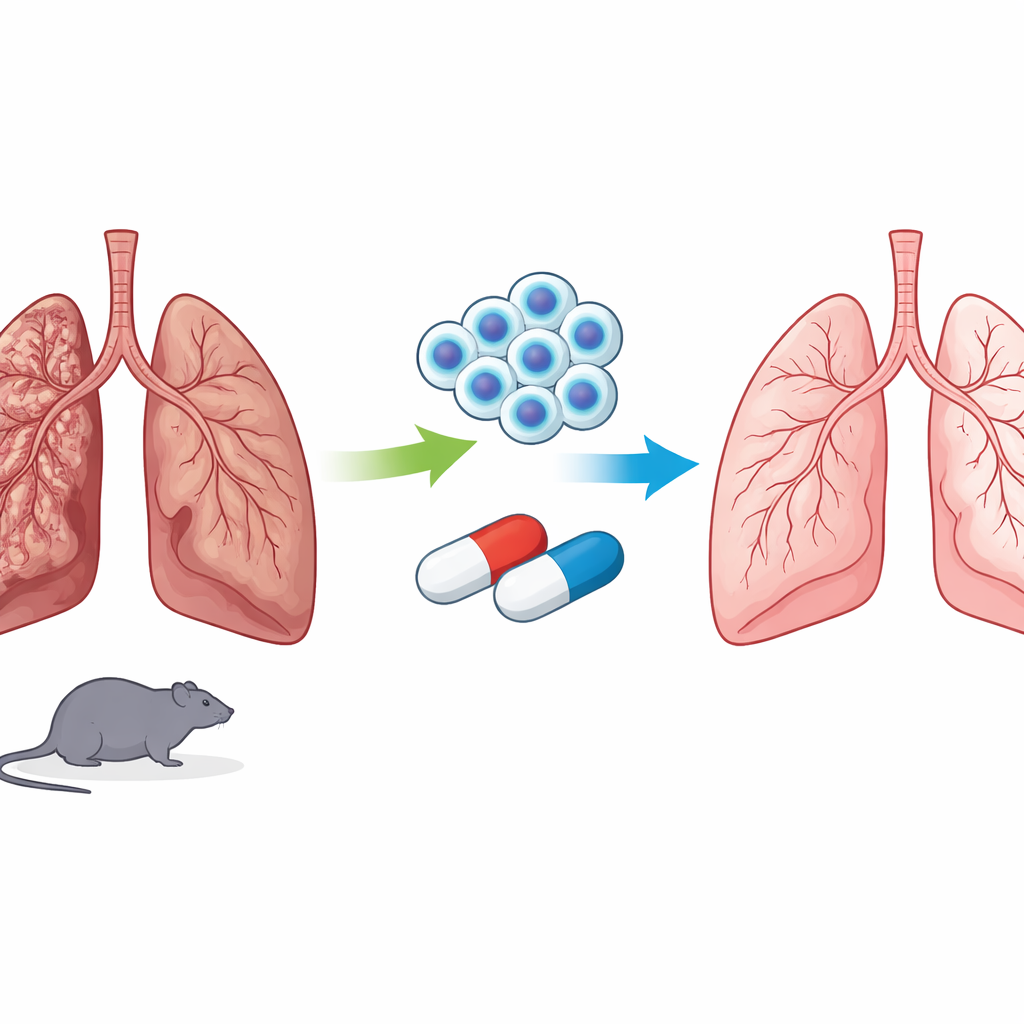
La cicatrizzazione nei polmoni
Nella fibrosi polmonare idiopatica, i piccoli alveoli polmonari si ispessiscono e si deformano man mano che strati di collagene e altre fibre si accumulano. Il fattore scatenante esatto è sconosciuto, ma ripetuti danni alle cellule che rivestono gli alveoli e una guarigione difettosa alimentano un circolo vizioso di infiammazione, cellule produttrici di cicatrice iperattive e perdita della normale struttura polmonare. La sopravvivenza dopo la diagnosi è spesso di pochi anni. I farmaci approvati per questa condizione possono rallentare la formazione di nuove cicatrici ma raramente invertire il tessuto già danneggiato, quindi i ricercatori cercano trattamenti in grado sia di calmare la malattia sia di aiutare il polmone a ricostruirsi.
Due alleati: un farmaco per il diabete e cellule riparatrici
La metformina è nota soprattutto come una pillola sicura ed economica per il diabete di tipo 2, in cui aiuta le cellule a gestire l’energia in modo più efficiente. Studi recenti in laboratorio suggeriscono che può anche riconvertire le cellule produttrici di cicatrice nel polmone in uno stato meno dannoso. Le cellule staminali mesenchimali, prelevabili da tessuti come il grasso o il midollo osseo, si dirigono verso gli organi danneggiati e rilasciano molecole che attenuano l’infiammazione e sostengono la riparazione tissutale. Poiché queste due terapie agiscono in modi diversi — una riprogrammando il metabolismo cellulare, l’altra placando le reazioni immunitarie e promuovendo la guarigione — gli autori hanno ipotizzato che usarle insieme potesse offrire un vantaggio più forte e più completo rispetto all’una o all’altra da sola.
Testare la combinazione nei ratti
Per esplorare questa ipotesi, il team ha utilizzato un modello murino standard di fibrosi polmonare in cui un farmaco chemioterapico, la bleomicina, viene somministrato direttamente nella trachea per indurre la cicatrizzazione polmonare. Dopo lo sviluppo della fibrosi, gli animali hanno ricevuto metformina, cellule staminali, entrambe le terapie insieme oppure nessun trattamento. I ricercatori hanno esaminato sottili sezioni di tessuto polmonare al microscopio e hanno anche misurato centinaia di piccole molecole nel sangue e nei campioni polmonari usando una tecnica chimica avanzata chiamata metabolomica non mirata. Ciò ha permesso di osservare non solo se le cicatrici miglioravano, ma anche come la chimica interna dell’organismo cambiava con ciascun trattamento.
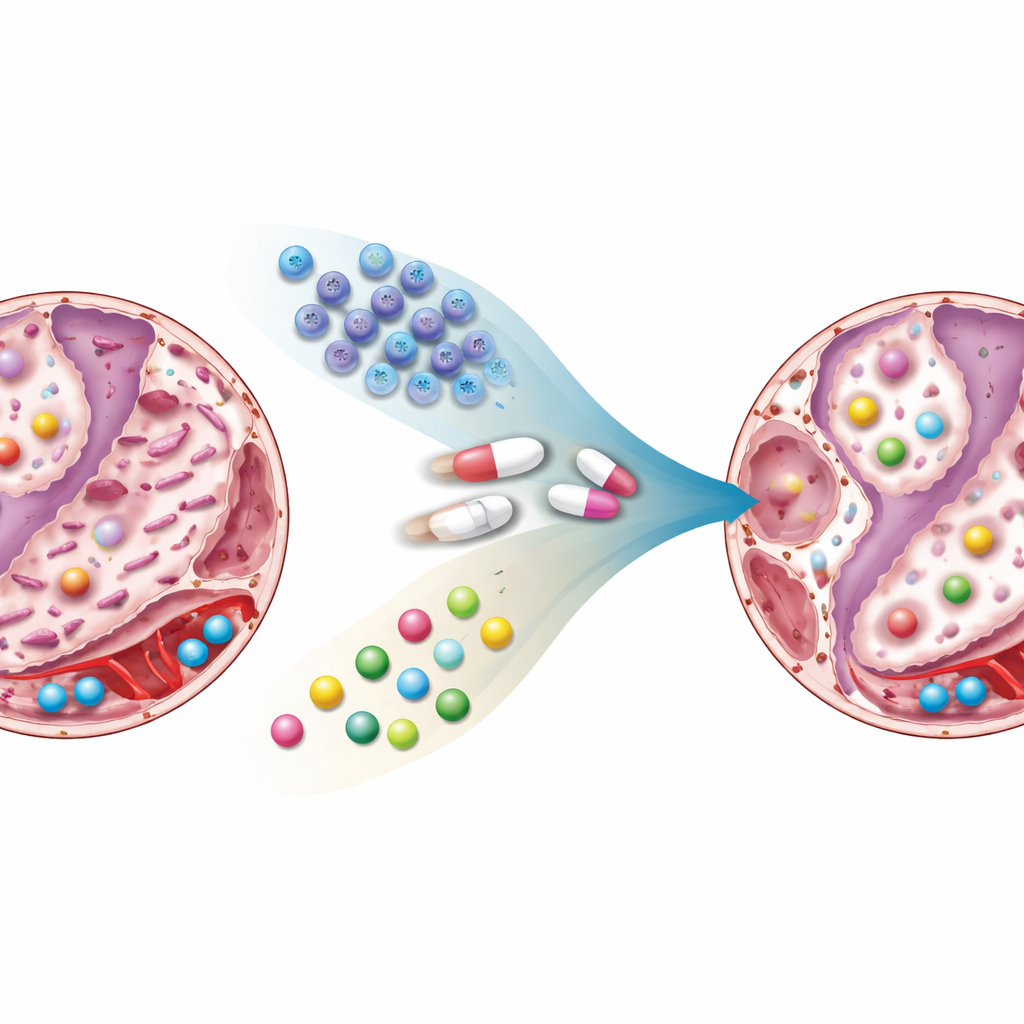
Cosa è cambiato nei polmoni e nel sangue
La metformina o le cellule staminali somministrate singolarmente riducevano entrambi la cicatrizzazione in una certa misura, ma la terapia combinata ha prodotto l’effetto più evidente: il tessuto polmonare appariva vicino alla normalità, con pareti più sottili, meno collagene e meno aree fibrotiche. Anche le impronte chimiche raccontavano una storia simile. Nei ratti fibrotici non trattati, molti metaboliti legati all’uso degli zuccheri, ai lipidi, agli ormoni dello stress e alle molecole di segnalazione risultavano chiaramente alterati. I livelli di composti associati alla degradazione della serotonina, alla produzione di ormoni dello stress e di certi lipidi e amminoacidi erano modificati in modi favorevoli alla persistenza della cicatrice. Con il trattamento, soprattutto con la combinazione, queste molecole si avvicinavano al profilo osservato nei ratti sani. Alcuni cambiamenti sembravano più riconducibili alla metformina, altri alle cellule staminali, e alcuni comparivano solo quando le due terapie venivano somministrate insieme, suggerendo una reale sinergia.
Indizi per trattamenti futuri
Allineando i cambiamenti chimici con la guarigione tissutale, lo studio mette in evidenza nove piccole molecole nel sangue e nel tessuto polmonare che riflettono strettamente la gravità della malattia e la risposta alla terapia. Queste includono marker della gestione degli zuccheri, dell’equilibrio energetico, dell’attività ormonale e della comunicazione cellulare. In futuro, tali molecole potrebbero servire come semplici esami del sangue per monitorare l’evoluzione della fibrosi o l’efficacia di una terapia, evitando la necessità di biopsie polmonari ripetute. Non meno importante, indicano i processi di base che potrebbero valere la pena di essere presi di mira con nuovi farmaci o combinazioni terapeutiche.
Cosa potrebbe significare per i pazienti
Per un lettore non specialistico, il messaggio principale è che la combinazione di metformina e cellule staminali mesenchimali in un modello sperimentale su ratti ha fatto più che rallentare la cicatrizzazione polmonare: l’ha parzialmente invertita e ha contribuito a ripristinare un ambiente chimico interno più sano. Pur essendo questo lavoro ancora in una fase precoce, preclinica e condotto solo su animali, suggerisce che attaccare la fibrosi su più fronti contemporaneamente potrebbe essere la strategia vincente. Se studi futuri sull’uomo confermeranno questi risultati, una pillola familiare insieme a cellule riparatrici preparate con cura potrebbe un giorno offrire a chi soffre di fibrosi polmonare non solo più tempo, ma polmoni dal funzionamento migliore.
Citazione: Morsi, K., Abdelmoneim, T.K., Youssef, N.A. et al. Combined mesenchymal stem cells and metformin therapy modulates key macromolecular pathways in pulmonary fibrosis based on evidence from untargeted metabolomics. Sci Rep 16, 14641 (2026). https://doi.org/10.1038/s41598-026-46691-8
Parole chiave: fibrosi polmonare idiopatica, cellule staminali mesenchimali, metformina, metabolomica, terapia della fibrosi polmonare