Clear Sky Science · pl
Postępująca droga pacjentów słabo reagujących na terapię neowaskularnego AMD: śledzenie zmian strukturalnych i pogorszenia wzroku w czasie
Dlaczego niektóre leczone oczy i tak tracą wzrok
Dla wielu starszych osób iniekcje leków przeciwko VEGF do oka stały się kołem ratunkowym, spowalniającym lub zatrzymującym utratę wzroku z ciężkiej postaci zwyrodnienia plamki związanego z wiekiem (AMD). Jednak znaczna grupa pacjentów nadal traci wzrok pomimo regularnego otrzymywania terapii. To badanie śledzi takie „słabo reagujące” oczy przez kilka lat, ujawniając, co tak naprawdę dzieje się w centralnej części siatkówki i dlaczego standardowe skany mogą dawać złudne poczucie bezpieczeństwa.
Patrząc poza grubość na skanach oka
Okuliści zazwyczaj oceniają skuteczność terapii przeciwko VEGF mierząc grubość centralnej siatkówki w badaniu tomografii optycznej (OCT). Większa grubość bywa interpretowana jako obrzęk i aktywna choroba; mniejsza — jako poprawa. Autorzy przypuszczali, że ten prosty wskaźnik pomija bardziej złożoną historię. Skoncentrowali się na pacjentach, których wzrok spadł co najmniej o 10 liter w standardowej tablicy pomimo wielokrotnych iniekcji i pozornie dobrego kontroli grubości siatkówki. W 70 takich oczach przeanalizowali wysokorozdzielcze skany OCT i testy widzenia w trzech kluczowych momentach: wkrótce po pierwszym cyklu iniekcji, gdy pojawiła się pierwsza utrata 10 liter, oraz gdy wzrok osiągnął najgorszy poziom w trakcie obserwacji.
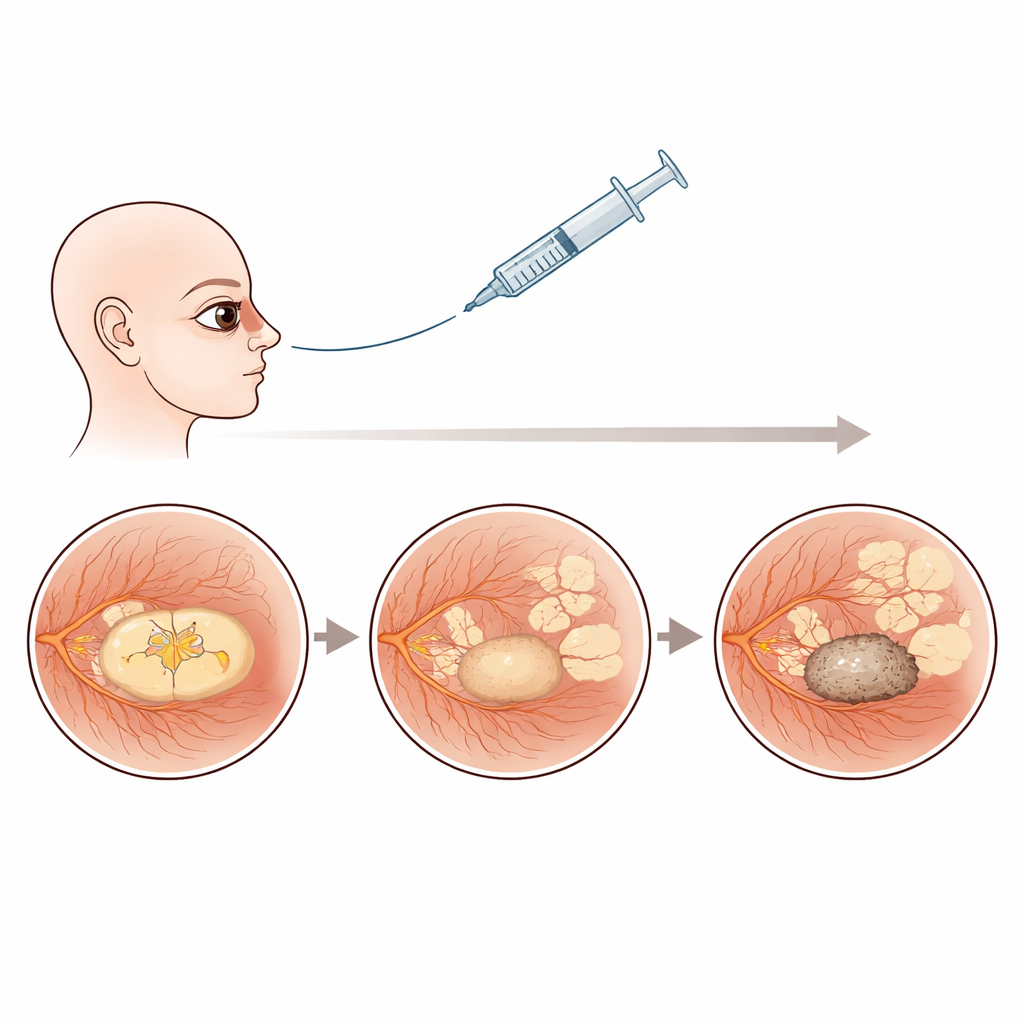
Trzy etapy w powolnym upadku
Zespół stwierdził, że struktura centralnej siatkówki w tych oczach słabo reagujących zmieniała się według charakterystycznej, trzyfazowej drogi. W pierwszym czasie, po początkowym leczeniu, wzrok i struktura wydawały się stosunkowo stabilne i żadna pojedyncza cecha na skanach nie przewidywała wyraźnie jakości widzenia. W momencie, gdy każde oko straciło 10 liter, pojawiło się jednak kilka szkodliwych zmian jednocześnie. Wiele oczu zaczęło rozwijać obszary zaników plamkowych — miejsca, gdzie komórki światłoczułe i warstwa podporowa zostały trwale utracone. Równocześnie coraz więcej oczu wykazywało bliznowacenie podsiatkówkowe, tkankę przypominającą bliznę rosnącą pod siatkówką, oraz subtelne depozyty materiału o zwiększonej refleksyjności. Utrzymywały się też kieszonki płynu wewnątrz siatkówki. Wzrok na tym środkowym etapie najlepiej tłumaczyła kombinacja tych zmian, szczególnie wczesne bliznowacenie podsiatkówkowe.
Bliznowacenie przejmuje kontrolę
W miarę upływu lat obraz choroby stał się zdominowany przez trwałe uszkodzenia. Zanik plamkowy wzrósł z 7 procent oczu po pierwszych iniekcjach do ponad 80 procent na wizycie z najgorszym widzeniem. Bliznowacenie podsiatkówkowe wzrosło z około 11 procent do ponad połowy badanych oczu. Na tym końcowym etapie wyróżniał się jeden czynnik: samo bliznowacenie podsiatkówkowe najlepiej wyjaśniało, dlaczego wzrok był tak słaby, przewyższając nawet rozległe obszary zaniku. Innymi słowy, gdy pod plamką powstała gęsta blizna, stała się głównym wyznacznikiem widzenia, a inne cechy wnosiły niewiele dodatkowej informacji o funkcji wzrokowej.
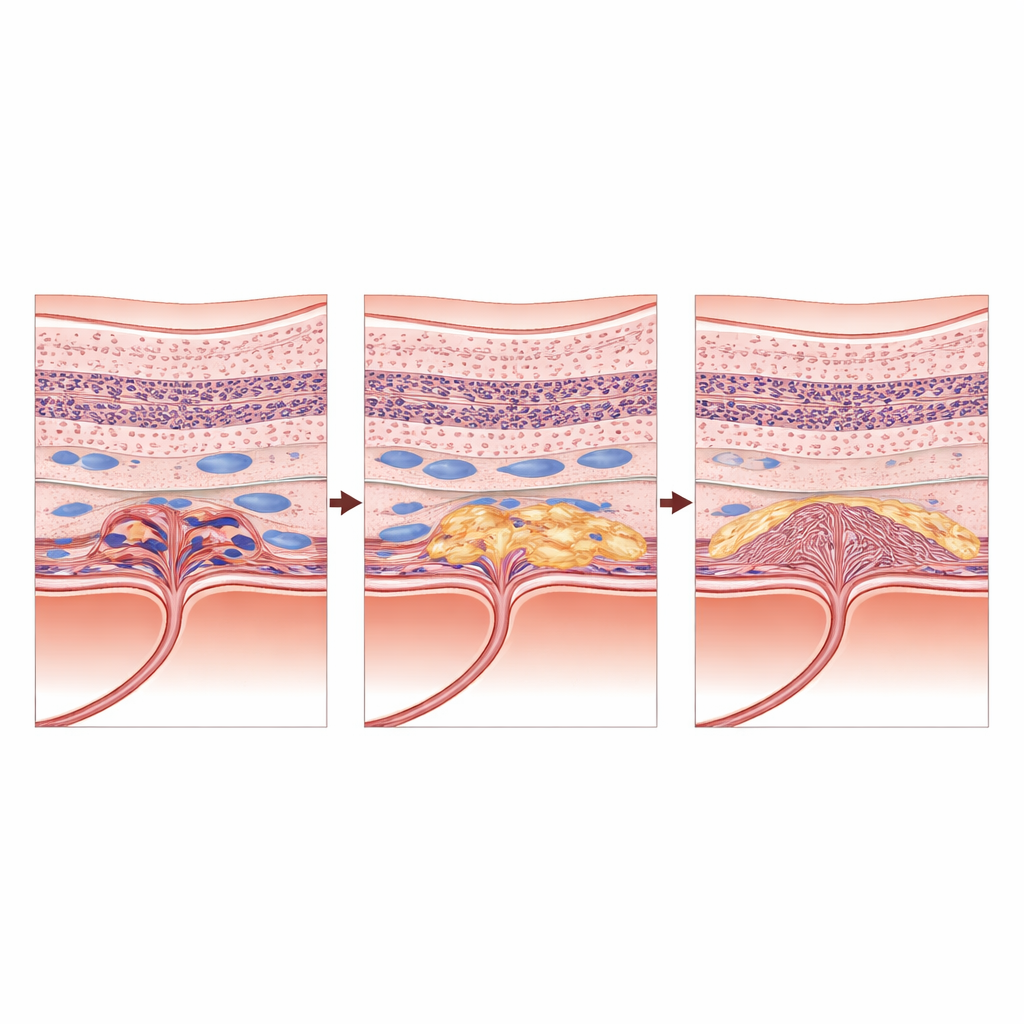
Kiedy kurczenie się na skanie to zła wiadomość
Jednym z najbardziej uderzających ustaleń było to, że grubość centralnej siatkówki — standardowy wskaźnik używany na całym świecie do kierowania leczeniem — nie przewidywała widzenia na żadnym etapie. Grubość podążała zagadkowym wzorem: najpierw nieco wzrastała wokół momentu utraty 10 liter, a potem znowu malała wraz z pogarszaniem się wzroku. Zamiast odzwierciedlać wyleczenie, późniejsze przerzedzenie prawdopodobnie oznaczało postępującą utratę tkanki siatkówki. Oczy mogły wyglądać „lepiej” liczbowo, podczas gdy po cichu rozwijały się blizny i zanik. Płyn pod siatkówką stopniowo ustępował u wielu pacjentów, co mogło wydawać się uspokajające podczas rutynowej kontroli, jednak płyn wewnątrzsiatkówkowy pozostał częsty i okazał się niezależnym sygnałem ostrzegawczym przyszłego pogorszenia wzroku na środkowym etapie.
Co to oznacza dla pacjentów i lekarzy
Dla osób z neowaskularnym AMD to badanie wyjaśnia, dlaczego wzrok może nadal słabnąć pomimo regularnych iniekcji i „dobrze” wyglądających wyników grubości. Oczy słabo reagujące wydają się przechodzić przez krytyczne okno, gdy zapalenie, przeciekające naczynia i wczesne bliznowacenie działają razem, uszkadzając plamkę, zanim wejdą w fazę zdominowaną przez tkankę bliznowatą, gdzie opcje leczenia są ograniczone. Autorzy argumentują, że opieka musi się przesunąć od prostego monitorowania grubości siatkówki do uważnego badania jakości jej struktury: wzrostu tkanki bliznowatej, rozprzestrzeniania się zaniku i obecności płynu w tkance. W przyszłości sprytniejsze narzędzia obrazowania i sztuczna inteligencja mogą pomóc lekarzom wykryć te sygnały ostrzegawcze wcześniej i dostosować bardziej agresywne lub skojarzone terapie. Ostatecznie praca ta wzywa do zmiany podejścia — odejścia od jednej liczby na skanie i przejścia do bogatszego, skoncentrowanego na bliznach spojrzenia na to, co naprawdę zagraża wzrokowi.
Cytowanie: Lolli, I., Pignataro, M.G., Termite, A.C. et al. The progressive journey of poor-responder neovascular AMD: tracking structural evolution and visual decline over time. Eye 40, 827–834 (2026). https://doi.org/10.1038/s41433-026-04306-6
Słowa kluczowe: zwyrodnienie plamki związane z wiekiem, leczenie przeciwko VEGF, bliznowacenie siatkówki, optyczna koherentna tomografia, postęp utraty wzroku