Clear Sky Science · fr
Le parcours progressif de la DMLA néovasculaire peu répondeuse : suivi de l’évolution structurale et du déclin visuel au fil du temps
Pourquoi certains yeux traités continuent de perdre la vue
Pour de nombreux aînés, les injections intraoculaires d’anti‑VEGF ont constitué une bouée de sauvetage, ralentissant ou arrêtant la perte de vision due à une forme sévère de dégénérescence maculaire liée à l’âge (DMLA). Pourtant, un nombre non négligeable de patients continue de voir sa vision décliner malgré un traitement régulier. Cette étude suit ces yeux « peu répondeurs » sur plusieurs années, révélant ce qui se passe réellement au centre de la rétine et pourquoi les examens standards peuvent donner un sentiment de sécurité trompeur.
Aller au‑delà de l’épaisseur sur les images
Les ophtalmologistes évaluent généralement le succès de la thérapie anti‑VEGF en mesurant l’épaisseur de la rétine centrale sur les images de tomographie par cohérence optique (OCT). Une rétine plus épaisse est souvent interprétée comme un œdème et une maladie active ; une rétine plus fine est vue comme une amélioration. Les auteurs ont émis l’hypothèse que cette mesure simple manquait une histoire plus complexe. Ils se sont intéressés aux patients dont la vision avait chuté d’au moins 10 lettres sur un tableau optométrique standard malgré plusieurs injections et un contrôle apparemment satisfaisant de l’épaisseur rétinienne. Chez 70 yeux de ce type, ils ont examiné des scans OCT de haute résolution et des tests visuels à trois moments clés : peu après la première série d’injections, au moment où la perte de 10 lettres est apparue pour la première fois, et au point où la vision a atteint son pire niveau pendant le suivi.
Trois phases dans un déclin progressif
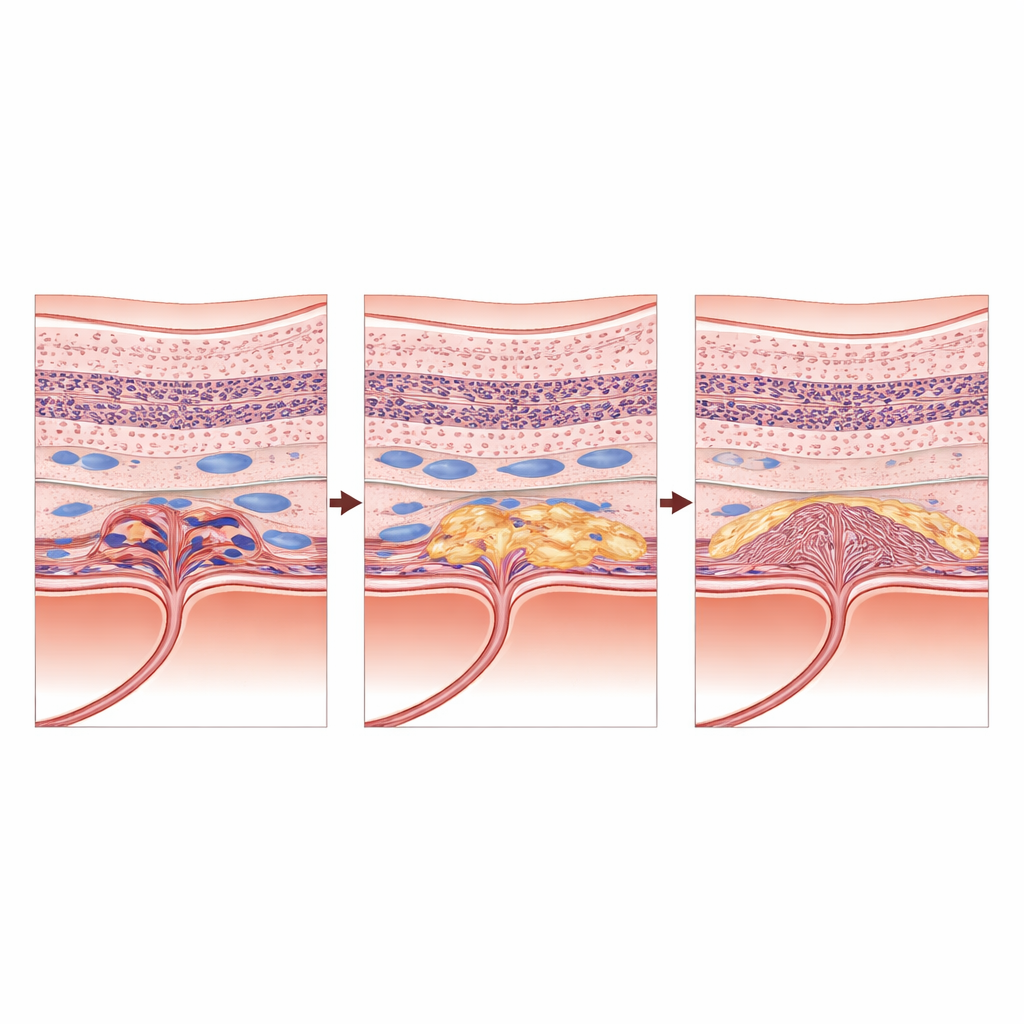
L’équipe a constaté que la structure de la rétine centrale dans ces yeux peu répondeurs évoluait selon un parcours caractéristique en trois phases. Au premier temps, après le traitement initial, la vision et la structure semblaient relativement stables, et aucune caractéristique isolée sur les scans ne prédisait clairement l’acuité visuelle future. Au moment où chaque œil perdait 10 lettres, plusieurs altérations délétères étaient toutefois apparues simultanément. De nombreux yeux avaient commencé à développer des foyers d’atrophie maculaire — des zones où les cellules photoréceptrices et leur couche de soutien étaient définitivement perdues. Parallèlement, un nombre croissant d’yeux présentaient une fibrose sous‑rétinienne, un tissu cicatriciel se développant sous la rétine, ainsi que de subtils dépôts de matériel hyperréflectif. Des poches de fluide intrarétinien persistaient également au sein du tissu rétinien. La vision à ce stade intermédiaire s’expliquait mieux par la combinaison de ces altérations, en particulier la cicatrisation précoce sous‑rétinienne.
La cicatrisation prend le dessus
Au fil des années, le tableau clinique est devenu dominé par les lésions permanentes. L’atrophie maculaire est passée de 7 % des yeux après les premières injections à plus de 80 % lors de la visite correspondant au pire niveau d’acuité. La fibrose sous‑rétinienne est passée d’environ 11 % à plus de la moitié des yeux. À ce stade final, un seul facteur s’est détaché : la fibrose sous‑rétinienne expliquait à elle seule le degré de mauvaise vision, éclipsant même l’atrophie étendue. En d’autres termes, une fois qu’une cicatrice dense s’était formée sous la macula, elle devenait le principal déterminant de la vision, et les autres caractéristiques apportaient peu d’information additionnelle sur les performances visuelles.
Quand une réduction d’épaisseur sur un scan est une mauvaise nouvelle
Une des observations les plus frappantes fut que l’épaisseur rétinienne centrale, métrique standard utilisée mondialement pour guider le traitement, ne prédisait pas la vision à aucun des stades. L’épaisseur suivait un schéma déroutant : elle augmentait légèrement autour du moment de la perte de 10 lettres, puis diminuait à nouveau à mesure que la vision se détériorait. Plutôt que de traduire une guérison, cet amincissement tardif marquait probablement une perte continue de tissu rétinien. Les yeux pouvaient « sembler mieux » numériquement tout en accumulant silencieusement cicatrices et atrophie. Le fluide sous‑rétinien se résorbait progressivement chez de nombreux patients, ce qui pouvait paraître rassurant lors d’un contrôle de routine, alors que le fluide intrarétinien restait fréquent et s’est révélé être un signe d’alerte indépendant d’un futur déclin visuel au stade intermédiaire.
Ce que cela signifie pour les patients et les cliniciens
Pour les personnes atteintes de DMLA néovasculaire, cette étude explique pourquoi la vision peut continuer à s’affaiblir malgré des injections régulières et des chiffres d’épaisseur qui paraissent « bons ». Les yeux peu répondeurs semblent traverser une fenêtre critique, durant laquelle inflammation, vaisseaux fuyants et cicatrisation précoce agissent de concert pour endommager la macula, avant d’entrer dans une phase où le tissu cicatriciel domine et où les options thérapeutiques sont limitées. Les auteurs soutiennent que la prise en charge doit évoluer : il ne suffit plus de suivre l’épaisseur rétinienne, il faut examiner attentivement la qualité de la structure : l’expansion du tissu cicatriciel, la propagation de l’atrophie et la présence de liquide au sein du tissu. À l’avenir, des outils d’imagerie plus performants et l’intelligence artificielle pourront aider les médecins à détecter ces signes d’alerte plus tôt et à adapter des traitements plus agressifs ou combinés. Au final, ce travail appelle à un changement de regard : s’éloigner d’un chiffre unique sur un scan pour adopter une vision plus riche, centrée sur la cicatrice, de ce qui menace réellement la vue.
Citation: Lolli, I., Pignataro, M.G., Termite, A.C. et al. The progressive journey of poor-responder neovascular AMD: tracking structural evolution and visual decline over time. Eye 40, 827–834 (2026). https://doi.org/10.1038/s41433-026-04306-6
Mots-clés: dégénérescence maculaire liée à l’âge, traitement anti‑VEGF, cicatrisation rétinienne, tomographie par cohérence optique, progression de la perte de vision