Clear Sky Science · pl
Zaburzenie metabolicznego „zezwolenia” przez inhibitory JAK ogranicza aktywację i funkcję efektorową komórek CD8 T
Dlaczego te komórki odpornościowe mają znaczenie dla codziennego zdrowia
Leki tłumiące nadmiernie aktywny układ odpornościowy zmieniły jakość życia osób z reumatoidalnym zapaleniem stawów i innymi chorobami autoimmunologicznymi. Jednak wiele z tych preparatów, zwanych inhibitorami JAK, zwiększa też podatność niektórych pacjentów na zakażenia, na przykład półpasiec czy gruźlicę. Badanie stawia proste, ale istotne pytanie: co dokładnie te leki robią z naszymi komórkami T walczącymi z infekcjami, a w szczególności z limfocytami CD8, które wykrywają i eliminują komórki zainfekowane wirusem?
Leki, które wyłączają sygnały
Inhibitory JAK blokują rodzinę enzymów przenoszących sygnały od molekuł informacyjnych układu odpornościowego do wnętrza komórek. Różne leki z tej grupy celują w inne kinazy JAK, ale wszystkie dążą do stłumienia zapalenia. Autorzy badania przeanalizowali trzy powszechnie stosowane inhibitory JAK oraz jeden lek blokujący powiązany enzym, używając krwi od zdrowych ochotników. Skoncentrowali się na naiwnych limfocytach CD8, które jeszcze nie zetknęły się z patogenem, oraz na pamięciowych CD8, które zwykle szybko reagują na wcześniej poznane drobnoustroje. Gdy komórki te zostały w laboratorium pobudzone w sposób symulujący infekcję, zespół dodał klinicznie realistyczne dawki leków i zmierzył, jak dobrze komórki się aktywują, namnażają i przygotowują do zabijania.
Komórki, które wyglądają na „przebudzone”, ale brak im energii
Na pierwszy rzut oka lekiem traktowane komórki CD8 nadal wykazywały pewne oznaki przebudzenia: włączały typowe markery aktywacji na powierzchni. Jednak „pod maską” zachowywały się bardzo inaczej. Zazwyczaj aktywowany limfocyt szybko pobiera cukier z otoczenia i spala go w wysokowydajnym trybie metabolizmu, by zasilić podziały, produkcję toksycznych białek i alarmujących cytokin. W obecności inhibitorów JAK pobór glukozy spadł, główny transporter glukozy na powierzchni komórki był zmniejszony, a w pożywkach gromadziło się mniej mleczanu — końcowego produktu szybkiego spalania cukru. Nawet wśród komórek, które wyraźnie włączyły markery aktywacji, ten „przełącznik metaboliczny” nie zachodził prawidłowo. Ten sam schemat zaobserwowano w komórkach CD4, co sugeruje szerszy wpływ na typy limfocytów T.
Przeciążone elektrownie i zgromadzony tłuszcz
Następnie zespół przyjrzał się wewnętrznym elektrowniom komórek — mitochondriom. Zdrowe, aktywowane limfocyty zwykle mają wiele mocno uporządkowanych, wysoko spolaryzowanych mitochondriów, które dostarczają energię i istotne sygnały chemiczne. Pod wpływem hamowania JAK mniej komórek CD8 wykazywało silnie spolaryzowane mitochondria, potencjał błony mitochondrialnej był niższy, a mikroskopia elektronowa ujawniła spuchnięte, uszkodzone struktury z zniszczonymi wewnętrznymi fałdami. Jednocześnie komórki gromadziły krople tłuszczu, co sugeruje, że magazynowały zamiast efektywnie spalać lipidy. Pomiary reaktywnych form tlenu pochodzących z mitochondriów również zmieniały się w sposób zależny od stanu aktywacji komórek, wskazując na zaburzony balans między korzystnymi a szkodliwymi sygnałami mitochondrialnymi.
Programy stresowe ograniczające wzrost i wysiłek
Aby zrozumieć genetyczne podstawy tych zmian, badacze zsekwencjonowali RNA z aktywowanych pamięciowych limfocytów CD8 wystawionych na działanie reprezentatywnego inhibitora JAK. Aktywność genów związanych z szybkim zużyciem cukru i metabolizmem aminokwasów została stłumiona, podczas gdy programy związane z oddychaniem mitochondrialnym i głodem komórkowym zostały włączone. Równocześnie uległy zahamowaniu geny napędzane przez mTOR i MYC — główne regulatory wzrostu i biosyntezy — a wzrosła ekspresja genów regulowanych przez białko odpowiedzi na stres p53. Testy funkcjonalne potwierdziły, że globalna synteza białek spowolniła i że komórki przesunęły się od polegania na glukozie ku większemu poleganiu na mitochondriach, mimo ich upośledzonego stanu. Łącznie te zmiany przypominały stan podobny do senescencji: komórki nieobumarłe, ale metabolicznie zestresowane, ociężałe i mniej zdolne do wykonywania swoich zadań.
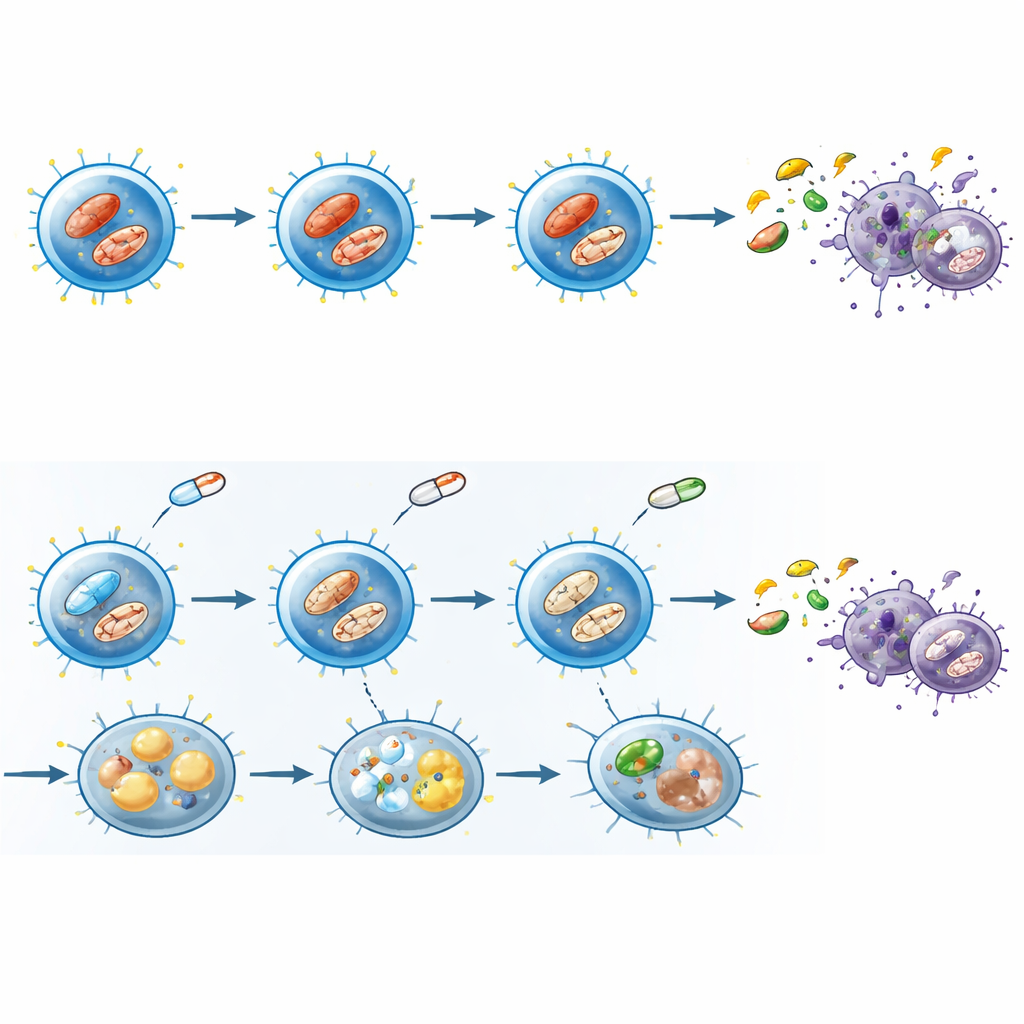
Dowody z krwi pacjentów w praktyce klinicznej
Wyniki laboratoryjne mogą być mylące, jeśli nie potwierdzą się u rzeczywistych pacjentów, więc badacze zbadali krew osób z reumatoidalnym zapaleniem stawów przyjmujących inhibitory JAK i porównali ją z krwią pacjentów stosujących metotreksat — inny lek modulujący odporność — oraz ze zdrowymi ochotnikami. Po łagodnym pobudzeniu pamięciowe limfocyty CD8 od pacjentów leczonych inhibitorami JAK rzadziej osiągały pełny stan aktywacji, wykazywały niższą aktywność szlaku mTOR i mniejszą ekspresję transportera glukozy związanego z wysokim zapotrzebowaniem metabolicznym. Przy użyciu testu metabolicznego na poziomie pojedynczej komórki komórki pacjentów wykazały zmniejszoną syntezę białek, mniejsze uzależnienie od glukozy i większe poleganie na ścieżkach mitochondrialnych, ściśle odzwierciedlając wzorce obserwowane w eksperymentach laboratoryjnych.
Co to oznacza dla ryzyka infekcji
Dla laika główna wiadomość jest taka, że inhibitory JAK robią więcej niż tylko przygaszają sygnały zapalne: ograniczają też dostawy energii i zdolność wzrostu kluczowych komórek zabójczych T. Leki pozwalają tym komórkom przywdziać zewnętrzny „mundur” aktywacji, ale blokują metaboliczne „zezwolenie”, które pozwala im biegać, dzielić się i skutecznie niszczyć zainfekowane cele. Ten ograniczony, naznaczony stresem stan pomaga wyjaśnić, dlaczego osoby przyjmujące inhibitory JAK mogą być bardziej podatne na niektóre zakażenia, i sugeruje, że monitorowanie bądź wspieranie metabolizmu komórek T mogłoby w przyszłości pomóc w dostosowaniu terapii i zmniejszeniu tych ryzyk.
Cytowanie: Onofrio, L.I., Abrate, C., Strusberg, I. et al. Disruption of metabolic licensing by JAK inhibitors constrains CD8 T cell activation and effector function. Cell Death Dis 17, 355 (2026). https://doi.org/10.1038/s41419-026-08610-7
Słowa kluczowe: inhibitory JAK, limfocyty CD8 T, metabolizm odpornościowy, terapia autoimmunologiczna, ryzyko infekcji