Clear Sky Science · pl
Nowotwory mieloproliferacyjne występujące jednocześnie z przewlekłą białaczką szpikową wiążą się z opornością na inhibitory kinazy tyrozynowej i gorszymi wynikami
Gdy zderzają się dwa nowotwory krwi
Większość nowotworów krwi ma początek w jednej zmianie genetycznej w szpiku kostnym. To badanie opisuje rzadką sytuację, w której u tej samej osoby jednocześnie pojawiają się dwa różne nowotwory krwi, każdy napędzany własną zmianą genetyczną. Dzięki zebraniu przypadków z kilku krajów autorzy pokazują, że to nietypowe współwystępowanie to nie tylko ciekawostka: wiąże się z opornością na standardowe leki i gorszymi długoterminowymi wynikami, co jest istotne dla pacjentów, rodzin i lekarzy.
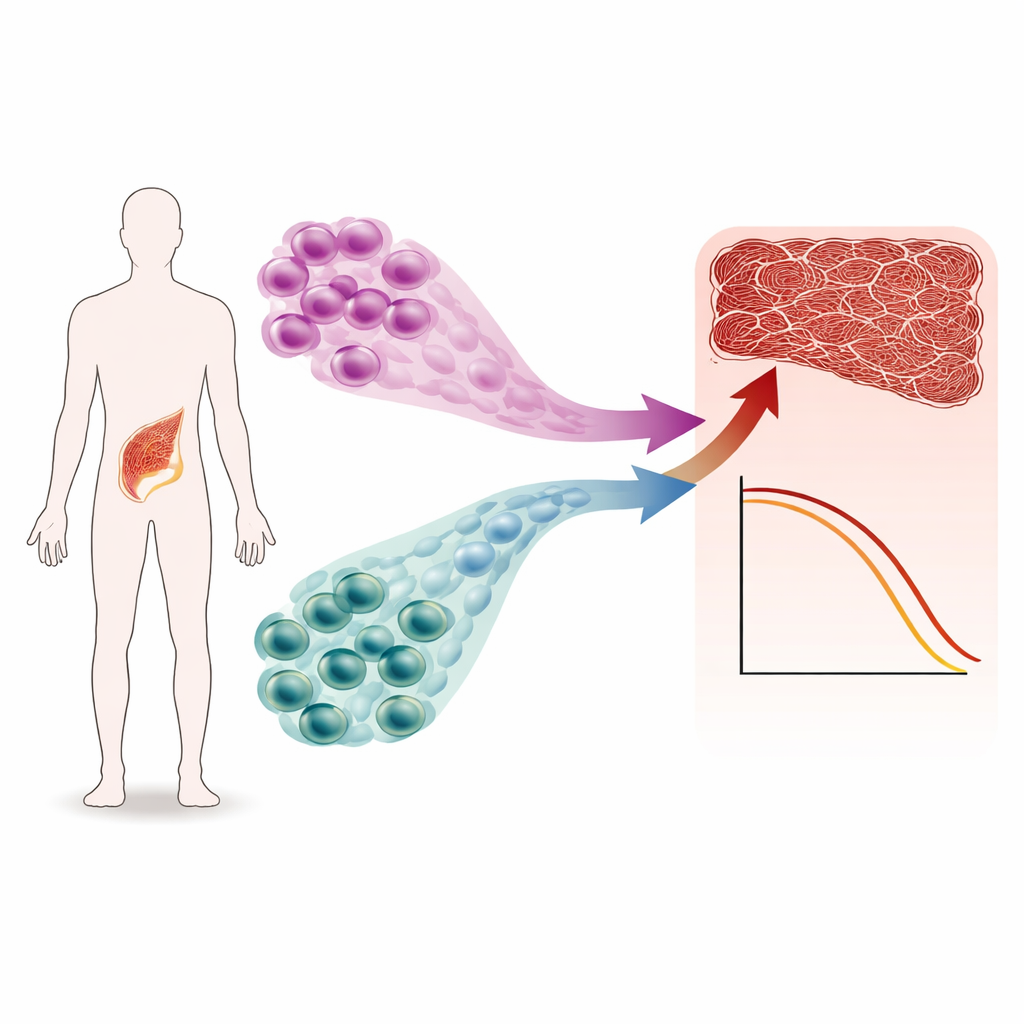
Dwie różne choroby szpiku
Praca skupia się na przewlekłej białaczce szpikowej (PBSz) oraz grupie pokrewnych schorzeń zwanych nowotworami mieloproliferacyjnymi (MPN). W PBSz przemieszczenie fragmentu DNA między dwoma chromosomami tworzy nadmiernie aktywny sygnał pobudzający wzrost białych krwinek. W większości MPN inne mutacje powodują, że szpik wytwarza zbyt dużo czerwonych krwinek, płytek krwi lub tkanki bliznowatej. Przez lata sądzono, że te dwa rodzaje mutacji nie występują jednocześnie. Nieliczne wcześniejsze doniesienia sugerowały jednak, że mała grupa pacjentów może mieć obie zmiany, co budzi pytania o wzajemne interakcje chorób i optymalne leczenie.
Globalny wysiłek śledzenia rzadkich przypadków
Aby wyjść poza pojedyncze opisy przypadków, autorzy zgromadzili dane z 30 ośrodków w siedmiu krajach sięgające prawie trzech dekad. Zidentyfikowali 61 osób, u których występowała zarówno PBSz, jak i tzw. Philadelphia‑ujemne MPN, i pogrupowali je według kolejności wystąpienia chorób. U około połowy najpierw rozpoznano MPN, a PBSz rozwinęła się dopiero po kilku latach. U około jednej trzeciej PBSz pojawiła się pierwsza, a potem rozwinęło się MPN. Pozostałe przypadki miały jednoczesne rozpoznanie obu schorzeń. Zespół dokładnie przeanalizował wyniki badań, terapie i dane z obserwacji, aby ocenić przebieg tych pacjentów.
Oporność na leki i bliznowacenie szpiku
Jednym z najbardziej uderzających ustaleń było to, że wielu pacjentów słabo odpowiadało na inhibitory kinazy tyrozynowej — doustne leki celowane, które zwykle dobrze działają w PBSz. Wśród osób, u których PBSz rozwinęła się po uprzednim MPN, ponad dwie trzecie nie usunęło nieprawidłowego chromosomu z komórek, a ponad jedna czwarta nie odzyskała nawet prawidłowych parametrów krwi. Wielu wymagało drugiej lub trzeciej linii leczenia. Równocześnie u ponad jednej trzeciej tych pacjentów pierwotne MPN przeszło w mielofibrozę — stan, w którym szpik ulega włóknieniu i traci zdolność wytwarzania zdrowych komórek krwi.
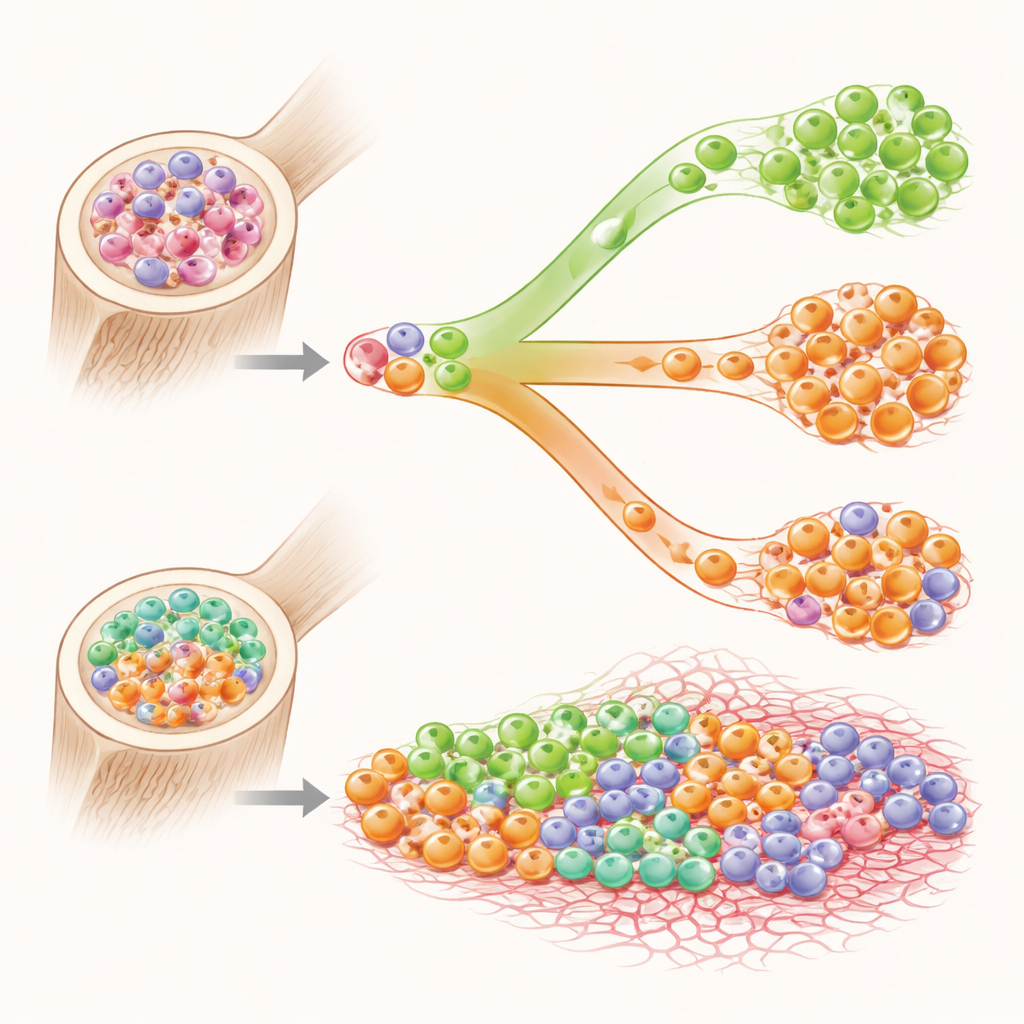
Rywalizujące klony w szpiku
Dlaczego rokowania są gorsze, gdy choroby współistnieją? U części pacjentów badacze wykazali, że zmiany genetyczne napędzające PBSz i te napędzające MPN występowały w oddzielnych grupach komórek macierzystych, jak rywalizujące kolonie dzielące tę samą przestrzeń. Leczenie, które zmniejszało jeden klon, czasem pozwalało drugiemu się rozwinąć. Rzadki wariant zmiany związanej z PBSz, znany z innych badań jako bardziej agresywny i trudniejszy do leczenia, pojawiał się częściej w tej mieszanej grupie pacjentów. Dodatkowe mutacje poza głównymi czynnikami napędowymi też były powszechne, kreśląc obraz genetycznie niestabilnego szpiku, w którym wiele nieprawidłowych klonów rywalizuje i sprzyja włóknieniu oraz oporności.
Co to znaczy dla pacjentów i lekarzy
Analiza przeżywalności wykazała, że osoby, u których MPN rozpoznano jako pierwsze, generalnie żyły dłużej niż te, u których choroby pojawiły się jednocześnie; pacjenci z PBSz rozpoznaną jako pierwszą zajmowali pozycję pośrednią. Starszy wiek i niektóre warianty genetyczne wiązały się z krótszym czasem przeżycia, ale standardowe skale ryzyka PBSz okazały się mniej przydatne w tym złożonym kontekście. W sumie wyniki sugerują, że każdy pacjent z jednym z tych schorzeń, który wykazuje nietypowe cechy — takie jak utrzymujące się wysokie liczby krwinek, powiększona śledziona czy słaba odpowiedź na terapię — powinien być sprawdzony pod kątem drugiej choroby. Wcześniejsze rozpoznanie może pozwolić na bardziej dopasowane leczenie, uważniejszy monitoring i rozważenie zaawansowanych opcji, takich jak przeszczepienie komórek macierzystych.
Perspektywy
Na razie współwystępowanie tych dwóch nowotworów krwi pozostaje rzadkie, ale jego wpływ jest istotny dla dotkniętych nim osób. To duże międzynarodowe badanie pokazuje, że gdy PBSz i MPN rozwijają się razem, pacjenci stoją przed większym ryzykiem oporności na leki i włóknienia szpiku. Wyniki podkreślają potrzebę lepszego przesiewu oraz badań nad tym, jak powstają i wchodzą ze sobą w interakcje konkurujące klony. Mówiąc prosto: posiadanie dwóch nakładających się chorób szpiku utrudnia leczenie i pogarsza rokowania, więc wczesne wykrycie tej kombinacji i dostosowanie opieki może przynieść realną różnicę.
Cytowanie: Gagnon, L.L., Duminuco, A., Stagno, F. et al. Myeloproliferative neoplasms with concomitant chronic myeloid leukemia are associated with TKI resistance and poor outcomes. Leukemia 40, 946–954 (2026). https://doi.org/10.1038/s41375-026-02928-z
Słowa kluczowe: przewlekła białaczka szpikowa, nowotwory mieloproliferacyjne, oporność na inhibitory kinazy tyrozynowej, włóknienie szpiku kostnego, współmutacja BCR-ABL1 i JAK2