Clear Sky Science · es
Neoplasias mieloproliferativas con leucemia mieloide crónica concomitante se asocian con resistencia a los ITC y malos resultados
Cuando dos cánceres sanguíneos colisionan
La mayoría de los cánceres hematológicos surgen a partir de un único error genético en la médula ósea. Este estudio examina una situación poco frecuente en la que dos cánceres sanguíneos distintos, cada uno impulsado por su propia alteración genética, aparecen en la misma persona al mismo tiempo. Al reunir casos de varios países, los investigadores revelan que este emparejamiento inusual es algo más que una curiosidad: se asocia con resistencia a los fármacos estándar y peores resultados a largo plazo, por lo que es importante que pacientes, familias y clínicos lo conozcan.
Dos enfermedades diferentes de la médula ósea
El trabajo se centra en la leucemia mieloide crónica (LMC) y en un grupo de afecciones relacionadas llamadas neoplasias mieloproliferativas (NMP). En la LMC, un intercambio de material genético entre dos cromosomas crea una señal sobreactivada que estimula el crecimiento de los glóbulos blancos. En la mayoría de las NMP, otras mutaciones distintas empujan a la médula ósea a producir demasiados glóbulos rojos, plaquetas o tejido cicatricial. Durante años, los médicos pensaron que estos dos tipos de mutaciones no ocurrían conjuntamente. Sin embargo, informes aislados sugirieron que un pequeño número de pacientes presenta ambas, lo que plantea preguntas sobre cómo interactúan las enfermedades y cuál es el mejor enfoque terapéutico.
Un esfuerzo global para rastrear casos raros
Para ir más allá de los informes de casos aislados, los autores recopilaron datos de 30 centros en siete países a lo largo de casi tres décadas. Identificaron a 61 personas que presentaban tanto LMC como una llamada NMP filadelfia‑negativa, y los agruparon según el orden en que aparecieron las patologías. En aproximadamente la mitad, se diagnosticó una NMP primero y la LMC apareció años después. En otro tercio, la LMC apareció primero, seguida de una NMP. El resto presentó ambas condiciones al mismo tiempo. El equipo revisó con detalle los resultados de las pruebas, los tratamientos y la información de seguimiento para evaluar la evolución de estos pacientes.
Resistencia a fármacos y cicatrización de la médula
Uno de los hallazgos más llamativos fue que muchos pacientes no respondieron bien a los inhibidores de tirosina quinasa, las pastillas dirigidas que suelen funcionar muy bien en la LMC. Entre los que desarrollaron LMC después de una NMP previa, más de dos tercios no consiguieron eliminar el cromosoma anómalo de sus células, y más de una cuarta parte ni siquiera recuperó recuentos sanguíneos normales. Muchos precisaron segundas o terceras líneas de terapia. Al mismo tiempo, más de un tercio de estos pacientes vio cómo su NMP original evolucionaba hacia mielofibrosis, una condición en la que la médula ósea se fibrosa y pierde capacidad para producir células sanguíneas sanas.
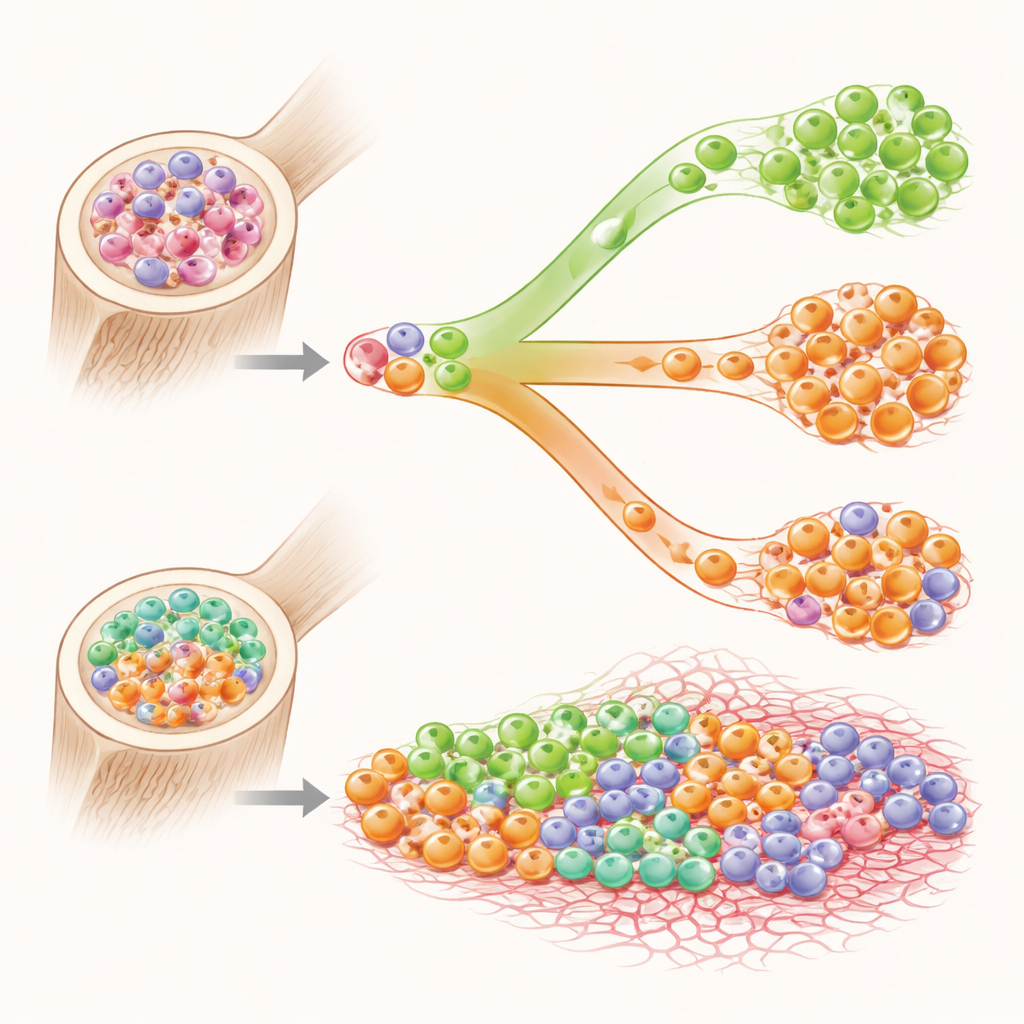
Clones en conflicto en la médula ósea
¿Por qué empeoran los resultados cuando coexisten estas dos enfermedades? En un subconjunto de pacientes, los investigadores pudieron demostrar que las alteraciones genéticas que impulsan la LMC y las que impulsan la NMP residían en grupos separados de células madre, como colonias rivales que comparten el mismo espacio. El tratamiento que reducía un clon a veces permitía la expansión del otro. Una forma rara de la alteración genética asociada a la LMC, conocida por estudios anteriores por ser más agresiva y más difícil de tratar, apareció con mayor frecuencia en este grupo mixto de pacientes. Mutaciones adicionales más allá de los conductores principales también fueron comunes, dibujando el retrato de una médula genéticamente inestable donde múltiples clones anormales compiten y empujan la enfermedad hacia la fibrosis y la resistencia.
Qué significa esto para pacientes y médicos
Al analizar la supervivencia, las personas cuya NMP apareció primero generalmente vivieron más que las que presentaron las enfermedades simultáneamente, mientras que quienes fueron diagnosticados con LMC primero quedaron en una posición intermedia. La edad avanzada y ciertas variantes genéticas se asociaron con una supervivencia más corta, pero las puntuaciones de riesgo estándar de la LMC resultaron menos útiles en este contexto complejo. En conjunto, los hallazgos sugieren que cualquier persona con una de estas condiciones que muestre características atípicas —como recuentos persistentemente altos, bazo aumentado de tamaño o mala respuesta al tratamiento— debería ser evaluada para la otra enfermedad. Un reconocimiento más temprano podría permitir tratamientos más personalizados, seguimiento más estrecho y considerar opciones avanzadas como el trasplante de células madre.
Mirando hacia el futuro
Por ahora, la coocurrencia de estos dos cánceres sanguíneos sigue siendo rara, pero su impacto es significativo para los afectados. Este amplio estudio internacional muestra que cuando la LMC y una NMP se desarrollan conjuntamente, los pacientes afrontan mayores riesgos de resistencia a los fármacos y de fibrosis de la médula ósea. Subraya la necesidad de mejorar la detección y de investigar cómo surgen e interaccionan estos clones en competencia. En términos sencillos, tener dos enfermedades superpuestas de la médula ósea complica el tratamiento y empeora los resultados, por lo que detectar la combinación de forma temprana y adaptar la atención en consecuencia podría marcar una diferencia real.
Cita: Gagnon, L.L., Duminuco, A., Stagno, F. et al. Myeloproliferative neoplasms with concomitant chronic myeloid leukemia are associated with TKI resistance and poor outcomes. Leukemia 40, 946–954 (2026). https://doi.org/10.1038/s41375-026-02928-z
Palabras clave: leucemia mieloide crónica, neoplasias mieloproliferativas, resistencia a inhibidores de tirosina quinasa, fibrosis de médula ósea, co‑mutación BCR-ABL1 y JAK2