Clear Sky Science · fr
Les néoplasies myéloprolifératives associées à une leucémie myéloïde chronique concomitante sont liées à une résistance aux ITK et à de mauvais résultats
Quand deux cancers du sang se rencontrent
La plupart des cancers du sang résultent d’une erreur génétique unique dans la moelle osseuse. Cette étude examine une situation rare où deux cancers du sang distincts, chacun mû par une altération génétique propre, apparaissent simultanément chez une même personne. En regroupant des cas provenant de plusieurs pays, les chercheurs montrent que cette association inhabituelle n’est pas qu’une curiosité : elle s’accompagne d’une résistance aux traitements standards et de moins bons résultats à long terme, ce qui en fait un sujet important à connaître pour les patients, les familles et les cliniciens.
Deux maladies différentes de la moelle osseuse
Le travail se concentre sur la leucémie myéloïde chronique (LMC) et un groupe de maladies apparentées appelées néoplasies myéloprolifératives (NMP). Dans la LMC, un échange d’ADN entre deux chromosomes crée un signal hyperactif qui stimule la prolifération des globules blancs. Dans la plupart des NMP, d’autres mutations différentes poussent la moelle osseuse à produire trop de globules rouges, de plaquettes ou de tissu cicatriciel. Pendant des années, les médecins pensaient que ces deux types de mutations n’apparaissaient pas ensemble. Pourtant, des rapports dispersés suggéraient qu’un petit nombre de patients portaient les deux, soulevant des questions sur l’interaction entre les maladies et sur la meilleure façon de les traiter.
Un effort mondial pour suivre des cas rares
Pour dépasser les rapports isolés, les auteurs ont rassemblé des données de 30 centres dans sept pays sur près de trois décennies. Ils ont identifié 61 personnes présentant à la fois une LMC et une NMP dite Ph-négative, et les ont regroupées selon l’ordre d’apparition des maladies. Chez environ la moitié, une NMP a été diagnostiquée en premier et la LMC est survenue des années plus tard. Dans environ un tiers des cas, la LMC est apparue en premier, suivie par une NMP. Le reste des patients présentait les deux affections au même moment. L’équipe a passé en revue avec attention les résultats des tests, les traitements et les informations de suivi pour évaluer l’évolution de ces patients.
Résistance aux médicaments et fibrose médullaire
Un des constats les plus marquants est que de nombreux patients ne répondaient pas bien aux inhibiteurs de tyrosine kinase, ces comprimés ciblés qui fonctionnent généralement très bien dans la LMC. Parmi ceux qui ont développé une LMC après une NMP antérieure, plus des deux tiers n’ont pas réussi à éliminer le chromosome anormal de leurs cellules, et plus d’un quart n’ont même pas retrouvé des taux sanguins normaux. Beaucoup ont nécessité des traitements de deuxième ou troisième ligne. Parallèlement, plus d’un tiers de ces patients ont vu leur NMP d’origine évoluer vers une myélofibrose, une condition où la moelle osseuse se cicatrise et devient moins apte à produire des cellules sanguines saines.
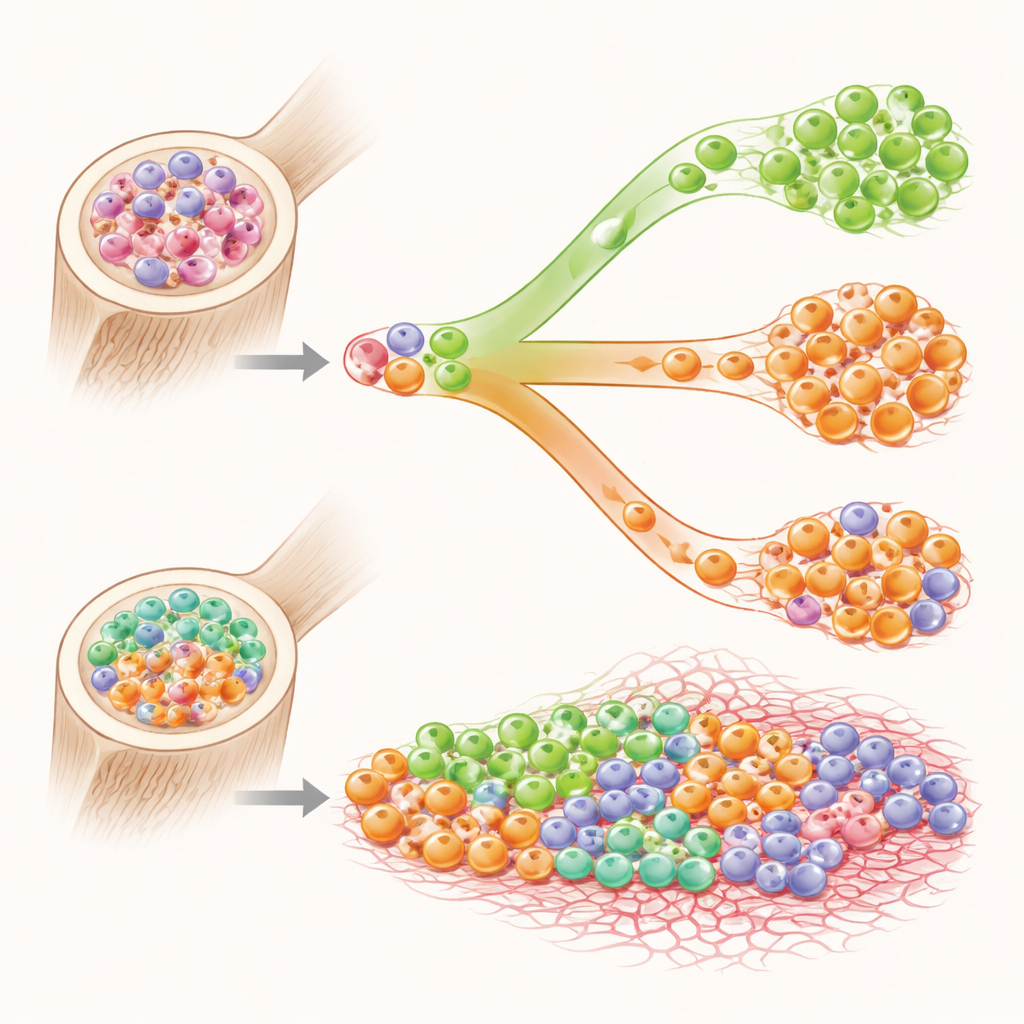
Conflit de clones dans la moelle osseuse
Pourquoi les résultats sont-ils pires lorsque ces deux maladies coexistent ? Chez un sous-groupe de patients, les chercheurs ont pu montrer que les altérations génétiques responsables de la LMC et celles responsables de la NMP résidaient dans des populations distinctes de cellules souches, comme des colonies rivales partageant le même espace. Un traitement qui réduisait un clone permettait parfois à l’autre de s’étendre. Une forme rare de l’anomalie génétique liée à la LMC, connue par d’autres études pour être plus agressive et plus difficile à traiter, est apparue plus fréquemment dans ce groupe mixte. Des mutations additionnelles au-delà des altérations principales étaient également courantes, dessinant le portrait d’une moelle génétiquement instable où plusieurs clones anormaux rivalisent et poussent la maladie vers la fibrose et la résistance.
Ce que cela signifie pour les patients et les médecins
Lorsque l’équipe a examiné la survie, les personnes dont la NMP est survenue en premier vivaient généralement plus longtemps que celles dont les maladies sont apparues simultanément, tandis que les patients diagnostiqués d’abord avec une LMC se situaient entre les deux groupes. L’âge élevé et certaines variantes génétiques étaient associés à une survie plus courte, mais les scores de risque classiques de la LMC étaient moins utiles dans ce contexte complexe. Pris ensemble, ces résultats suggèrent que toute personne atteinte de l’une de ces affections et présentant des signes inhabituels — tels que des chiffres sanguins persistants élevés, une splénomégalie ou une mauvaise réponse au traitement — devrait faire l’objet d’un dépistage pour l’autre maladie. Une reconnaissance plus précoce pourrait permettre des prises en charge mieux adaptées, une surveillance plus étroite et la considération d’options avancées comme la greffe de cellules souches.
Perspectives
Pour l’instant, la co‑occurrence de ces deux cancers du sang reste rare, mais son impact est significatif pour les personnes concernées. Cette vaste étude internationale montre que lorsque la LMC et une NMP se développent ensemble, les patients affrontent un risque plus élevé de résistance médicamenteuse et de fibrose médullaire. Elle souligne la nécessité d’un meilleur dépistage et de recherches sur la manière dont ces clones concurrents apparaissent et interagissent. En termes simples, la présence de deux maladies de la moelle osseuse qui se chevauchent complique le traitement et aggrave le pronostic, de sorte que repérer la combinaison tôt et adapter les soins en conséquence pourrait faire une réelle différence.
Citation: Gagnon, L.L., Duminuco, A., Stagno, F. et al. Myeloproliferative neoplasms with concomitant chronic myeloid leukemia are associated with TKI resistance and poor outcomes. Leukemia 40, 946–954 (2026). https://doi.org/10.1038/s41375-026-02928-z
Mots-clés: leucémie myéloïde chronique, néoplasies myéloprolifératives, résistance aux inhibiteurs de tyrosine kinase, fibrose médullaire, co-mutation BCR-ABL1 et JAK2