Clear Sky Science · nl
Myeloproliferatieve neoplasmata met gelijktijdig chronische myeloïde leukemie gaan gepaard met TKI‑resistentie en slechte uitkomsten
Wanneer twee bloedkankers botsen
De meeste bloedkankers ontstaan door één genetische fout in het beenmerg. Deze studie beschrijft een zeldzame situatie waarin twee verschillende bloedkankers, elk aangedreven door een eigen genetische afwijking, bij dezelfde persoon tegelijk voorkomen. Door gevallen uit meerdere landen te samen te brengen, laten de onderzoekers zien dat dit ongebruikelijke samengaan meer is dan een curiositeit: het hangt samen met resistentie tegen standaardbehandelingen en slechtere lange termijnuitkomsten. Dat maakt het belangrijk voor patiënten, familie en clinici om dit te begrijpen.
Twee verschillende beenmergziekten
Het onderzoek richt zich op chronische myeloïde leukemie (CML) en een groep verwante aandoeningen die myeloproliferatieve neoplasmata (MPN) heten. Bij CML veroorzaakt een DNA‑wisseling tussen twee chromosomen een overactief signaal dat de groei van witte bloedcellen aanjaagt. Bij de meeste MPN’s duwen andere, verschillende mutaties het beenmerg ertoe te veel rode bloedcellen, bloedplaatjes of littekenweefsel te vormen. Jarenlang dachten artsen dat deze twee typen mutaties niet samen voorkwamen. Verspreide meldingen wezen echter op een klein aantal patiënten met beide afwijkingen, wat vragen oproept over hoe de ziekten met elkaar interageren en hoe ze het beste behandeld kunnen worden.
Een wereldwijde inspanning om zeldzame gevallen te volgen
Om verder te komen dan individuele casusbeschrijvingen verzamelden de auteurs gegevens van 30 centra in zeven landen over bijna drie decennia. Ze identificeerden 61 mensen met zowel CML als een zogenoemde Philadelphia‑negatieve MPN en groeperen hen naar de volgorde waarin de ziekten verschenen. Bij ongeveer de helft werd eerst een MPN gediagnosticeerd en ontwikkelde zich jaren later CML. Bij ongeveer een derde verscheen CML eerst, gevolgd door een MPN. De rest had beide aandoeningen gelijktijdig. Het team beoordeelde zorgvuldig testresultaten, behandelingen en follow‑upgegevens om te zien hoe deze patiënten het deden.
Medicijnresistentie en littekenvorming in het merg
Een van de opvallendste bevindingen was dat veel patiënten slecht reageerden op tyrosinekinaseremmers, de gerichte tabletten die gewoonlijk heel effectief zijn bij CML. Onder degenen die CML ontwikkelden na een eerdere MPN, slaagde meer dan twee derde er niet in het afwijkende chromosoom uit hun cellen te wissen, en meer dan een kwart kreeg niet eens weer normale bloedwaarden. Velen hadden tweede of derde lijnen van therapie nodig. Tegelijkertijd evolueerde bij meer dan een derde van deze patiënten de oorspronkelijke MPN naar myelofibrose, een aandoening waarbij het beenmerg verhardt en minder goed in staat is gezonde bloedcellen te vormen.
Botsende klonen in het beenmerg
Waarom zijn de uitkomsten slechter wanneer beide ziekten samen aanwezig zijn? Bij een subset van patiënten konden de onderzoekers aantonen dat de genetische veranderingen die CML aandrijven en die de MPN veroorzaken in aparte groepen stamcellen voorkwamen, als rivaliserende kolonies die dezelfde ruimte delen. Behandeling die de ene kloon deed krimpen, liet soms de andere groeien. Een zeldzame vorm van de CML‑gerelateerde genverandering, die uit andere studies bekendstaat als agressiever en moeilijker te behandelen, kwam vaker voor in deze gemengde patiëntenpopulatie. Extra mutaties naast de hoofdveroorzakers waren ook veelvuldig, wat het beeld geeft van een genetisch instabiel beenmerg waarin meerdere abnormale klonen met elkaar concurreren en de ziekte richting fibrose en resistentie duwen.
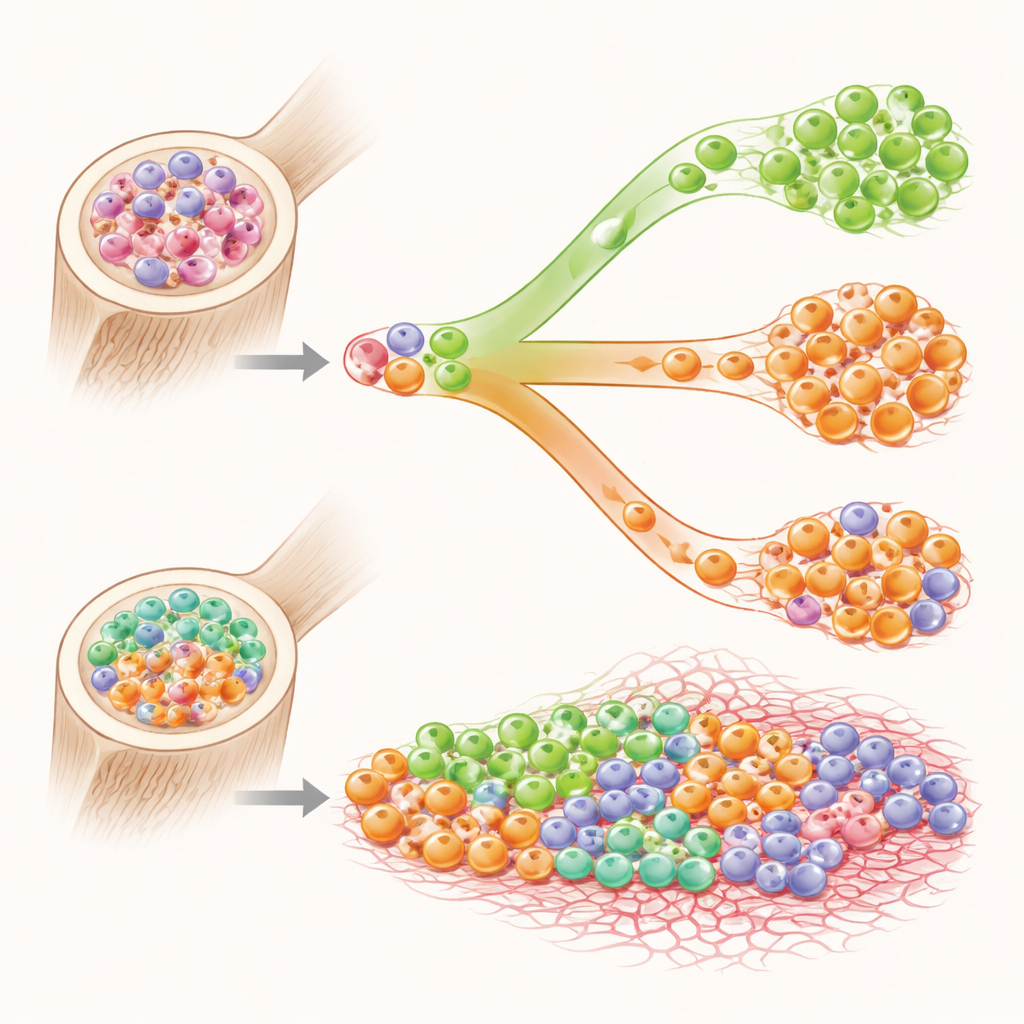
Wat dit betekent voor patiënten en artsen
Bij het bekijken van de overleving leefden mensen bij wie de MPN eerst verscheen over het algemeen langer dan degenen bij wie beide ziekten gelijktijdig optraden, terwijl degenen die eerst met CML werden gediagnosticeerd ertussenin vielen. Oudere leeftijd en bepaalde genvarianten waren gekoppeld aan kortere overleving, maar standaard CML‑risicoscores waren minder bruikbaar in deze complexe situatie. Samengevat suggereren de bevindingen dat iedereen met een van deze aandoeningen die ongewone kenmerken vertoont — zoals aanhoudend hoge bloedwaarden, een vergrote milt of een slechte respons op therapie — getest moet worden op de andere ziekte. Vroegere herkenning kan leiden tot meer gerichte behandeling, nauwere monitoring en overweging van geavanceerde opties zoals stamceltransplantatie.
Vooruitkijken
Voorlopig blijft het gelijktijdig voorkomen van deze twee bloedkankers zeldzaam, maar de impact is groot voor degenen die het treft. Deze grote internationale studie toont aan dat wanneer CML en een MPN samen ontstaan, patiënten hogere risico’s lopen op medicijnresistentie en beenmergfibrose. Het benadrukt de noodzaak van betere screening en verder onderzoek naar hoe deze concurrerende klonen ontstaan en met elkaar omgaan. Simpel gezegd: het hebben van twee overlappende beenmergziekten maakt behandeling moeilijker en de uitkomsten slechter, dus het vroegtijdig opsporen van de combinatie en het aanpassen van de zorg kan echt verschil maken.
Bronvermelding: Gagnon, L.L., Duminuco, A., Stagno, F. et al. Myeloproliferative neoplasms with concomitant chronic myeloid leukemia are associated with TKI resistance and poor outcomes. Leukemia 40, 946–954 (2026). https://doi.org/10.1038/s41375-026-02928-z
Trefwoorden: chronische myeloïde leukemie, myeloproliferatieve neoplasmata, resistentie tegen tyrosinekinaseremmers, beenmergfibrose, BCR-ABL1 en JAK2 co‑mutatie