Clear Sky Science · nl
Uitdagingen en strategieën voor het leveren van effectieve borstkankerzorg in conflictgebieden
Waarom kankerzorg in oorlogsgebieden ertoe doet
Voor veel mensen roept borstkanker beelden op van moderne ziekenhuizen, geavanceerde scans en langlopende behandeltrajecten. Voor vrouwen die in oorlogsgebieden leven, kunnen zelfs een dokter zien of pijnstilling krijgen echter bijna onmogelijk worden. Dit artikel onderzoekt hoe borstkankerzorg toch geleverd kan worden wanneer klinieken verwoest zijn, artsen zijn gevlucht en medicijnen op zijn. Het laat zien dat met creativiteit, planning en internationale steun vrouwen met borstkanker niet vergeten hoeven te worden, zelfs te midden van conflicten.
Wanneer ziekte en oorlog samenkomen
Borstkanker is de meest voorkomende kanker bij vrouwen wereldwijd, maar de impact is bijzonder zwaar in door oorlog en politieke instabiliteit verscheurde regio’s. Conflicten beschadigen of vernietigen ziekenhuizen, leggen elektriciteit, water en internet lam en breken bevoorradingsketens af. Getraind personeel kan worden gedood, gewond raken of gedwongen worden te vluchten. Screeningsprogramma’s stoppen, diagnostische apparatuur staat ongebruikt en essentiële geneesmiddelen komen niet aan. Daardoor worden veel vrouwen laat gediagnosticeerd, wanneer de ziekte al gevorderd en moeilijker te behandelen is, en hebben ze vaak weinig of geen toegang tot pijnbestrijding of emotionele steun. Vluchtelingen en ontheemden ondervinden extra barrières zoals taalproblemen, discriminatie en gebrek aan geld voor vervoer of behandeling.
Een gelaagde routekaart voor zorg onder zware omstandigheden
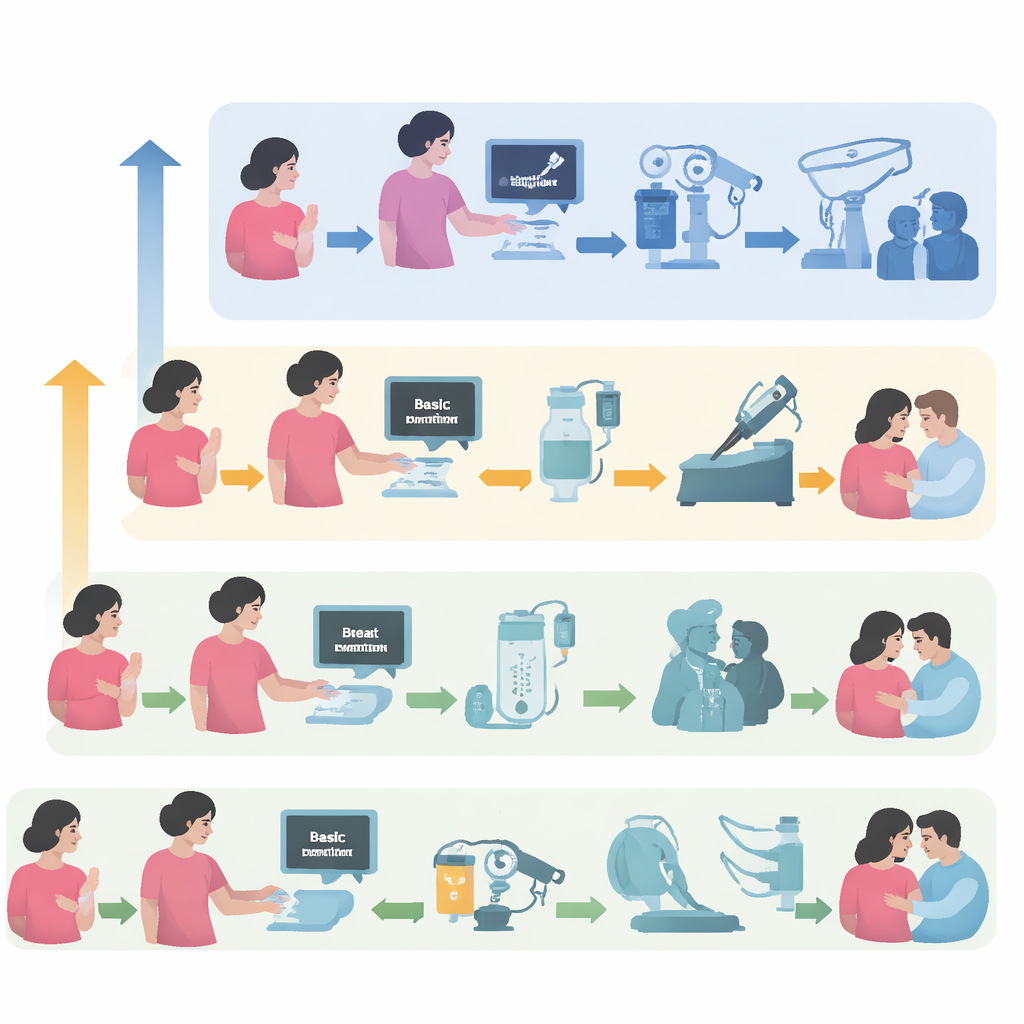
De auteurs stellen een praktische routekaart voor borstkankerzorg voor die aansluit op wat daadwerkelijk beschikbaar is in verschillende conflictinstellingen. Ze beschrijven drie niveaus: een basisniveau met vrijwel geen beeldvorming, chirurgie of chemotherapie; een beperkter niveau waar sommige diensten bestaan maar onbetrouwbaar zijn; en een uitgebreid niveau met relatief stabiele ziekenhuizen die toch door onrust getroffen kunnen worden. Voor elk niveau geven ze aan wat realistisch mogelijk is—van eenvoudige borstonderzoeken en basis pijnbestrijding tot volledige chirurgie, radiotherapie en moderne medicamenteuze behandelingen—met noodplannen voor het geval de situatie plotseling verslechtert. Ze stellen ook een eenvoudige manier voor om elke setting te beschrijven aan de hand van vijf assen, zoals veiligheid, bevoorradingsketens en verwijsmogelijkheden, zodat teams snel kunnen inschatten wat veilig en haalbaar is.
Diagnose en behandeling dichter bij patiënten brengen
Aangezien standaard screening en ziekenhuisgebaseerde diagnose vaak wegvallen in oorlog, belicht het artikel manieren om zorg naar gemeenschappen uit te breiden. Mobiele klinieken kunnen kampen en afgelegen gebieden bezoeken om borstonderzoeken uit te voeren, bewustwording te vergroten en patiënten waar mogelijk aan meer gespecialiseerde centra te koppelen. Community health workers—lokale mensen met gerichte training—kunnen vrouwen leren waarschuwingssignalen te herkennen, eenvoudige onderzoeken uitvoeren, hen door het systeem begeleiden en vervolgzorg ondersteunen wanneer patiënten ontheemd raken. Compacte echoapparatuur en eenvoudige röntgenfoto’s kunnen helpen knobbels en de mate van uitzaaiing te beoordelen, terwijl digitale middelen beelden en biopten kunnen delen met verre specialisten. Wanneer volledige diagnostiek onmogelijk is, bespreken de auteurs terughoudend kortdurende ‘beste beschikbare’ behandelingen op basis van leeftijd, tumorgedrag en veiligheid, altijd met een duidelijk plan om aan te passen zodra juiste diagnostiek weer bereikbaar is.
Kankerzorg als teamprestatie
Het kader benadrukt dat borstkankerzorg in conflictgebieden samenwerkend en flexibel moet zijn. Zelfs kleine ziekenhuizen worden aangemoedigd een kernteam te vormen met chirurgie, beeldvorming, pathologie waar mogelijk, oncologie en verpleegkunde, en regelmatig bijeen te komen—op locatie of online—om casussen te bespreken. Telemedicine kan lokaal personeel koppelen aan internationale experts voor advies over beeldvorming, pathologie, behandelingskeuzes en geestelijke gezondheidszorg. Het artikel benadrukt ook partnerschappen met humanitaire organisaties en buurlanden om medicatievoorraden te garanderen, verwijspaden te creëren voor behandelingen zoals radiotherapie die lokaal mogelijk niet beschikbaar zijn, en grensoverschrijdende zorg voor vluchtelingen te ondersteunen. Eenvoudige patiëntgehouden dossiers en basisregisters helpen continuïteit te bewaren wanneer mensen gedwongen moeten verhuizen.
Geestelijke verzorging naast lichamelijke genezing
Leven met borstkanker tijdens oorlog voegt intense emotionele druk toe aan een toch al beangstigende diagnose. Patiënten en zorgverleners kunnen worstelen met angst, rouw en trauma. De auteurs stellen dat geestelijke gezondheidszorg en palliatieve zorg niet als luxe moeten worden gezien, maar als kernonderdelen van kankerzorg. Ze stellen kosteneffectieve benaderingen voor, zoals korte counselingmethoden, groepsondersteuning, spirituele zorg en het trainen van community workers om noodsignalen en ernstige problemen te herkennen. Waar internet- of telefoonverbindingen het toelaten, kunnen externe counseling en telepsychiatrie aanvullende ondersteuning bieden, inclusief hulp voor ontheemd personeel dat onder constante stress blijft zorgen verlenen.
Het maximale goed doen met beperkte middelen
Aangezien hulpbronnen in conflictgebieden zo schaars zijn, zijn moeilijke ethische vragen onvermijdelijk: wie krijgt beperkte chemotherapie of chirurgie, hoe prioriteer je patiënten die mogelijk niet kunnen terugkeren, hoe bescherm je privacy wanneer datasystemen kwetsbaar zijn, en hoe voorkom je favoritisme ten gunste van stedelijke, rijkere of niet-ontheemden. Het artikel raadt transparante triageregels aan, eenvoudige toestemmingsprocessen met heldere taal en visuele hulpmiddelen, en ‘minimum noodzakelijke’ datapraktijken om patiënten te beschermen tegen schade of targeting. Het pleit er ook voor dat kankermedicijnen en diagnostiek worden opgenomen in noodgezondheidsplannen en essentiële voorraden, zodat mensen met chronische ziekten niet tijdens crises aan de kant worden geschoven.
Hoop en verantwoordelijkheid te midden van conflict
Het artikel besluit dat hoewel oorlog borstkankerzorg veel moeilijker maakt, het die niet onmogelijk maakt. Door te beginnen met een klein aantal essentiële diensten, zorgplannen aan te passen aan de beschikbare middelen en hulpmiddelen zoals mobiele klinieken, telemedicine en regionale partnerschappen in te zetten, kunnen zorgverleners toch vroegere diagnose, levensverlengende behandeling en betekenisvolle verlichting van pijn en lijden bieden. Dezelfde gelaagde, flexibele aanpak kan ook helpen tijdens een pandemie, natuurrampen of andere grote verstoringen. De kernboodschap is dat vrouwen met borstkanker in conflictgebieden recht hebben op dezelfde inzet voor waardigheid en overleving als patiënten elders, en dat met doordachte planning en mondiale solidariteit deze inzet zelfs onder vuur waargenomen kan worden.
Bronvermelding: Hirmas, N., Holtschmidt, J., Falk, S. et al. Challenges and strategies for delivering effective breast cancer care in conflict zones. Commun Med 6, 256 (2026). https://doi.org/10.1038/s43856-026-01600-y
Trefwoorden: borstkanker in conflictgebieden, humanitaire oncologie, kankerzorg voor vluchtelingen, telemedicine in oorlogssituaties, globaal gezondheidsbeleid kanker