Clear Sky Science · it
Sfide e strategie per fornire cure efficaci contro il cancro al seno in zone di conflitto
Perché l’assistenza oncologica nelle zone di guerra conta
Per molte persone il cancro al seno evoca ospedali moderni, esami avanzati e piani di trattamento a lungo termine. Ma per le donne che vivono in aree di guerra, anche andare dal medico o ottenere un antidolorifico può diventare quasi impossibile. Questo articolo esplora come l’assistenza per il cancro al seno possa essere comunque erogata quando le cliniche sono distrutte, i medici fuggono e i farmaci scarseggiano. Mostra che con creatività, pianificazione e supporto internazionale, le donne con cancro al seno non devono essere dimenticate, anche in mezzo al conflitto.
Quando la malattia incontra la guerra
Il cancro al seno è il tumore più comune nelle donne a livello mondiale, eppure il suo impatto è particolarmente grave nelle regioni lacerate dalla guerra e dall’instabilità politica. I conflitti danneggiano o distruggono gli ospedali, interrompono la fornitura di elettricità, acqua e internet e spezzano le catene di approvvigionamento. Il personale formato può essere ucciso, ferito o costretto a fuggire. I programmi di screening si fermano, le apparecchiature diagnostiche restano inutilizzate e i farmaci essenziali non arrivano. Di conseguenza molte donne vengono diagnosticate in fase avanzata, quando la malattia è più difficile da trattare, e spesso hanno poco o nessun accesso al controllo del dolore o al supporto emotivo. Rifugiati e sfollati affrontano barriere aggiuntive come la lingua, la discriminazione e la mancanza di risorse economiche per i viaggi o le cure.
Una roadmap a livelli per l’assistenza in condizioni dure
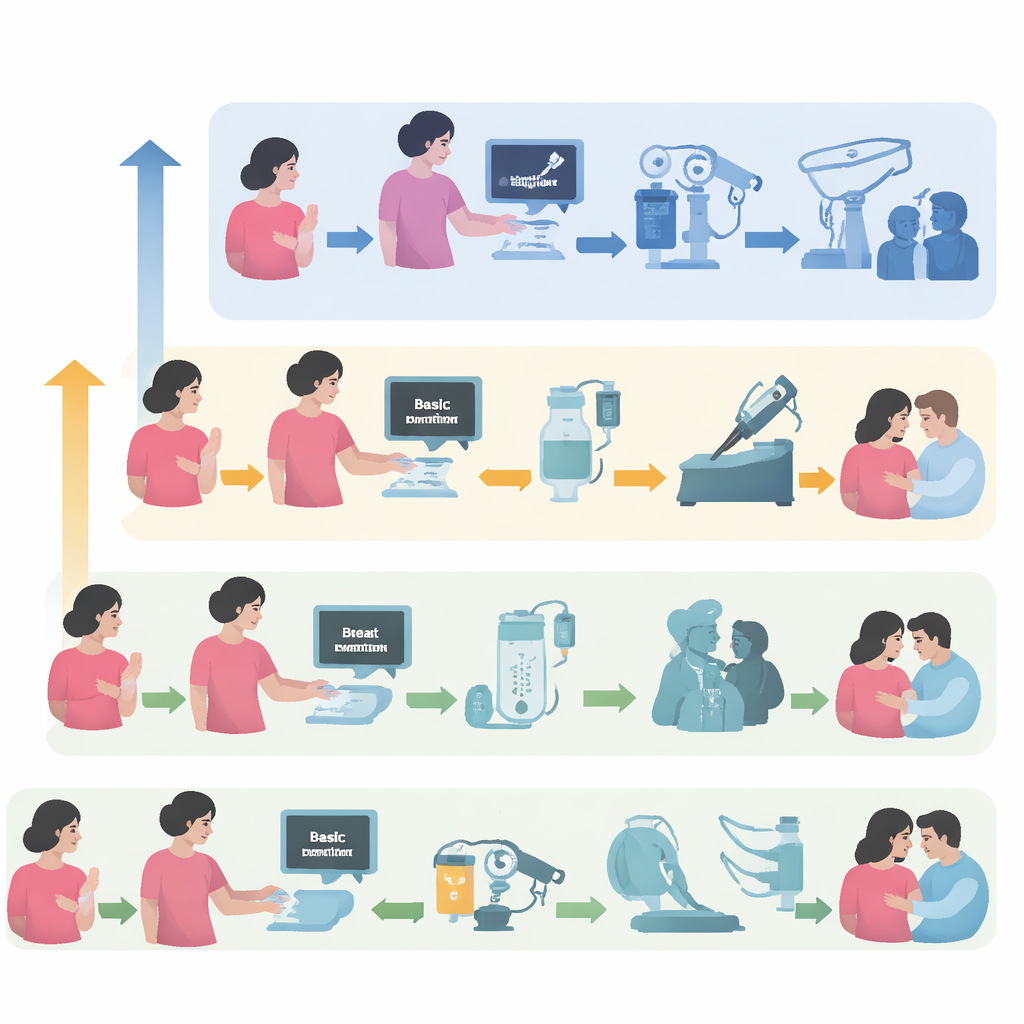
Gli autori propongono una roadmap pratica per l’assistenza al cancro al seno che si adatta a ciò che è effettivamente disponibile nei diversi contesti di conflitto. Descrivono tre livelli: un livello di base in cui può esserci quasi assenza di imaging, chirurgia o chemioterapia; un livello limitato dove alcuni servizi esistono ma sono poco affidabili; e un livello potenziato con ospedali relativamente stabili che però possono essere comunque colpiti da disordini. Per ogni livello spiegano cosa è realistico fare — dagli esami clinici del seno e dal controllo del dolore di base fino a interventi chirurgici completi, radioterapia e terapie farmacologiche moderne — insieme a piani di riserva quando le condizioni peggiorano improvvisamente. Suggeriscono inoltre un modo semplice per descrivere qualsiasi contesto utilizzando cinque assi come sicurezza, catene di approvvigionamento e opzioni di riferimento, aiutando le équipe a valutare rapidamente ciò che è sicuro e possibile.
Avvicinare diagnosi e trattamento alle pazienti
Poiché i programmi di screening standard e la diagnostica ospedaliera spesso collassano in tempo di guerra, l’articolo mette in luce strategie per portare l’assistenza nelle comunità. Cliniche mobili possono visitare campi e aree remote per eseguire esami del seno, aumentare la consapevolezza e collegare le pazienti a centri più avanzati quando possibile. Operatori sanitari della comunità — persone locali con formazione mirata — possono insegnare alle donne a riconoscere segnali d’allarme, eseguire esami semplici, guidarle nel percorso di cura e sostenere il follow-up quando le pazienti sono sfollate. Ecografi compatti e radiografie di base possono aiutare a valutare masse e diffusione della malattia, mentre strumenti digitali permettono di condividere immagini e vetrini istologici con specialisti lontani. Quando i test completi sono impossibili, gli autori discutono con cautela trattamenti a breve termine «migliori disponibili» basati su età, comportamento del tumore e sicurezza, sempre con un piano chiaro per adattare la cura non appena la diagnostica adeguata diventi accessibile.
L’assistenza oncologica come sforzo di squadra
Il quadro sottolinea che l’assistenza per il cancro al seno nelle zone di conflitto deve essere collaborativa e flessibile. Anche i piccoli ospedali sono incoraggiati a formare un nucleo multidisciplinare che includa chirurgia, imaging, patologia quando possibile, oncologia e infermieristica, e a riunirsi regolarmente — in sede o online — per discutere i casi. La telemedicina può collegare il personale locale con esperti internazionali per consulenze su imaging, patologia, scelte terapeutiche e cura della salute mentale. L’articolo enfatizza anche le partnership con organizzazioni umanitarie e paesi vicini per garantire forniture di farmaci, creare percorsi di riferimento per trattamenti come la radioterapia non disponibili localmente e sostenere l’assistenza transfrontaliera per i rifugiati. Semplici cartelle cliniche detenute dal paziente e registri di base aiutano a mantenere la continuità quando le persone sono costrette a spostarsi.
Curare le menti oltre ai corpi
Vivere con il cancro al seno durante la guerra aggiunge un’intensa pressione emotiva a una diagnosi già spaventosa. Pazienti e operatori sanitari possono fare i conti con paura, lutto e trauma. Gli autori sostengono che la salute mentale e le cure palliative non dovrebbero essere viste come un lusso ma come componenti fondamentali dell’assistenza oncologica. Propongono approcci a basso costo come metodi di consulenza brevi, gruppi di supporto, cura spirituale e formazione per operatori della comunità a riconoscere segnali di disagio e i principali segnali d’allarme. Dove internet o linee telefoniche lo permettono, la consulenza a distanza e la telepsichiatria possono offrire supporto aggiuntivo, incluso aiuto per il personale sfollato che continua a fornire cure sotto stress costante.
Fare il massimo con mezzi limitati
Poiché le risorse nelle zone di conflitto sono così scarse, emergono inevitabilmente duri dilemmi etici: chi riceve chemioterapia o chirurgia limitate, come dare priorità a pazienti che potrebbero non poter tornare, come proteggere la privacy quando i sistemi di dati sono fragili e come evitare favoritismi verso chi è urbano, più ricco o non sfollato. L’articolo raccomanda regole di triage trasparenti, processi di consenso semplici che utilizzino linguaggio chiaro e ausili visivi, e pratiche di gestione dei dati «minime necessarie» per proteggere i pazienti da danni o da essere presi di mira. Chiede inoltre che farmaci oncologici e diagnostica siano inclusi nei piani sanitari d’emergenza e nelle forniture essenziali, così che le persone con malattie croniche non vengano messe da parte durante le crisi.
Speranza e responsabilità in mezzo al conflitto
L’articolo conclude che, sebbene la guerra renda l’assistenza per il cancro al seno molto più difficile, non la rende impossibile. Partendo da un nucleo ridotto di servizi essenziali, adattando i piani di cura alle risorse disponibili e utilizzando strumenti come cliniche mobili, telemedicina e partnership regionali, gli operatori sanitari possono comunque offrire diagnosi più precoci, trattamenti in grado di prolungare la vita e sollievo significativo da dolore e sofferenza. Lo stesso approccio a livelli e flessibile può aiutare anche durante pandemie, disastri naturali o altre gravi interruzioni. Al centro del messaggio c’è l’idea che le donne con cancro al seno nelle zone di conflitto meritano lo stesso impegno per dignità e sopravvivenza delle pazienti ovunque, e che con pianificazione attenta e solidarietà globale questo impegno può essere rispettato anche sotto il fuoco.
Citazione: Hirmas, N., Holtschmidt, J., Falk, S. et al. Challenges and strategies for delivering effective breast cancer care in conflict zones. Commun Med 6, 256 (2026). https://doi.org/10.1038/s43856-026-01600-y
Parole chiave: cancro al seno in zone di conflitto, oncologia umanitaria, assistenza oncologica per rifugiati, telemedicina in contesti bellici, politiche di sanità globale sul cancro