Clear Sky Science · es
Desafíos y estrategias para ofrecer una atención eficaz del cáncer de mama en zonas de conflicto
Por qué importa la atención del cáncer en zonas de guerra
Para muchas personas, el cáncer de mama evoca hospitales modernos, exploraciones avanzadas y planes de tratamiento a largo plazo. Pero para las mujeres que viven en zonas de guerra, incluso ver a un médico o conseguir analgésicos puede volverse casi imposible. Este artículo explora cómo se puede seguir prestando atención del cáncer de mama cuando las clínicas están destruidas, los médicos huyen y los medicamentos se agotan. Muestra que con creatividad, planificación y apoyo internacional, las mujeres con cáncer de mama no tienen por qué ser olvidadas, incluso en medio del conflicto.
Cuando la enfermedad se encuentra con la guerra
El cáncer de mama es el cáncer más común en mujeres en todo el mundo, pero su impacto es especialmente duro en regiones desgarradas por la guerra y la inestabilidad política. Los conflictos dañan o destruyen hospitales, cortan la electricidad, el agua y el acceso a internet, y rompen las cadenas de suministro. El personal formado puede ser asesinado, herido o forzado a refugiarse. Los programas de cribado se detienen, las máquinas diagnósticas quedan inactivas y los fármacos esenciales no llegan. Como resultado, muchas mujeres son diagnosticadas tarde, cuando su enfermedad ya está avanzada y es más difícil de tratar, y con frecuencia tienen poco o ningún acceso al alivio del dolor o al apoyo emocional. Los refugiados y desplazados enfrentan barreras adicionales como el idioma, la discriminación y la falta de dinero para viajar o tratarse.
Una hoja de ruta por niveles para la atención en condiciones adversas
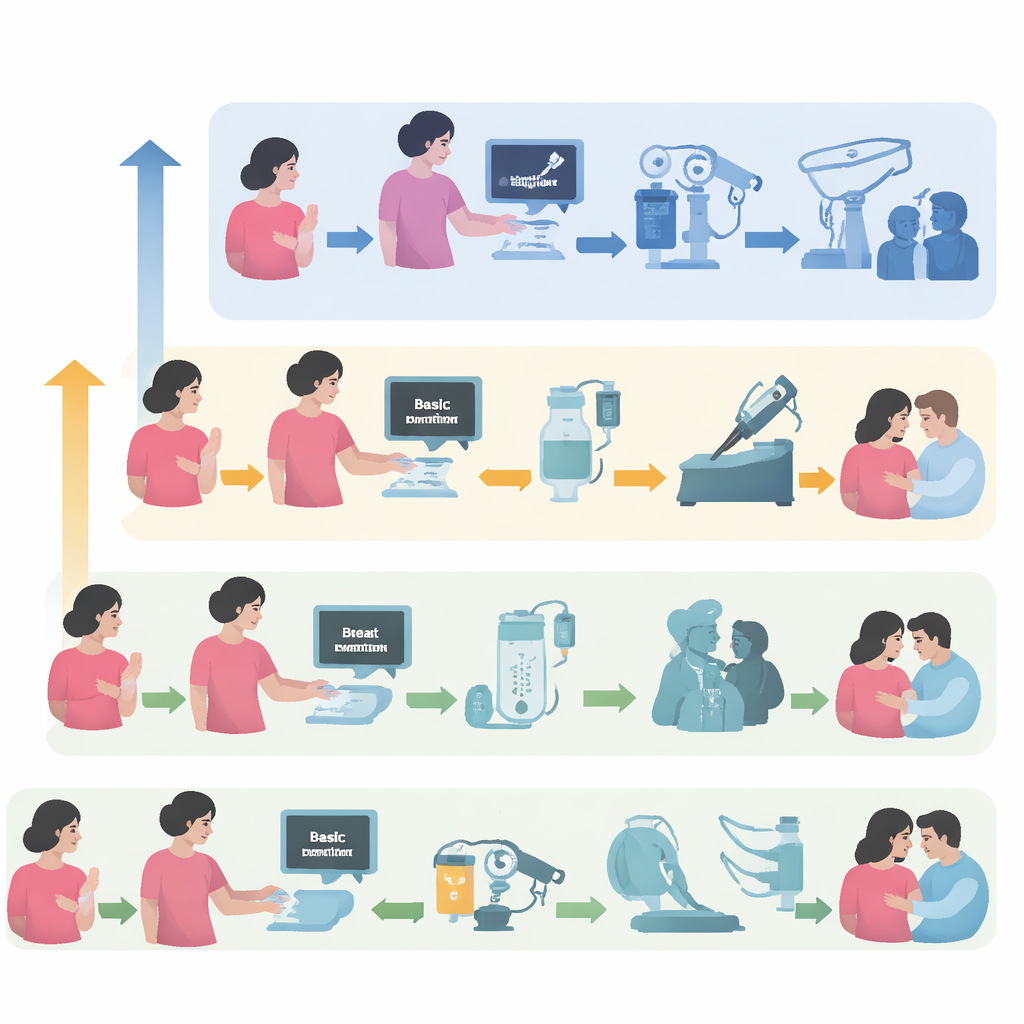
Los autores proponen una hoja de ruta práctica para la atención del cáncer de mama que se ajusta a lo realmente disponible en distintos escenarios de conflicto. Describen tres niveles: uno básico, donde puede no haber prácticamente imagenología, cirugía ni quimioterapia; uno limitado, donde algunos servicios existen pero son poco fiables; y uno mejorado, con hospitales relativamente estables que aún pueden verse afectados por disturbios. Para cada nivel, detallan lo que se puede hacer de forma realista —desde examen físico simple de la mama y control básico del dolor, hasta cirugía completa, radioterapia y tratamientos farmacológicos modernos— junto con planes de contingencia cuando las condiciones empeoran de forma repentina. También sugieren una forma sencilla de describir cualquier entorno usando cinco ejes, como seguridad, cadenas de suministro y opciones de derivación, que ayudan a los equipos a juzgar rápidamente lo que es seguro y posible.
Acercar el diagnóstico y el tratamiento a las pacientes
Dado que el cribado estándar y el diagnóstico hospitalario a menudo colapsan en la guerra, el artículo destaca formas de llevar la atención hacia las comunidades. Clínicas móviles pueden visitar campamentos y áreas remotas para realizar exámenes mamarios, aumentar la concienciación y enlazar a las pacientes con centros más avanzados cuando sea posible. Los trabajadores de salud comunitarios —personas locales con formación focalizada— pueden enseñar a las mujeres a reconocer señales de alarma, realizar exámenes simples, orientarlas en el sistema y apoyar el seguimiento cuando las pacientes están desplazadas. Aparatos de ecografía compactos y radiografías básicas pueden ayudar a evaluar nódulos y la diseminación de la enfermedad, mientras que las herramientas digitales permiten compartir imágenes y preparaciones citológicas con especialistas distantes. Cuando las pruebas completas son imposibles, los autores discuten con cautela tratamientos a corto plazo «lo mejor disponible» basados en la edad, el comportamiento del tumor y la seguridad, siempre con un plan claro para ajustar el tratamiento cuando los diagnósticos adecuados sean accesibles.
La atención del cáncer como esfuerzo de equipo
El marco subraya que la atención del cáncer de mama en zonas de conflicto debe ser colaborativa y flexible. Incluso los hospitales pequeños deben formar un equipo núcleo que incluya cirugía, imagenología, patología cuando sea posible, oncología y enfermería, y reunirse con regularidad —in situ o en línea— para discutir casos. La telemedicina puede vincular al personal local con expertos internacionales para recibir asesoría sobre imagenología, patología, opciones de tratamiento y atención en salud mental. El artículo también enfatiza las asociaciones con organizaciones humanitarias y países vecinos para garantizar el suministro de medicamentos, crear rutas de derivación para tratamientos como la radioterapia que pueden no estar disponibles localmente, y apoyar la atención transfronteriza para refugiados. Registros simples en poder de las pacientes y registros básicos ayudan a mantener la continuidad cuando las personas se ven obligadas a moverse.
Curar la mente además del cuerpo
Vivir con cáncer de mama durante la guerra añade una enorme carga emocional a un diagnóstico ya aterrador. Pacientes y trabajadores de la salud pueden sufrir miedo, duelo y trauma. Los autores sostienen que la salud mental y los cuidados paliativos no deben verse como lujos, sino como componentes centrales de la atención oncológica. Proponen enfoques de bajo coste como métodos breves de consejería, grupos de apoyo, atención espiritual y capacitar a trabajadores comunitarios para reconocer la angustia y las señales de alarma básicas. Cuando internet o las conexiones telefónicas lo permiten, la consejería remota y la telepsiquiatría pueden ofrecer apoyo adicional, incluida ayuda para el personal desplazado que sigue prestando atención bajo estrés constante.
Hacer el mayor bien con medios limitados
Como los recursos en zonas de conflicto son tan escasos, las difíciles cuestiones éticas son inevitables: quién recibe la quimioterapia o la cirugía limitada, cómo priorizar a pacientes que pueden no poder regresar, cómo proteger la privacidad cuando los sistemas de datos son frágiles y cómo evitar el favoritismo hacia quienes son urbanos, más ricos o no desplazados. El artículo recomienda reglas de triaje transparentes, procesos de consentimiento simples usando lenguaje claro y ayudas visuales, y prácticas de datos de «mínimo necesario» para proteger a las pacientes de daños o de ser identificadas. También defiende que los fármacos oncológicos y los diagnósticos se incluyan en los planes de salud de emergencia y en los suministros esenciales, para que las personas con enfermedades crónicas no queden relegadas durante las crisis.
Esperanza y responsabilidad en medio del conflicto
El artículo concluye que, aunque la guerra dificulta mucho la atención del cáncer de mama, no la hace imposible. Empezando por un pequeño conjunto de servicios esenciales, adaptando los planes de atención a los recursos disponibles y usando herramientas como clínicas móviles, telemedicina y alianzas regionales, los equipos sanitarios aún pueden ofrecer un diagnóstico más temprano, tratamientos que prolonguen la vida y alivio significativo del dolor y el sufrimiento. El mismo enfoque por niveles y flexible también puede ayudar durante pandemias, desastres naturales u otras interrupciones mayores. En el fondo, el mensaje es que las mujeres con cáncer de mama en zonas de conflicto merecen el mismo compromiso con la dignidad y la supervivencia que las pacientes en cualquier otro lugar, y que con planificación sensata y solidaridad global, este compromiso puede honrarse incluso bajo fuego.
Cita: Hirmas, N., Holtschmidt, J., Falk, S. et al. Challenges and strategies for delivering effective breast cancer care in conflict zones. Commun Med 6, 256 (2026). https://doi.org/10.1038/s43856-026-01600-y
Palabras clave: cáncer de mama en zonas de conflicto, oncología humanitaria, atención oncológica para refugiados, telemedicina en entornos bélicos, política de salud global sobre el cáncer