Clear Sky Science · fr
Défis et stratégies pour assurer des soins efficaces du cancer du sein en zones de conflit
Pourquoi les soins contre le cancer en zones de guerre comptent
Pour beaucoup, le cancer du sein évoque des hôpitaux modernes, des examens avancés et des plans de traitement à long terme. Mais pour les femmes vivant en zones de guerre, même consulter un médecin ou obtenir des antalgiques peut devenir presque impossible. Cet article examine comment des soins contre le cancer du sein peuvent encore être fournis lorsque des cliniques sont détruites, que les médecins fuient et que les médicaments viennent à manquer. Il montre qu’avec créativité, préparation et soutien international, les femmes atteintes d’un cancer du sein ne doivent pas être oubliées, même en pleine crise.
Quand la maladie rencontre la guerre
Le cancer du sein est le cancer le plus fréquent chez les femmes dans le monde, mais son impact est particulièrement sévère dans les régions déchirées par la guerre et l’instabilité politique. Les conflits endommagent ou détruisent les hôpitaux, coupent l’électricité, l’eau et l’internet, et brisent les chaînes d’approvisionnement. Le personnel formé peut être tué, blessé ou contraint de fuir. Les programmes de dépistage s’arrêtent, les appareils diagnostiques restent inutilisés et les médicaments essentiels n’arrivent jamais. En conséquence, de nombreuses femmes sont diagnostiquées tardivement, lorsque la maladie est déjà avancée et plus difficile à traiter, et elles ont souvent peu ou pas d’accès aux soulagements de la douleur ou au soutien émotionnel. Les réfugiées et les déplacées font face à des obstacles supplémentaires tels que la barrière linguistique, la discrimination et le manque d’argent pour se déplacer ou se soigner.
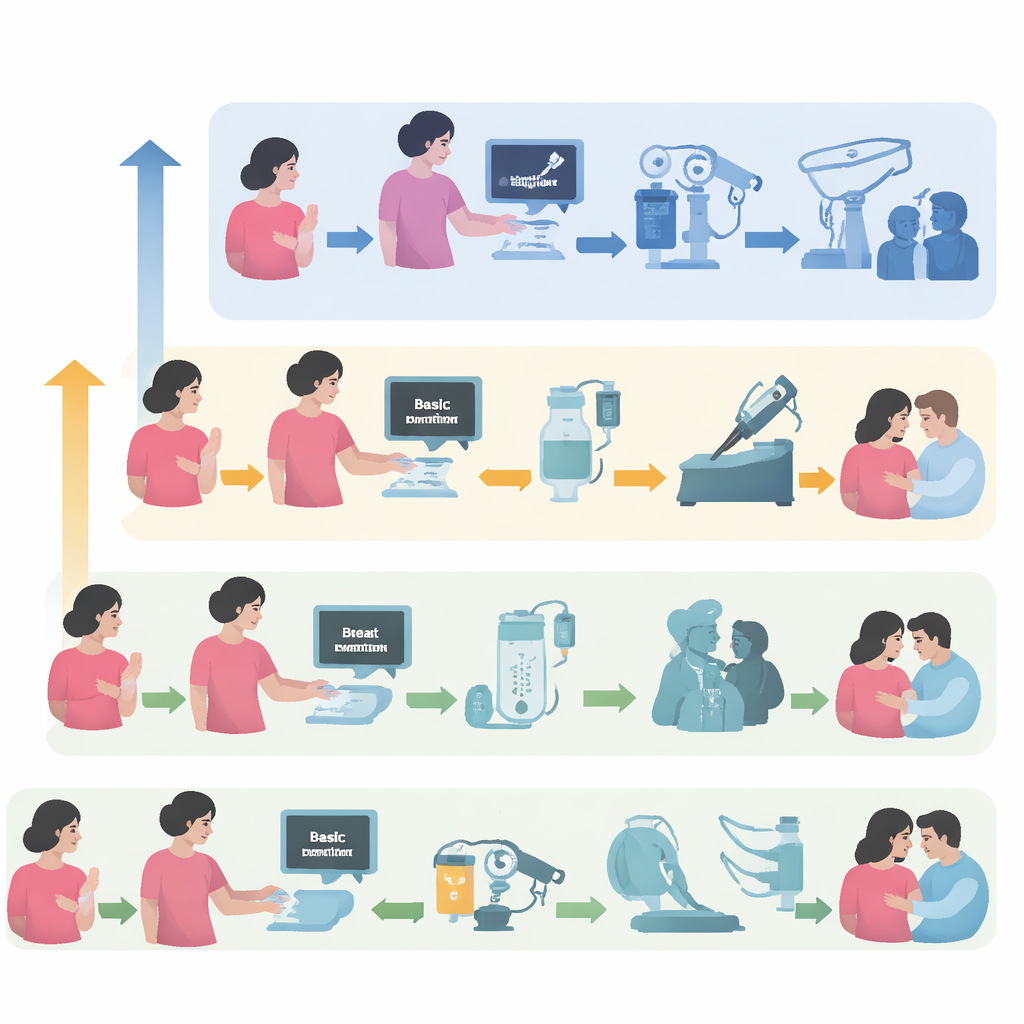
Une feuille de route par paliers pour les soins en conditions difficiles
Les auteurs proposent une feuille de route pratique pour les soins du cancer du sein adaptée à ce qui est réellement disponible selon les contextes de conflit. Ils décrivent trois paliers : un niveau de base où il peut y avoir presque aucune imagerie, chirurgie ou chimiothérapie ; un niveau limité où certains services existent mais sont peu fiables ; et un niveau amélioré avec des hôpitaux relativement stables, bien qu’encore susceptibles d’être affectés par des troubles. Pour chaque palier, ils détaillent ce qui peut être fait de manière réaliste — des examens mammaires simples et du contrôle basique de la douleur jusqu’à la chirurgie complète, la radiothérapie et les traitements médicamenteux modernes — ainsi que des plans de secours lorsque la situation se dégrade soudainement. Ils proposent aussi une méthode simple pour décrire un contexte selon cinq axes (sécurité, chaînes d’approvisionnement, options de référence, etc.), aidant les équipes à évaluer rapidement ce qui est sûr et possible.
Rapprocher le diagnostic et le traitement des patientes
Comme le dépistage standard et le diagnostic hospitalier s’effondrent souvent en temps de guerre, l’article met en avant des moyens de décentraliser les soins vers les communautés. Des cliniques mobiles peuvent visiter les camps et les zones reculées pour effectuer des examens mammaires, sensibiliser et orienter les patientes vers des centres plus avancés lorsque c’est possible. Les agents communautaires de santé — des personnes locales formées de manière ciblée — peuvent apprendre aux femmes à reconnaître les signes d’alerte, réaliser des examens simples, les guider dans le parcours de soins et assurer le suivi lorsque les patientes sont déplacées. Des appareils d’échographie compacts et des radiographies basiques peuvent aider à évaluer les masses et l’extension de la maladie, tandis que des outils numériques permettent de partager les images et les lames de biopsie avec des spécialistes éloignés. Lorsque les tests complets sont impossibles, les auteurs discutent prudemment de traitements « meilleurs disponibles » à court terme basés sur l’âge, le comportement de la tumeur et la sécurité, toujours avec un plan clair d’ajustement dès que des diagnostics appropriés deviennent accessibles.
Les soins oncologiques comme effort d’équipe
Le cadre insiste sur le fait que les soins du cancer du sein en zones de conflit doivent être collaboratifs et flexibles. Même les petits hôpitaux sont encouragés à former une équipe de base incluant chirurgie, imagerie, anatomopathologie lorsque possible, oncologie et infirmier(ère)s, et à se réunir régulièrement — sur place ou en ligne — pour discuter des cas. La télémédecine peut mettre en relation le personnel local et des experts internationaux pour des avis sur l’imagerie, la pathologie, les choix thérapeutiques et la prise en charge de la santé mentale. L’article souligne aussi l’importance des partenariats avec des organisations humanitaires et les pays voisins pour garantir l’approvisionnement en médicaments, créer des itinéraires de référence pour des traitements comme la radiothérapie qui peuvent manquer localement, et soutenir les soins transfrontaliers pour les réfugiés. Des dossiers portés par les patientes et des registres basiques aident à maintenir la continuité lorsque les personnes sont contraintes de se déplacer.
Soigner les esprits autant que les corps
Vivre avec un cancer du sein pendant la guerre ajoute une lourde charge émotionnelle à un diagnostic déjà effrayant. Les patientes et les personnels soignants peuvent être confrontés à la peur, au deuil et au traumatisme. Les auteurs soutiennent que la santé mentale et les soins palliatifs ne doivent pas être considérés comme des luxes mais comme des composantes centrales des soins oncologiques. Ils proposent des approches peu coûteuses comme des méthodes brèves de counseling, des groupes de soutien, un accompagnement spirituel et la formation d’agents communautaires à reconnaître la détresse et les signaux d’alerte de base. Lorsque l’internet ou le téléphone le permettent, le counseling à distance et la télépsychiatrie peuvent offrir un soutien additionnel, y compris pour le personnel déplacé qui continue à prodiguer des soins sous un stress constant.
Tirer le meilleur parti de moyens limités
Étant donné la rareté des ressources en zones de conflit, des questions éthiques difficiles sont inévitables : qui reçoit une chimiothérapie ou une chirurgie limitée, comment prioriser des patientes qui risquent de ne pas pouvoir revenir, comment protéger la confidentialité lorsque les systèmes de données sont fragiles, et comment éviter les favoritismes en faveur des urbaines, des plus riches ou des non déplacées. L’article recommande des règles de triage transparentes, des processus de consentement simples utilisant un langage clair et des supports visuels, et des pratiques de gestion des données « strictement nécessaires » pour protéger les patientes contre les préjudices ou le ciblage. Il appelle aussi à inclure les médicaments et diagnostics oncologiques dans les plans de santé d’urgence et les stocks essentiels, afin que les personnes atteintes de maladies chroniques ne soient pas reléguées au second plan durant les crises.
Espoir et responsabilité en temps de conflit
L’article conclut que si la guerre rend les soins du cancer du sein beaucoup plus difficiles, elle ne les rend pas impossibles. En commençant par un petit ensemble de services essentiels, en adaptant les plans de soins aux ressources disponibles et en utilisant des outils comme les cliniques mobiles, la télémédecine et les partenariats régionaux, les soignants peuvent encore offrir un diagnostic plus précoce, des traitements prolongeant la vie et un soulagement significatif de la douleur et de la détresse. La même approche par paliers et flexible peut aussi aider lors de pandémies, de catastrophes naturelles ou d’autres perturbations majeures. Au cœur du message se trouve l’idée que les femmes atteintes d’un cancer du sein en zones de conflit méritent le même engagement pour la dignité et la survie que les patientes ailleurs, et qu’avec une planification réfléchie et une solidarité mondiale, cet engagement peut être tenu même sous le feu.
Citation: Hirmas, N., Holtschmidt, J., Falk, S. et al. Challenges and strategies for delivering effective breast cancer care in conflict zones. Commun Med 6, 256 (2026). https://doi.org/10.1038/s43856-026-01600-y
Mots-clés: cancer du sein en zones de conflit, oncologie humanitaire, soins oncologiques pour les réfugiés, télémédecine en contexte de guerre, politique sanitaire mondiale sur le cancer