Clear Sky Science · de
Herausforderungen und Strategien zur wirksamen Versorgung von Brustkrebspatientinnen in Konfliktgebieten
Warum Krebsversorgung in Kriegsgebieten wichtig ist
Für viele Menschen rufen Begriffe wie Brustkrebs moderne Krankenhäuser, fortschrittliche Bildgebung und langfristige Therapiepläne hervor. Für Frauen in Kriegsgebieten kann es jedoch schon nahezu unmöglich werden, einen Arzt zu sehen oder Schmerzmittel zu erhalten. Dieser Artikel untersucht, wie Brustkrebsversorgung dennoch möglich ist, wenn Kliniken zerstört, Ärztinnen und Ärzte vertrieben und Medikamente knapp sind. Er zeigt, dass mit Kreativität, vorausschauender Planung und internationaler Unterstützung Frauen mit Brustkrebs auch mitten im Konflikt nicht vergessen werden müssen.
Wenn Krankheit auf Krieg trifft
Brustkrebs ist weltweit die häufigste Krebserkrankung bei Frauen, aber sein Preis ist in von Krieg und politischer Instabilität zerrissenen Regionen besonders hoch. Konflikte beschädigen oder zerstören Krankenhäuser, unterbrechen Strom-, Wasser- und Internetversorgung und reißen die Lieferketten auseinander. Fachpersonal kann getötet, verletzt oder zur Flucht gezwungen werden. Screening-Programme brechen zusammen, Diagnosegeräte stehen ungenutzt und lebenswichtige Medikamente kommen nicht an. Infolgedessen werden viele Frauen spät diagnostiziert, wenn die Krankheit bereits fortgeschritten und schwerer zu behandeln ist, und sie haben oft wenig oder keinen Zugang zu Schmerzlinderung oder psychosozialer Unterstützung. Geflüchtete und Vertriebene sehen sich zusätzlichen Hürden gegenüber, etwa Sprachbarrieren, Diskriminierung und fehlendem Geld für Transport oder Behandlung.
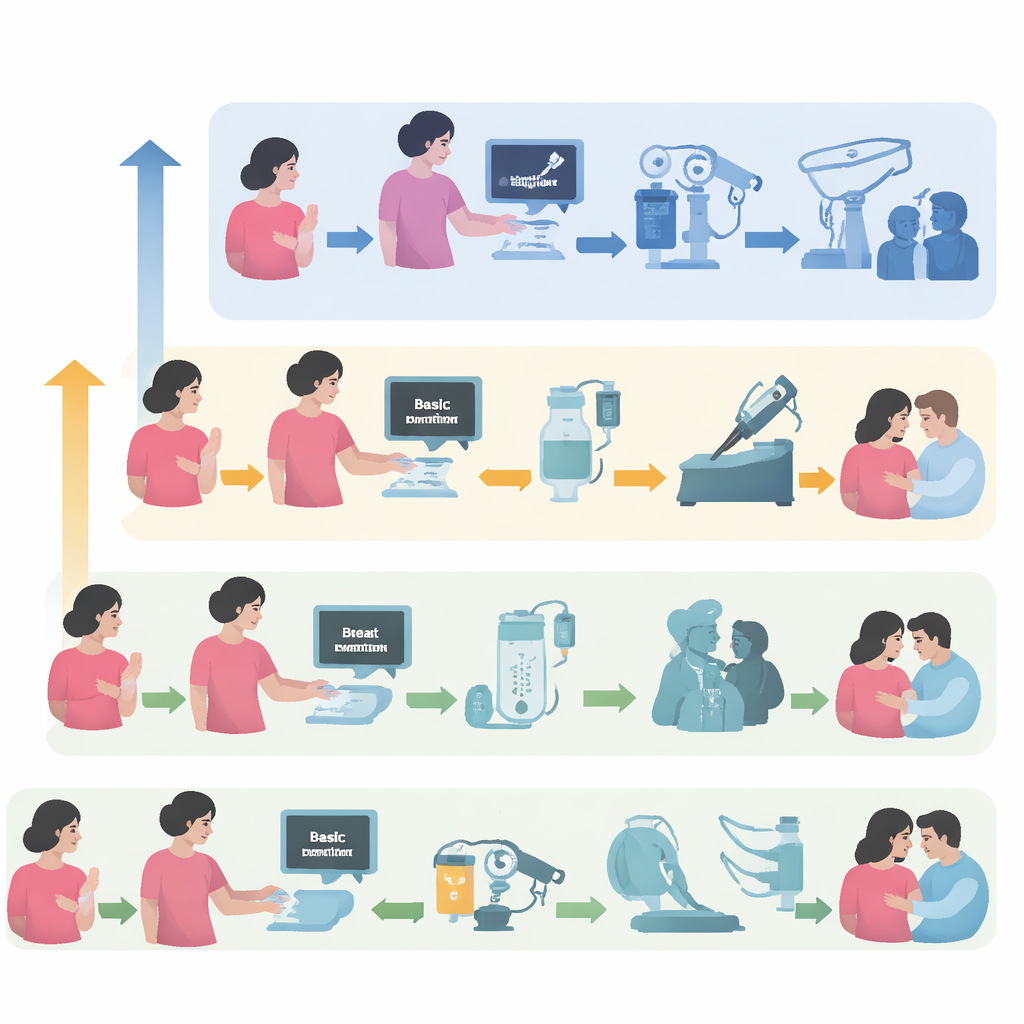
Ein gestuftes Konzept für Versorgung unter harten Bedingungen
Die Autorinnen und Autoren schlagen eine pragmatische Roadmap für die Brustkrebsversorgung vor, die an das tatsächlich verfügbare Angebot in verschiedenen Konfliktsituationen angepasst ist. Sie beschreiben drei Stufen: ein Basisniveau, in dem es nahezu keine Bildgebung, Chirurgie oder Chemotherapie geben kann; ein begrenztes Niveau, in dem einige Leistungen bestehen, aber unzuverlässig sind; und ein erweitertes Niveau mit relativ stabilen Krankenhäusern, die dennoch von Unruhen betroffen sein können. Für jede Stufe legen sie dar, was realistisch möglich ist – von einfachen Brustuntersuchungen und grundlegender Schmerzbehandlung bis hin zu vollständigen Operationen, Strahlentherapie und modernen Medikamenten – sowie Notfallpläne für den Fall plötzlicher Verschlechterungen. Außerdem schlagen sie eine einfache Methode vor, jede Situation anhand von fünf Achsen wie Sicherheit, Lieferketten und Überweisungsoptionen zu beschreiben, damit Teams schnell einschätzen können, was sicher und machbar ist.
Diagnose und Behandlung näher zu den Patientinnen bringen
Da standardisiertes Screening und krankenhausbasierte Diagnostik im Krieg oft zusammenbrechen, hebt der Artikel Wege hervor, die Versorgung in die Gemeinschaften zu verlagern. Mobile Kliniken können Lager und entlegene Gebiete aufsuchen, Brustuntersuchungen durchführen, Bewusstsein schaffen und Patientinnen bei Bedarf an weiterführende Zentren anbinden. Community Health Worker – lokale Personen mit fokussierter Ausbildung – können Frauen beibringen, Warnzeichen zu erkennen, einfache Untersuchungen durchführen, sie durch das System leiten und bei Follow-up unterstützen, wenn Patientinnen vertrieben werden. Kompakte Ultraschallgeräte und einfache Röntgengeräte können helfen, Knoten und Befall abzuschätzen, während digitale Werkzeuge Bilder und Biopsiepräparate mit entfernten Spezialistinnen und Spezialisten teilen lassen. Wenn vollständige Tests nicht möglich sind, diskutieren die Autorinnen und Autoren vorsichtig kurzfristige „bestmögliche“ Behandlungsansätze basierend auf Alter, Tumorverhalten und Sicherheitsaspekten, immer mit einem klaren Plan, die Therapie anzupassen, sobald verlässliche Diagnostik wieder verfügbar ist.
Krebsversorgung als Teamarbeit
Das Konzept betont, dass Brustkrebsversorgung in Konfliktgebieten kollaborativ und flexibel sein muss. Selbst kleine Krankenhäuser werden ermutigt, ein Kernteam zu bilden, das Chirurgie, Bildgebung, Pathologie wenn möglich, Onkologie und Pflege einschließt und sich regelmäßig – vor Ort oder online – trifft, um Fälle zu besprechen. Telemedizin kann lokales Personal mit internationalen Expertinnen und Experten verbinden, um bei Bildgebung, Pathologie, Therapieentscheidungen und psychischer Gesundheitsversorgung zu beraten. Der Artikel unterstreicht außerdem Partnerschaften mit humanitären Organisationen und Nachbarstaaten, um Medikamentenvorräte zu sichern, Überweisungswege für Behandlungen wie Strahlentherapie zu schaffen, die lokal nicht verfügbar sind, und grenzüberschreitende Versorgung für Geflüchtete zu unterstützen. Einfache patientengeführte Unterlagen und grundlegende Register helfen, Kontinuität zu wahren, wenn Menschen zur Flucht gezwungen werden.
Heilung von Geist und Körper
Das Leben mit Brustkrebs im Krieg verstärkt die emotionale Belastung einer ohnehin beängstigenden Diagnose. Patientinnen und Gesundheitsfachkräfte können mit Angst, Trauer und Traumata kämpfen. Die Autorinnen und Autoren argumentieren, dass psychische Gesundheitsversorgung und Palliativmedizin keine Luxusgüter, sondern Kernbestandteile der Krebsversorgung sein müssen. Sie schlagen kostengünstige Ansätze vor, wie kurze Beratungsformate, Gruppensupport, spirituelle Begleitung und die Schulung von Community-Arbeitenden, um Leidensdruck und grundlegende Warnsignale zu erkennen. Wo Internet- oder Telefonverbindungen vorhanden sind, können Fernberatung und Telepsychiatrie zusätzliche Unterstützung bieten, einschließlich Hilfe für vertriebenes Personal, das weiterhin unter ständigem Stress Versorgung leistet.
Mit begrenzten Mitteln das Größte bewirken
Weil Ressourcen in Konfliktzonen so knapp sind, sind schwierige ethische Fragen unvermeidlich: Wer erhält begrenzte Chemotherapie oder Operationen, wie priorisiert man Patientinnen, die möglicherweise nicht zurückkehren können, wie schützt man Privatsphäre, wenn Datensysteme fragil sind, und wie vermeidet man Bevorzugung von Stadtbewohnern, Wohlhabenderen oder Nichtvertriebenen. Der Artikel empfiehlt transparente Triage-Regeln, einfache Aufklärungsprozesse mit klarer Sprache und visuellen Hilfen sowie datenschutzorientierte „minimal notwendige“ Praktiken, um Patientinnen vor Schaden oder gezielter Verfolgung zu schützen. Er fordert auch, Krebsmedikamente und Diagnostik in Notfallgesundheitspläne und essentielle Versorgungsgüter aufzunehmen, damit Menschen mit chronischen Erkrankungen in Krisen nicht ausgegrenzt werden.
Hoffnung und Verantwortung im Konflikt
Der Artikel schließt mit der Feststellung, dass Krieg die Brustkrebsversorgung zwar erheblich erschwert, aber nicht unmöglich macht. Indem man mit einem kleinen Satz essentieller Leistungen beginnt, Behandlungspläne an verfügbare Ressourcen anpasst und Instrumente wie mobile Kliniken, Telemedizin und regionale Partnerschaften nutzt, können Gesundheitsfachkräfte weiterhin frühere Diagnosen, lebensverlängernde Behandlungen und wirksame Linderung von Schmerz und Leid bieten. Derselbe gestufte, flexible Ansatz kann auch in Pandemien, Naturkatastrophen oder anderen großen Störungen helfen. Im Kern lautet die Botschaft: Frauen mit Brustkrebs in Konfliktgebieten verdienen dieselbe Verpflichtung zu Würde und Überleben wie Patientinnen überall sonst, und mit durchdachter Planung und globaler Solidarität kann dieser Anspruch selbst unter Beschuss erfüllt werden.
Zitation: Hirmas, N., Holtschmidt, J., Falk, S. et al. Challenges and strategies for delivering effective breast cancer care in conflict zones. Commun Med 6, 256 (2026). https://doi.org/10.1038/s43856-026-01600-y
Schlüsselwörter: Brustkrebs in Konfliktgebieten, humanitäre Onkologie, Krebsversorgung für Geflüchtete, Telemedizin in Kriegsgebieten, globale Gesundheit Krebsstrategie