Clear Sky Science · nl
SPT6 handhaaft de epidermale homeostase door een NF-κB-positieve feedbacklus te remmen om overmatige ontsteking te voorkomen
Waarom het kalmeren van het huidalarm van belang is
De huid is ons grootste orgaan en de eerste verdedigingslinie tegen de buitenwereld. Om ons te beschermen moeten huidcellen gevaren snel detecteren, maar ook voorkomen dat onnodige alarmen afgaan die leiden tot chronische roodheid, schilfering en pijn. Deze studie onthult hoe een weinig bekend eiwit genaamd SPT6 het alarm van de huid onder controle houdt. Wanneer SPT6 in belangrijke huidcellen verdwijnt, kantelt het weefsel naar psoriasis‑achtige ontsteking en geneest het trager na beschadiging, wat laat zien hoe kwetsbaar het evenwicht tussen bescherming en overreactie kan zijn.
Hoe huidcellen als frontlinie‑wachters optreden
De buitenste laag van de huid, de epidermis, bestaat uit keratinocyten—cellen die zichzelf constant vernieuwen en een strakke barrière vormen. Deze cellen doen veel meer dan passief aanwezig zijn; ze herkennen ziekteverwekkers en schade en geven chemische signalen af die immuuncellen aantrekken. De auteurs vroegen zich af of speciale stam‑achtige cellen aan de basis van de epidermis niet alleen alarm slaan, maar ook actief overmatige ontsteking dempen. Ze richtten zich op SPT6, een eiwit dat helpt genen correct aan te zetten, om te onderzoeken of het fungeert als ingebouwde rem op ontstekingssignalen.
Als een poortwachter uit muizenhuid wordt verwijderd
Met behulp van genetisch gemodificeerde muizen verwijderde het team selectief het Supt6-gen (dat SPT6 produceert) in basale keratinocyten. Binnen enkele dagen ontwikkelden de dieren verdikte, schilferige huid op de rug, oren en poten, samen met haarverlies en gewichtsverlies. Microscopen en ultrastructuuronderzoek toonden kenmerkende kenmerken die bij psoriasis worden gezien: een te dikke epidermis, plakkerige lagen dode cellen aan het oppervlak, defecte cel‑cel‑verbindingen en opeenhoping van immuuncellen in het weefsel. Ondanks deze dramatische huidaanpassingen bleven andere K14‑positieve epitheliale plekken zoals de tong en slokdarm structureel normaal, wat wijst op een huidgerichte rol voor SPT6.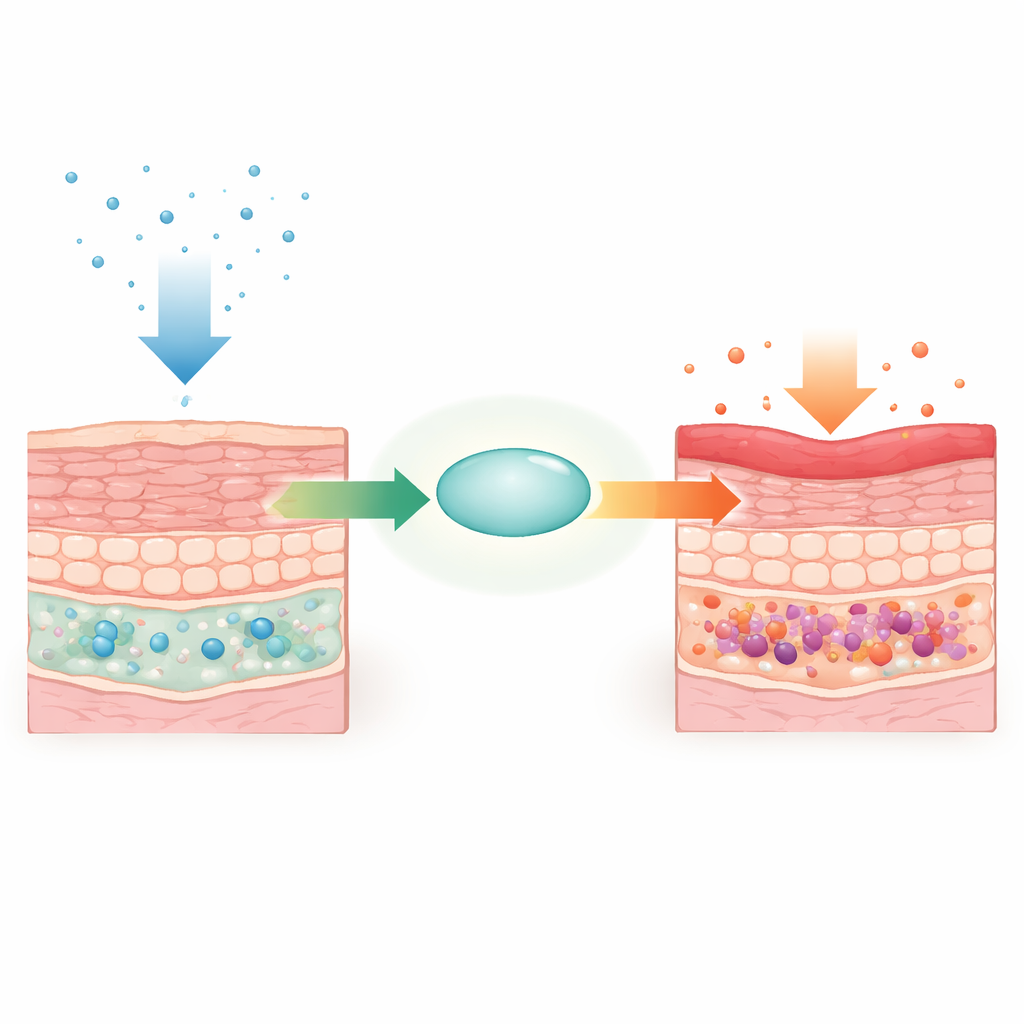
Ontstoken maar over‑rijpe huid en trager herstel
Profielbepaling van genactiviteit toonde dat duizenden genen versprongen toen SPT6 verloren ging. Wegen van celadhesie en Wnt‑herstel werden naar beneden geschroefd, terwijl genen die celdeling, huidrijping en ontstekingsreacties reguleren sterk werden opgevoerd. Merkers van late epidermale differentiatie waren verhoogd, wat betekent dat de huid er overmatig “rijp” maar gedesordend uitzag. Toen de onderzoekers volledige dikte wonden veroorzaakten, genazen SPT6‑deficiënte muizen aanzienlijk langzamer. Veel genen betrokken bij het Wnt‑pad—bekend als aanjager van haargroei en wondsluiting—waren verminderd, en eerdere bindingsdata toonden dat SPT6 op verschillende van deze reparatiegenen zit. Dit suggereert dat SPT6 gezonde regeneratie ondersteunt terwijl het ontstekingsprogramma’s onder controle houdt.
Een psoriasis‑achtig signatuur die van binnenuit ontstaat
Ontstekingsgerelateerde genen zoals Il1b, Il6, Tnf en S100a8/a9 waren sterk verhoogd in SPT6‑deficiënte huid. Het patroon van genveranderingen leek sterk op dat in een standaard muismodel van psoriasis en in humane psoriatische laesies. Neutrofielen hoopten zich op aan het huidoppervlak in structuren die deden denken aan Munro’s microabcessen, een klassiek psoriasiskenmerk. Toch veranderde het ziektebeeld niet door het wegnemen van bacteriën met breedspectrumantibiotica, het screenen op schimmels en veelvoorkomende huidvirussen, of zelfs het overdragen van huidmicroben tussen muizen. Single‑cell RNA‑sequencing toonde dat specifieke basale en intermediaire keratinocyt‑subgroepen uitbreidden en sterk inflammatoire en pro‑differentiatieprogramma’s aannamen, wat aangeeft dat de drijfveer naar ziekte uit de keratinocyten zelf komt in plaats van uit binnendringende microben.
Hoe SPT6 een zelfversterkende ontstekingslus blokkeert
Bij nadere bestudering van het mechanisme onderzochten de onderzoekers menselijke keratinocyten in kweek. Toen ze SPT6 verminderden en vervolgens virale of schade‑signalen nabootsten, zetten de cellen een golf van ontstekingsgenen vrij die door NF‑κB worden bestuurd, een hoofdschakelaar voor immuunreacties. Een geneesmiddel dat NF‑κB blokkeert keerde deze uitbarsting deels om en verminderde huidontsteking in SPT6‑deficiënte muizen. Het team ontdekte vervolgens dat SPT6 bindt aan een enhancerregio in de buurt van het RELA‑gen, dat het sleutelonderdeel p65 van NF‑κB codeert. Zonder SPT6 binden meer p65‑moleculen zowel aan deze enhancer als aan de RELA‑promoter, waardoor een positieve feedbacklus ontstaat: p65 stimuleert de activiteit van zijn eigen gen, wat op zijn beurt de expressie van ontstekingsgenen verder versterkt.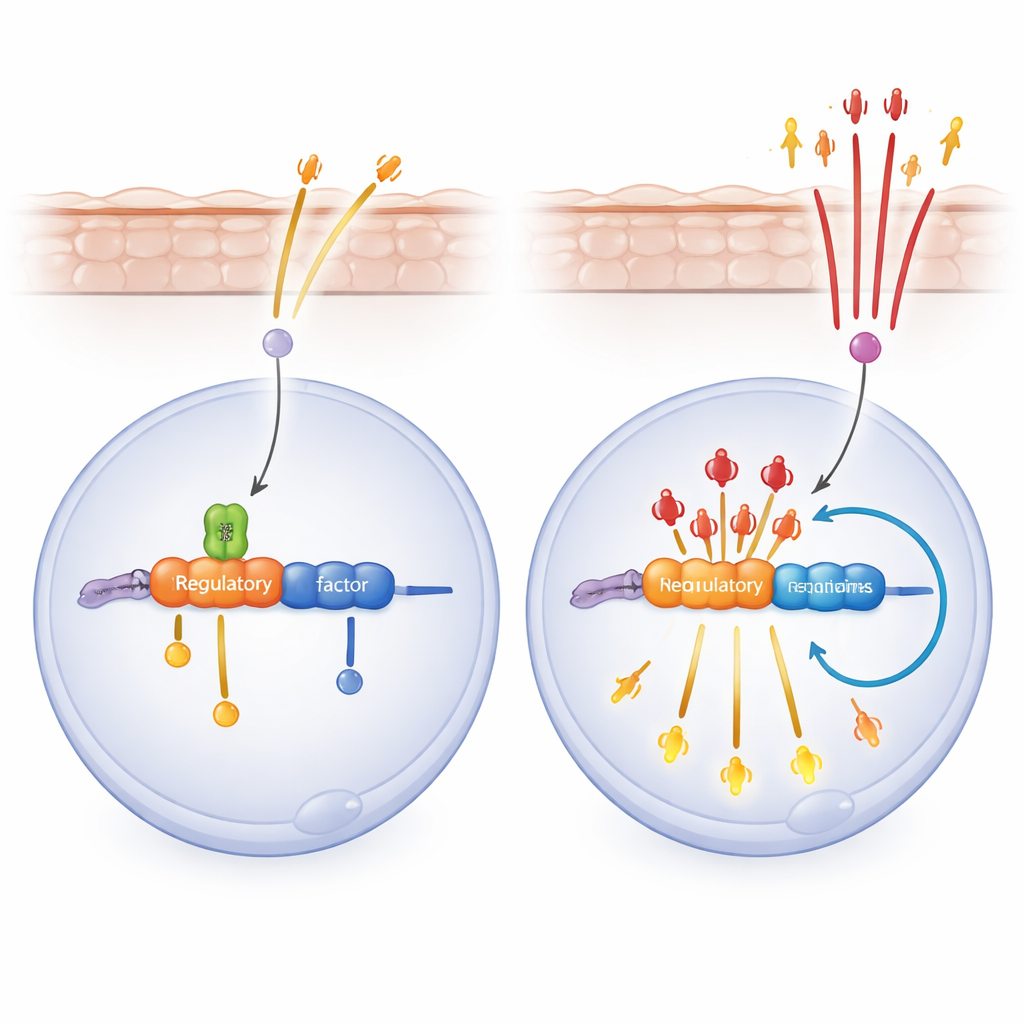
Wat dit betekent voor begrip en behandeling van huidaandoeningen
Voor een niet‑specialistische lezer is de boodschap dat de huid van nature geneigd is ontsteking te ontketenen, maar dat ze stil blijft omdat interne remmen zoals SPT6 de reactie voortdurend onder controle houden. Wanneer SPT6 uit basale keratinocyten wordt verwijderd, over‑differentieren deze cellen, geven ze sterkere noodsignalen af en slepen ze het weefsel in psoriasis‑achtige ziekte en slechte wondgenezing, allemaal zonder duidelijke infectie. Door aan te tonen dat SPT6 een NF‑κB‑feedbacklus bij het RELA‑gen inperkt, belicht dit werk een precies controlepunt dat mogelijk kan worden aangestuurd om chronische huidontsteking te kalmeren zonder het vermogen van het lichaam om echte bedreigingen te bestrijden te ondermijnen.
Bronvermelding: Sun, Y., Xu, S., Wang, D. et al. SPT6 maintains epidermal homeostasis by inhibiting an NF-κB-positive feedback loop to prevent excessive inflammation. Cell Mol Immunol 23, 471–490 (2026). https://doi.org/10.1038/s41423-026-01410-1
Trefwoorden: huidontsteking, psoriasis, keratinocyten, NF-kappaB-signaal, wondgenezing