Clear Sky Science · it
La classe I del MHC sulle cellule bersaglio regola l’immunità mediata dalle cellule T CD4+
Perché questa scoperta immunologica conta
Il nostro sistema immunitario viene spesso descritto come un esercito con ruoli ben definiti: alcune cellule individuano le minacce, altre ricordano battaglie passate e altre ancora attaccano. Questo studio rovescia una regola consolidata su chi può attaccare quali bersagli. I ricercatori mostrano che un marcatore comune sulle nostre cellule, chiamato MHC di classe I, fa più che aiutare un tipo di cellula immunitaria a riconoscere il pericolo. Quando questo marcatore manca, cambia inaspettatamente il modo in cui un altro tipo di cellula immunitaria, le cellule T CD4, possono uccidere sia tessuti normali sia cellule tumorali. I risultati possono aiutare a spiegare perché alcuni tumori che si nascondono dal sistema immunitario rispondono comunque bene alle immunoterapie moderne, e aprono la strada a nuovi approcci per curare il cancro e le complicanze dei trapianti di midollo osseo.
Un tesserino di riconoscimento con un ruolo nascosto
Ogni cellula nucleata del nostro corpo porta normalmente sulla superficie molecole MHC di classe I, come tesserini di riconoscimento che esibiscono piccoli frammenti proteici. I manuali dicono che questi tesserini servono soprattutto alle cellule T CD8, i classici “killer”, mentre un diverso tipo di tesserino, il MHC di classe II, guida le cellule T CD4, le “helper”. Molti virus e tumori eludono le cellule T CD8 riducendo i loro tesserini MHC I, un noto trucco di fuga. Gli autori si sono posti una domanda in larga parte trascurata: oltre al suo ruolo di ‘tesserino’ per le cellule T CD8 e le cellule natural killer, il MHC I sulla cellula bersaglio modifica la vulnerabilità di quella cellula alla distruzione da parte delle cellule T CD4?
Quando i tesserini mancanti rendono i tessuti fragili
Per testarlo, il gruppo ha usato modelli murini di una grave complicanza del trapianto di midollo chiamata malattia del trapianto contro l’ospite, in cui le cellule immunitarie donatrici attaccano l’intestino e altri organi del ricevente. Hanno ingegnerizzato topi i cui tessuti erano privi di MHC I ma le cui cellule donatrici vedevano ancora gli stessi segnali MHC II stranieri. Questa configurazione isola il danno mediato dalle cellule T CD4. Sorprendentemente, i topi i cui enterociti mancavano di MHC I svilupparono una malattia molto più grave e morirono più frequentemente rispetto ai topi normali, nonostante le cellule T CD4 donatrici fossero attivate in misura simile in entrambi i gruppi. Il danno aggiuntivo non si manifestò quando l’intestino era leso solo da agenti chimici o radiazioni, e non dipendeva dalle cellule natural killer. Ciò indicava una vulnerabilità specifica dei tessuti privi di MHC I all’attacco delle cellule T CD4, non una fragilità generale.
I tumori che si nascondono diventano bersagli più facili
I ricercatori hanno poi studiato il melanoma, un comune tumore della pelle. Hanno rimosso il MHC I da cellule di melanoma murino mediante editing genetico. In coltura, queste cellule tumorali prive di MHC I venivano uccise più efficacemente da cellule T CD4 che riconoscevano un antigene di melanoma. Nei topi, i tumori privi di MHC I regredirono più dopo il trasferimento di queste cellule T CD4 rispetto ai tumori con MHC I normale. Questi risultati suggeriscono che quando i tumori perdono MHC I per sfuggire alle cellule T CD8, possono involontariamente rendersi più vulnerabili a un diverso tipo di attacco immunitario mediato dalle cellule T CD4, specialmente nelle giuste condizioni terapeutiche.
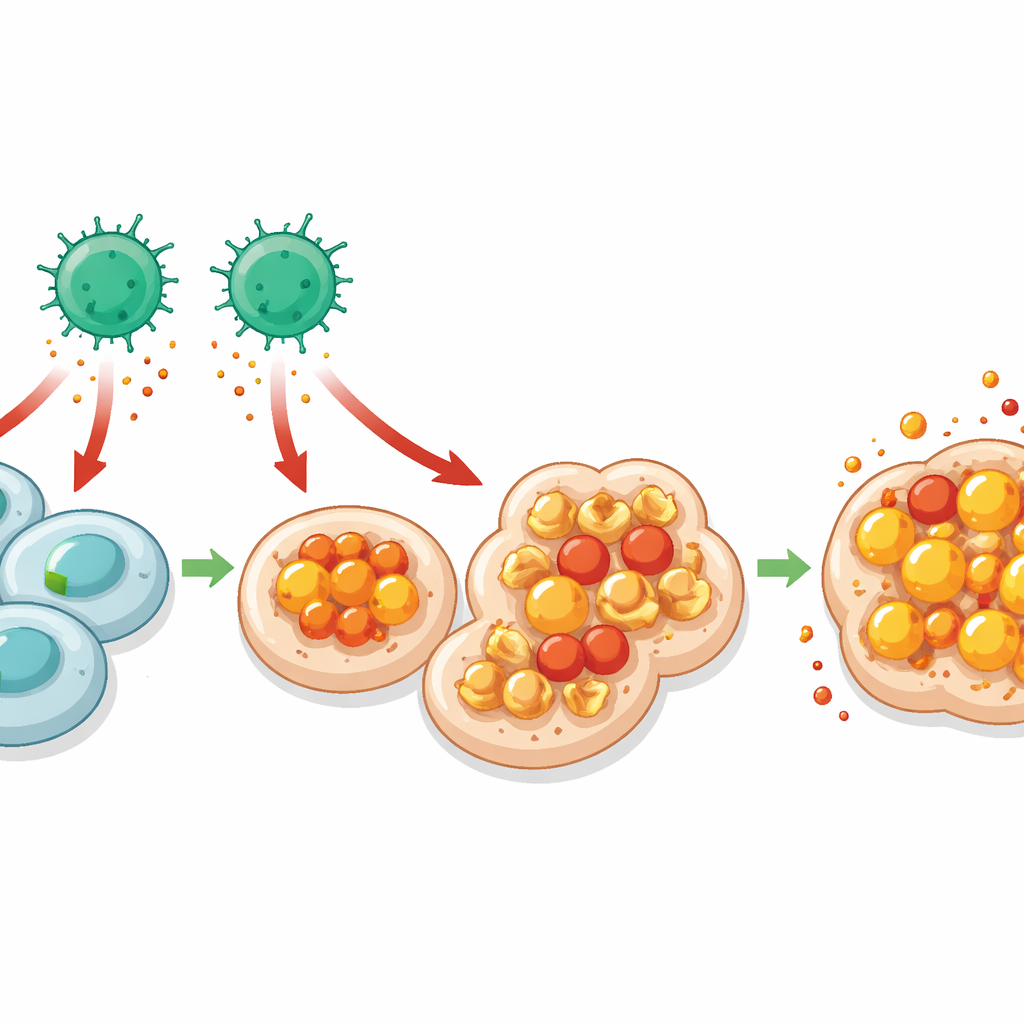
Ferro, lipidi ossidati e una morte cellulare infuocata
Per approfondire, il team ha indagato perché le cellule prive di MHC I sono più facilmente uccise dalle cellule T CD4. L’RNA‑sequenziamento a singola cellula delle cellule intestinali rivelò segnali più forti di risposta all’interferone‑gamma, un potente segnale di allarme spesso rilasciato dalle T, specificamente nelle cellule che non avevano MHC I. Quelle stesse cellule mostravano segni di alterato metabolismo del ferro e aumento della perossidazione lipidica—danni chimici ai grassi delle membrane cellulari. Queste caratteristiche indicano la ferroptosi, una forma di morte cellulare dipendente dal ferro caratterizzata da ossidazione incontrollata dei lipidi. Gli autori confermarono che cellule intestinali e tumorali senza MHC I accumulavano più danno lipidico e venivano protette quando il ferro veniva chelato o quando la ferroptosi era bloccata chimicamente. Neutralizzare l’interferone‑gamma ridusse questo danno, collegando i segnali derivati dalle cellule T CD4 alla ferroptosi nelle cellule bersaglio vulnerabili.
Indizi dai pazienti sottoposti a immunoterapia
Per verificare se questo meccanismo fosse rilevante anche negli esseri umani, i ricercatori hanno analizzato grandi dataset di pazienti con melanoma e cancro del colon trattati con inibitori dei checkpoint immunitari. In diversi studi, i tumori con bassa espressione di MHC I tendevano a contenere più cellule T CD4 ma non più cellule T CD8, e nel melanoma i pazienti i cui tumori a bassa espressione di MHC I avevano abbondanti cellule T CD4 vissero più a lungo. I tumori MHC I‑low mostravano anche segni molecolari di difese anti‑ferroptosi più deboli e risposte all’interferone‑gamma più forti, riecheggiando i pattern osservati nei topi. Questi riscontri suggeriscono che, in alcuni tumori umani, la down‑regulation del MHC I non spegne semplicemente l’attacco immunitario; piuttosto, può spostare l’equilibrio verso una morte simile alla ferroptosi mediata dalle cellule T CD4.
Cosa significa per le terapie future
Nel complesso, lo studio rivela che il MHC di classe I sulle cellule bersaglio agisce come più di un semplice segnaposto di riconoscimento per le cellule T CD8; aiuta anche a proteggere tessuti normali e tumori dalla morte cellulare indotta dalle cellule T CD4 e dipendente dal ferro. Quando questo scudo viene perso, le cellule T CD4 che riconoscono il bersaglio attraverso MHC II possono scatenare danni ossidativi intensi e ferroptosi, peggiorando le lesioni intestinali legate al trapianto ma potenzialmente migliorando il controllo di certi tumori. Per i pazienti, questa nuova comprensione potrebbe guidare strategie che sfruttano intenzionalmente le cellule T CD4 e la ferroptosi per trattare tumori che hanno perso MHC I, indicando al contempo i farmaci che modulano il ferro come modo per proteggere i tessuti vulnerabili durante il trapianto di midollo osseo.
Citazione: Lauder, E., Gondal, M., Wu, MC. et al. MHC class I on target cells regulates CD4+ T cell-mediated immunity. Nat Immunol 27, 1000–1012 (2026). https://doi.org/10.1038/s41590-026-02480-z
Parole chiave: Cellule T CD4, MHC di classe I, ferroptosi, immunoterapia oncologica, malattia del trapianto contro l’ospite