Clear Sky Science · de
MHC Klasse I auf Zielzellen reguliert CD4+-T-Zell-vermittelte Immunität
Warum diese Immungeschichte wichtig ist
Unser Immunsystem wird oft als Armee mit klar zugewiesenen Rollen beschrieben: Einige Zellen entdecken Bedrohungen, andere erinnern sich an frühere Schlachten, und wieder andere führen den eigentlichen Angriff aus. Diese Studie stellt eine lange geltende Regel darüber in Frage, welche Zellen welche Ziele angreifen können. Die Forschenden zeigen, dass ein verbreiteter Marker auf unseren Zellen, genannt MHC Klasse I, mehr tut, als nur einer Zellart zu helfen, Gefahr zu erkennen. Fehlt dieser Marker, verändert sich unerwartet, wie eine andere Zellart, die CD4+-T-Zellen, sowohl normales Gewebe als auch Krebszellen töten kann. Die Ergebnisse können erklären, warum einige Krebserkrankungen, die sich vor dem Immunsystem verbergen, trotzdem gut auf moderne Immuntherapien ansprechen, und sie weisen auf neue Behandlungsansätze für Krebs und Komplikationen nach Knochenmarktransplantationen hin.
Ein Sicherheitsabzeichen mit versteckter Aufgabe
Jede kernhaltige Zelle in unserem Körper trägt normalerweise MHC-Klasse-I-Moleküle auf ihrer Oberfläche, wie Sicherheitsabzeichen, die kleine Proteinfragmente zeigen. Lehrbücher sagen, diese Abzeichen seien hauptsächlich für CD8+-T-Zellen gedacht, die klassischen „Killer“-Zellen, während ein anderer Abzeichentyp, MHC Klasse II, CD4+-T-Zellen, den „Helfern“, den Weg weist. Viele Viren und Tumoren entziehen sich CD8+-T-Zellen, indem sie ihre MHC-I-Abzeichen reduzieren — ein bekanntes Fluchtmanöver. Die Autorinnen und Autoren stellten eine weitgehend übersehene Frage: Über seine Rolle als Abzeichen für CD8+-T-Zellen und natürliche Killerzellen hinaus — verändert MHC I auf der Zielzelle selbst, wie verwundbar diese Zelle gegenüber einer Zerstörung durch CD4+-T-Zellen ist?
Wenn fehlende Abzeichen Gewebe verwundbar machen
Um das zu testen, verwendete das Team Mausmodelle einer schweren Komplikation der Knochenmarktransplantation, der Graft-versus-Host-Krankheit, bei der Spenderimmunzellen den Darm und andere Organe des Empfängers angreifen. Sie erzeugten Mäuse, deren Gewebe kein MHC I besaß, während eingehende Spenderzellen weiterhin die gleichen fremden MHC-II-Signale sahen. Dieses Setup isoliert die durch CD4+-T-Zellen verursachten Schäden. Überraschenderweise erkrankten Mäuse, deren Darmzellen MHC I fehlte, deutlich schwerer und starben häufiger als normale Mäuse, obwohl die donorabhängigen CD4+-T-Zellen in beiden Gruppen ähnlich stark aktiviert waren. Der zusätzliche Schaden trat nicht auf, wenn der Darm allein durch chemische oder Strahlenschäden verletzt wurde, und er hing nicht von natürlichen Killerzellen ab. Das deutet auf eine spezifische Schwäche von MHC-I-defizienten Geweben gegenüber dem Angriff von CD4+-T-Zellen hin, nicht auf eine generelle Zerbrechlichkeit.
Krebs, der sich versteckt, wird zum leichteren Ziel
Die Forschenden wandten sich dann dem Melanom zu, einem häufigen Hautkrebs. Sie setzten Geneditierung ein, um MHC I aus Maus-Melanomzellen zu entfernen. In Zellkulturen wurden diese MHC-I-defizienten Tumorzellen von CD4+-T-Zellen, die ein Melanom-Antigen erkannten, effizienter getötet. In Mäusen schrumpften Tumoren ohne MHC I nach Übertragung dieser CD4+-T-Zellen stärker als Tumoren mit normalem MHC I. Diese Ergebnisse legen nahe, dass Krebszellen, die MHC I verlieren, um CD8+-T-Zellen zu entgehen, sich unbeabsichtigt anfälliger für eine andere Art von Immunangriff machen können, der von CD4+-T-Zellen getragen wird — besonders unter den richtigen therapeutischen Bedingungen.
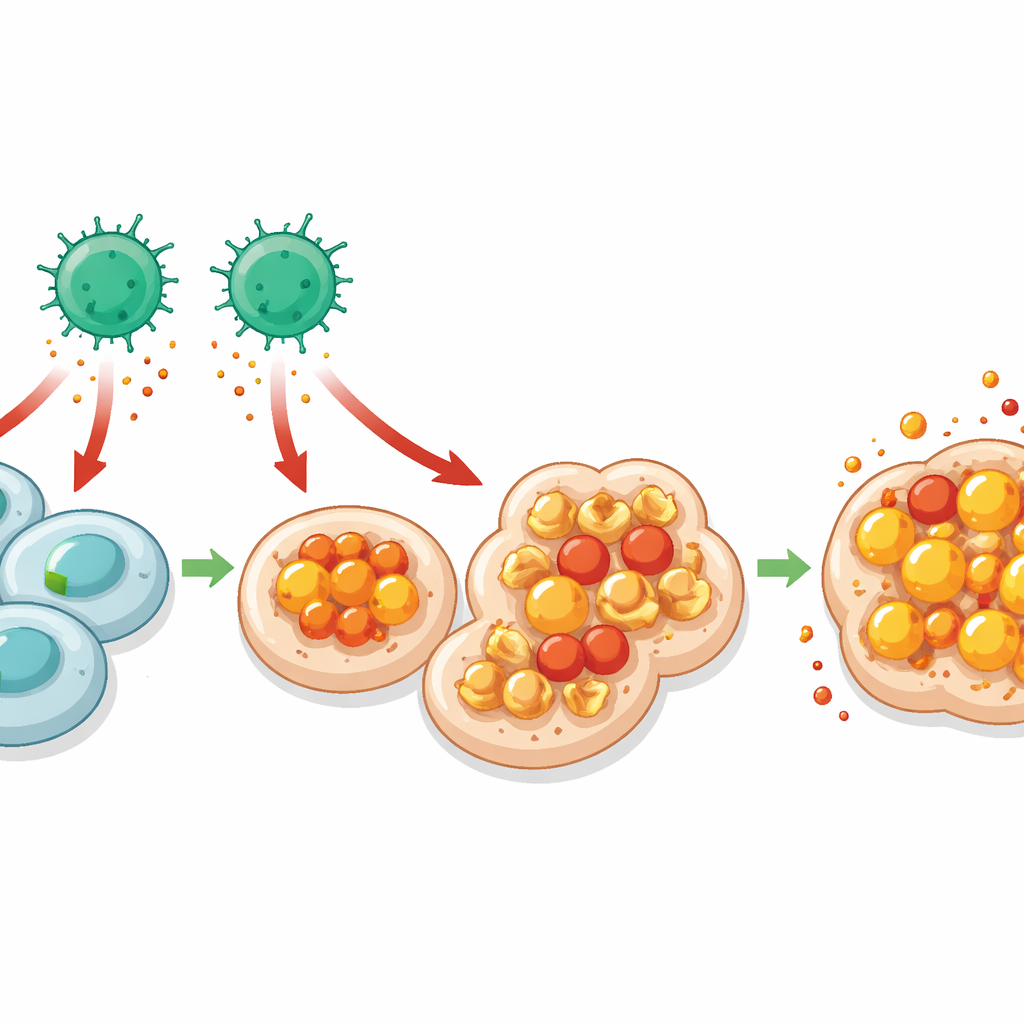
Eisen, oxidierte Fette und ein feuriger Zelltod
Um tiefer zu verstehen, warum MHC-I-defiziente Zellen leichter von CD4+-T-Zellen getötet werden, untersuchte das Team Einzelzell-RNA-Sequenzdaten der Darmzellen und fand stärkere Hinweise auf eine Antwort auf Interferon-gamma, ein starkes Alarmsignal, das oft von T‑Zellen freigesetzt wird — speziell in Zellen ohne MHC I. Dieselben Zellen zeigten Signaturen gestörter Eisenverarbeitung und erhöhte Lipidperoxidation — chemische Schäden an Fetten in Zellmembranen. Zusammen deuten diese Merkmale auf Ferroptose hin, eine Form des eisenabhängigen Zelltods, die durch unkontrollierte Fettoxidation gekennzeichnet ist. Die Autorinnen und Autoren bestätigten, dass Darm- und Tumorzellen ohne MHC I mehr Lipidschäden anhäuften und geschützt waren, wenn Eisen chelatiert wurde oder wenn Ferroptose chemisch blockiert wurde. Die Neutralisierung von Interferon-gamma verringerte diesen Schaden, was CD4+-T-Zell-abgeleitete Signale mit Ferroptose in den verwundbaren Zielzellen verbindet.
Anhaltspunkte von Patientinnen und Patienten unter Immuntherapie
Um zu prüfen, ob dieser Mechanismus auch beim Menschen relevant sein könnte, analysierten die Forschenden umfangreiche Datensätze von Patienten mit Melanom und Darmkrebs, die mit Immun-Checkpoint-Inhibitoren behandelt wurden. Über mehrere Studien hinweg wiesen Tumoren mit niedriger MHC-I-Expression tendenziell mehr CD4+-T-Zellen, aber nicht mehr CD8+-T-Zellen auf, und bei Melanompatienten mit MHC-I-armen Tumoren lebten diejenigen mit zahlreichen CD4+-T-Zellen länger. MHC-I-armen Tumoren zeigten auch molekulare Hinweise auf schwächere Anti‑Ferroptose‑Verteidigungen und stärkere Interferon‑gamma‑Antworten — ein Echo der in Mäusen beobachteten Muster. Diese Befunde deuten darauf hin, dass eine Herunterregulierung von MHC I in einigen menschlichen Tumoren nicht einfach den Immunangriff abstellt; stattdessen kann sie das Gleichgewicht zugunsten einer CD4+-T-Zell-getriebenen, ferroptoseähnlichen Tötung verschieben.
Was das für zukünftige Behandlungen bedeutet
Insgesamt zeigt die Studie, dass MHC Klasse I auf Zielzellen mehr ist als ein Erkennungsmerkmal für CD8+-T-Zellen: Es hilft auch, normales Gewebe und Tumoren vor CD4+-T-Zell-induziertem, eisenabhängigem Zelltod zu schützen. Geht dieser Schutz verloren, können CD4+-T-Zellen, die das Ziel über MHC II erkennen, intensive oxidative Schäden und Ferroptose auslösen, was transplantationsbedingte Darmschäden verschlimmert, aber möglicherweise die Kontrolle bestimmter Tumoren verbessert. Für Patientinnen und Patienten könnte dieses neue Verständnis Strategien lenken, die CD4+-T-Zellen und Ferroptose gezielt nutzen, um Tumoren zu behandeln, die MHC I verloren haben, und zugleich auf eisenmodulierende Medikamente als Mittel zum Schutz verletzlicher Gewebe während Knochenmarktransplantationen hinweisen.
Zitation: Lauder, E., Gondal, M., Wu, MC. et al. MHC class I on target cells regulates CD4+ T cell-mediated immunity. Nat Immunol 27, 1000–1012 (2026). https://doi.org/10.1038/s41590-026-02480-z
Schlüsselwörter: CD4 T-Zellen, MHC Klasse I, Ferroptose, Krebsimmuntherapie, Graft-versus-Host-Krankheit