Clear Sky Science · fr
Duplication Xq28, pas d’inversion F8 : une réanalyse génétique intégrée redéfinit le diagnostic prénatal de porteur
Quand un test prénatal de routine envoie un message ambigu
Les futurs parents ont de plus en plus recours au dépistage génétique des porteuses pour repérer des maladies héréditaires graves avant la naissance. Mais que se passe-t-il lorsqu’un test de confiance donne un résultat alarmant qui s’avère ensuite trompeur ? Cette étude suit une femme enceinte dont le dépistage suggérait qu’elle pourrait transmettre un trouble hémorragique sévère, alors que des tests plus avancés ont révélé une modification de l’ADN très différente — et bien moins claire. Le cas illustre à la fois la puissance et les limites de la génétique moderne, et pourquoi des tests de confirmation sont essentiels pour de vraies familles confrontées à des décisions difficiles.
Un trouble de la coagulation qui commence dans les gènes
L’histoire porte sur l’hémophilie A, un trouble de la coagulation bien connu qui touche principalement les garçons. Il est causé par des variants délétères dans un gène situé sur le chromosome X appelé F8, nécessaire à la production d’une protéine de la coagulation. Beaucoup des cas les plus sévères résultent d’un type particulier de réarrangement dans ce gène, connu sous le nom d’inversion dans une longue portion d’ADN appelée intron 22. Parce que cette inversion est fréquente et techniquement simple à dépister, de nombreux panels de dépistage des porteuses pour les personnes en projet parental ou enceintes incluent un test spécifique qui recherche uniquement ce réarrangement précis.
Quand le premier test indique la mauvaise direction
Dans ce cas, une femme en bonne santé de 27 ans a réalisé un panel étendu de dépistage des porteuses au début de sa grossesse. Un test PCR spécialisé à longue portée a suggéré qu’elle portait l’inversion classique du gène F8, la classant comme porteuse potentielle d’hémophilie A. Compréhensiblement inquiète pour son enfant à naître, elle a subi un diagnostic prénatal. Les premiers tests sur le fœtus semblaient montrer la même inversion. À première vue, l’histoire paraissait simple : la mère et la fille portaient un variant connu à haut risque pour une maladie hémorragique grave.
Une répétition d’ADN cachée éclate au grand jour
Un examen plus approfondi a raconté une histoire plus compliquée. Un test à l’échelle du génome qui recherche des gains et des pertes de segments d’ADN — appelé cytoscan/SNP array — n’a pas simplement confirmé une inversion. Il a révélé que la mère et le fœtus avaient une copie supplémentaire d’une région d’environ un demi-mégabase à l’extrémité distale du chromosome X, une zone connue sous le nom de Xq28 distal qui comprend une grande partie du gène F8 ainsi que plusieurs gènes associés au fonctionnement cérébral. Des technologies supplémentaires capables d’observer de longs fragments d’ADN en une seule pièce — cartographie optique du génome et séquençage long-read — ont montré que cette copie supplémentaire provenait d’une duplication entre deux blocs d’ADN presque identiques encadrant la région. De manière cruciale, le gène F8 lui‑même n’était pas inversé, seulement partiellement dupliqué d’une façon qui préservait sa fonction.
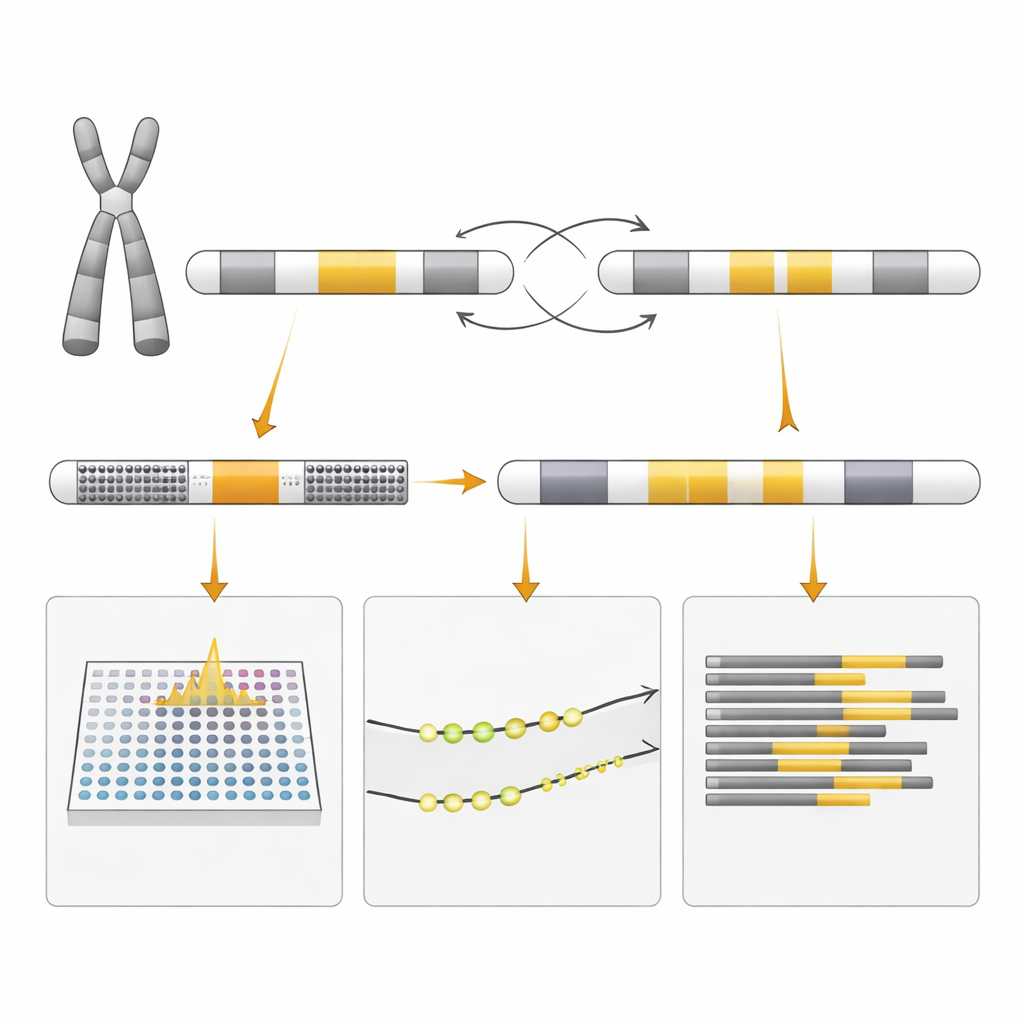
Même signal, sens différent
Pourquoi le test standard d’inversion est-il apparu positif s’il n’y avait pas d’inversion ? La réponse tient à la conception du test. Il utilise des paires d’amorces d’ADN qui produisent normalement un profil de fragments chez les personnes sans réarrangement et un profil différent lorsque l’inversion classique est présente. La duplication créée par un appariement incorrect entre segments d’ADN répétitifs a généré un mélange de fragments qui imitait le profil d’inversion, même si la structure sous-jacente était différente. Seules des méthodes plus détaillées ont pu démêler s’il s’agissait réellement d’une inversion, d’une duplication, ou des deux. Les chercheurs ont aussi examiné l’activation relative des deux chromosomes X chez la mère et le fœtus, un processus appelé inactivation du chromosome X, pour comprendre pourquoi la mère était en bonne santé et apprécier les effets possibles sur l’enfant, bien que cela n’ait pas permis de prédire le résultat avec certitude.
Ce que cela signifie pour les familles et les cliniques
La leçon principale est que même des tests établis et fiables peuvent induire en erreur lorsqu’ils sont appliqués largement à des populations en bonne santé plutôt qu’à des patients déjà diagnostiqués. Dans ce cas, l’essai initial a correctement signalé un réarrangement inhabituel dans la région F8, mais n’a pas pu distinguer s’il s’agissait de l’inversion classique responsable de l’hémophilie A ou d’une duplication voisine associée à un syndrome différent qui a souvent des effets légers ou inexistants chez les femmes. En superposant un dépistage de première ligne simple avec des technologies plus récentes lisant de plus longs fragments d’ADN, l’équipe a montré comment trier ces possibilités. Ils proposent une approche par étapes : utiliser le test d’inversion rapide et peu coûteux comme premier crible, mais confirmer tout résultat positif par cartographie optique du génome ou séquençage long-read pour préciser si la modification est réellement dangereuse. Pour les familles, cela signifie qu’un résultat inquiétant de dépistage doit être considéré comme le début d’une enquête plus approfondie — et non comme une conclusion définitive.
Citation: Yang, X., Maimaiti, S., Qi, Q. et al. Xq28 duplication not F8 inversion: integrated genetic reanalysis redefines prenatal carrier diagnosis. Sci Rep 16, 13390 (2026). https://doi.org/10.1038/s41598-026-43654-x
Mots-clés: hémophilie A, dépistage génétique prénatal, duplication du chromosome X, dépistage des porteuses, variants structuraux du génome