Clear Sky Science · es
Ref-1 impulsa defectos sistémicos inducidos por colitis ulcerosa en células hematopoyéticas
Por qué la enfermedad intestinal puede afectar a tu sangre
La colitis ulcerosa suele considerarse una enfermedad del intestino grueso que provoca dolor, sangrado y frecuentes viajes al baño. Este estudio muestra que el impacto de la inflamación intestinal prolongada puede llegar hasta la médula ósea, la fábrica que produce las células sanguíneas. Al rastrear cómo las señales de un colon inflamado remodelan la formación de sangre, los investigadores también prueban fármacos que podrían ayudar a restaurar el equilibrio tanto en el intestino como en la sangre.
Cuando los problemas intestinales hablan con la médula ósea
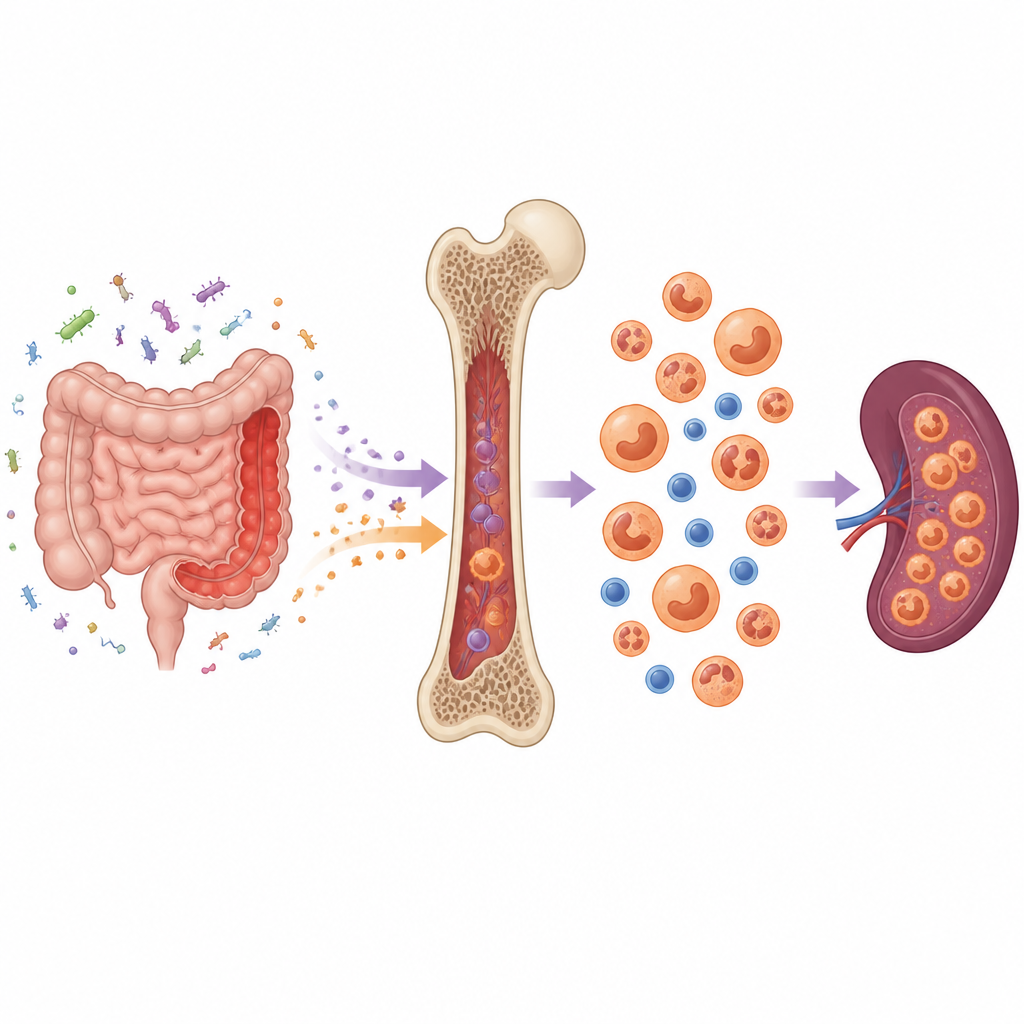
En la colitis ulcerosa, el sistema inmunitario reacciona de forma exagerada ante los microbios intestinales, dañando el revestimiento intestinal y permitiendo que productos bacterianos y moléculas inflamatorias se filtren al torrente sanguíneo. El equipo utilizó un modelo murino que imita la colitis ulcerosa crónica en humanos. Encontraron que esta inflamación intestinal continuada provocó una sobrecarga en la médula ósea, con más células totales y una reserva ampliada de células madre y precursoras sanguíneas tempranas. En lugar de renovarse con calma, estas células madre y progenitoras se volvieron más activas, con ciclos más rápidos y menor tasa de muerte celular.
De una sangre equilibrada a un sesgo mieloide
Normalmente, las células madre en la médula generan una mezcla de leucocitos, glóbulos rojos y plaquetas. En los ratones propensos a colitis, este equilibrio se desplazó. Los precursores tempranos fueron empujados a producir más células mieloides, como neutrófilos y monocitos inflamatorios, en detrimento de otras líneas celulares como los linfocitos y los precursores de eritrocitos. Cambios similares aparecieron en el bazo, que se agrandó y empezó a funcionar como un sitio de producción sanguínea de respaldo. Estos cambios crearon un ciclo de retroalimentación, enviando más células inflamatorias de vuelta al intestino enfermo.
Un interruptor redox en el corazón del problema
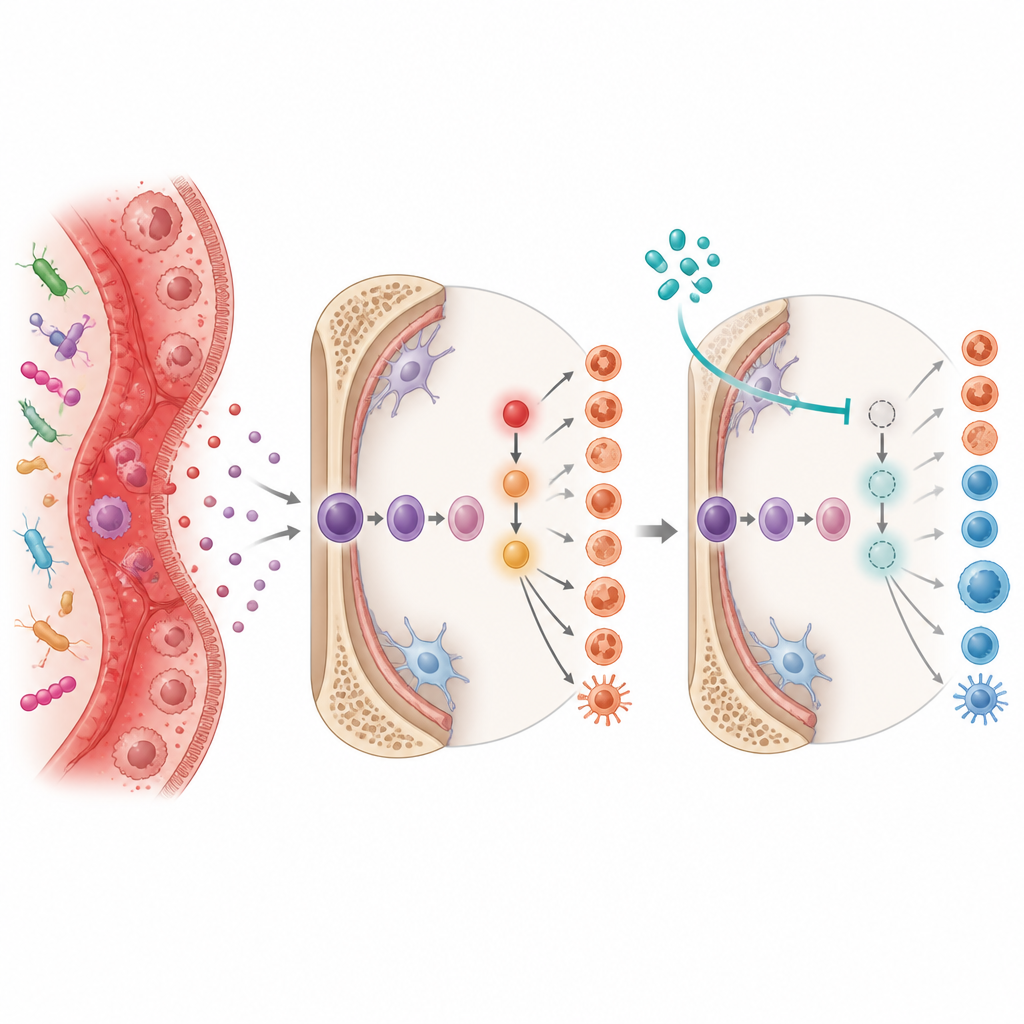
Los investigadores profundizaron en los interruptores moleculares detrás de esta producción sanguínea sesgada. Se centraron en una proteína llamada Ref-1, que ayuda a controlar cómo responden otras proteínas a cambios en el entorno químico de la célula. En la colitis, la actividad de Ref-1 se asoció con niveles altos del factor de crecimiento G-CSF y con la activación de HIF-1α, un sensor de bajo oxígeno que también responde a la inflamación. En conjunto, estas señales activaron receptores para la molécula de alarma interleucina 1 en células madre y progenitoras, empujándolas hacia ciclos repetidos de producción mieloide inflamatoria.
Apagar los interruptores
Para ver si se podía interrumpir esta cascada de señalización, el equipo trató a ratones con colitis con dos fármacos. APX3330 bloquea la función redox, u oxidación-reducción, de Ref-1, mientras que la equinomicina interfiere con HIF-1α. Ambos tratamientos se administraron durante el desarrollo de la colitis crónica. En cada caso, los fármacos redujeron signos de enfermedad intestinal, disminuyeron el tamaño de los bazo agrandados y restauraron una mezcla más sana de células madre y células sanguíneas maduras en médula ósea y bazo. En experimentos de trasplante, la médula ósea de ratones con colitis tratados con fármacos engrafted mejor y condujo a colon más largo y más sano en los animales receptores, lo que demuestra que corregir el comportamiento de las células madre por sí solo puede aliviar el daño intestinal.
Qué significa esto para las personas con colitis ulcerosa
En conjunto, este trabajo revela una vía por la que la inflamación intestinal crónica puede reprogramar el sistema formador de sangre del cuerpo hacia un estado inflamatorio autorreforzante. Al identificar a Ref-1, HIF-1α y el receptor de interleucina 1 como pasos clave en esta cadena, el estudio sugiere que los fármacos dirigidos a estas moléculas podrían algún día ayudar no solo a calmar los síntomas intestinales, sino también a restablecer una producción de células sanguíneas más sana. Aunque estos hallazgos son en ratones y todavía no son tratamientos para pacientes, ponen de manifiesto lo estrecha que es la conexión entre el intestino y la médula ósea y señalan nuevas vías para pensar en el manejo de la enfermedad inflamatoria intestinal crónica.
Cita: Kumar, R., Kanumuri, R., Burns, S.S. et al. Ref-1 drives ulcerative colitis induced systemic defects in hematopoietic cells. Commun Biol 9, 635 (2026). https://doi.org/10.1038/s42003-026-09860-z
Palabras clave: colitis ulcerosa, médula ósea, hematopoyesis, inflamación, células madre