Clear Sky Science · es
ENO2 impulsa la polarización de macrófagos M2 inducida por células tumorales para promover la metástasis hepática del cáncer colorrectal
Por qué importa esta investigación
Cuando el cáncer colorrectal se disemina al hígado, su tratamiento se complica mucho y esa diseminación es la principal causa de muerte por esta enfermedad. Este estudio aborda una cuestión fundamental con grandes implicaciones clínicas: ¿cómo consiguen las células tumorales convencer a las propias células del sistema inmune del organismo para que cambien de bando y ayuden al cáncer a crecer en el hígado? Al identificar una única proteína tumoral que impulsa esta alianza perjudicial, el trabajo abre la puerta a un nuevo tipo de tratamiento dirigido.
Una mirada más cercana a los tumores colorrectales que se extienden al hígado
Los investigadores empezaron construyendo un detallado “mapa célula por célula” de cánceres colorrectales que se habían diseminado al hígado, comparándolos con tumores que no habían metastatizado. Mediante secuenciación de ARN a nivel unicelular, analizaron miles de células individuales procedentes de tumores primarios de colon, tejido normal cercano y metástasis hepáticas. Encontraron que las células cancerosas en depósitos hepáticos eran genéticamente más inestables, se dividían más rápido y estaban mejor adaptadas a condiciones de bajo oxígeno que las de los tumores primarios en el colon. Esto confirmó que las metástasis hepáticas no son meras copias del tumor primario, sino que contienen una población celular tumoral más agresiva y endurecida para sobrevivir.
Identificación de un subconjunto tumoral peligroso
Para entender qué células cancerosas están preparadas para diseminarse, el equipo agrupó las células tumorales según patrones compartidos de actividad génica. Sobresalió un módulo génico particular, vinculado a una peor supervivencia de los pacientes. Dentro de ese módulo, un subconjunto de células tumorales mostraba un potente programa de “cambio de forma” llamado transición epitelio-mesenquimal, que ayuda a las células a desprenderse y viajar. Entre los diez genes candidatos principales de este módulo, una enzima, ENO2, se asoció de manera única con peores resultados. Los pacientes con tumores que expresaban niveles elevados de ENO2 vivieron significativamente menos tiempo, y cohortes independientes de pacientes confirmaron que ENO2 estaba aumentado tanto en tumores primarios como en metástasis hepáticas en comparación con tejido normal.
Cómo los tumores instruyen a las células inmunes para que les ayuden
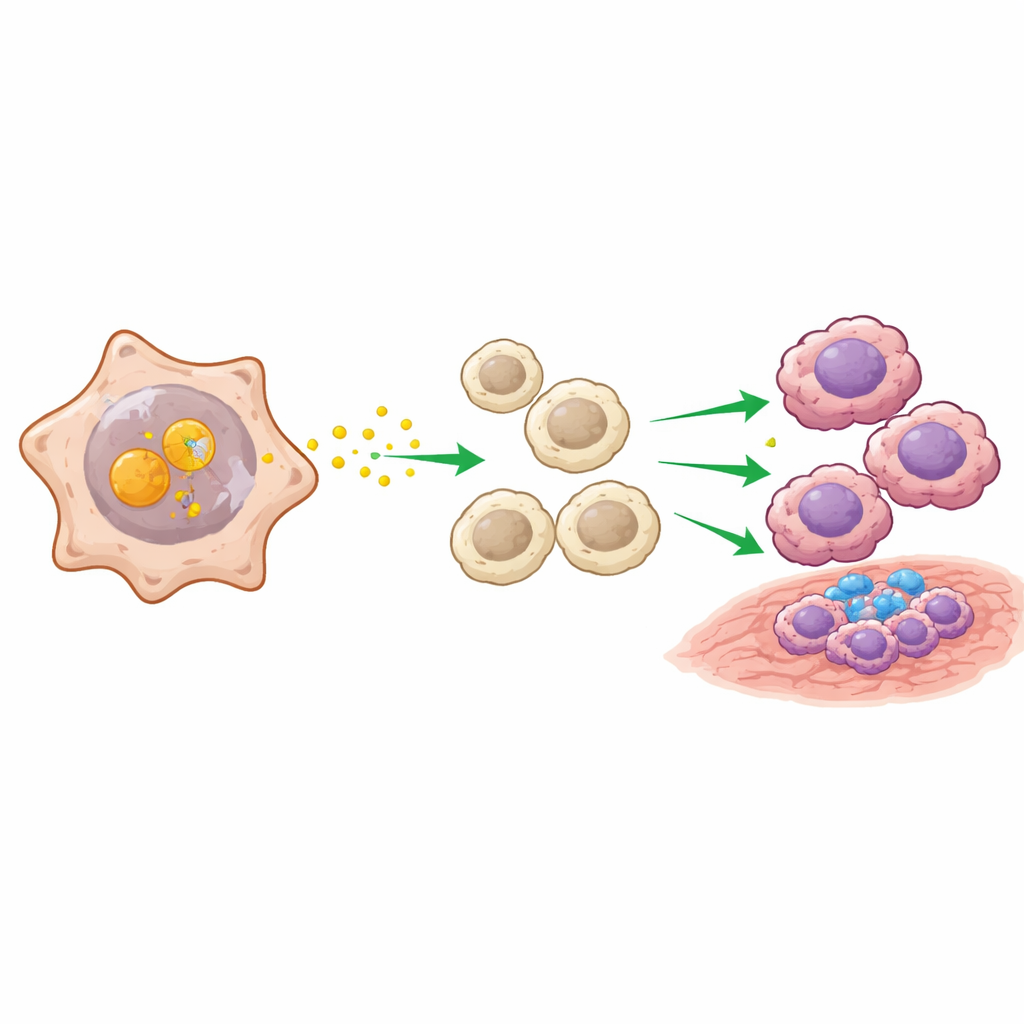
La siguiente pregunta fue cómo las células cancerosas positivas para ENO2 influyen en su entorno. Usando herramientas computacionales que infieren señales entre tipos celulares, los investigadores hallaron que las células tumorales ricas en ENO2 actuaban como grandes “nodos emisores”, especialmente mediante una vía que involucra la proteína MIF. Descubrieron que ENO2 se une físicamente a MIF dentro de las células cancerosas y la protege de ser marcada para su degradación, lo que permite que MIF se acumule. Esto, a su vez, activa vías de crecimiento y supervivencia en las células tumorales y envía señales potentes a los macrófagos cercanos: células inmunes que pueden atacar tumores (tipo M1) o, en su forma tipo M2, apoyar el crecimiento tumoral y atenuar otras respuestas inmunes. En experimentos de cocultivo y en modelos animales, las células cancerosas con alta ENO2 empujaron consistentemente a los macrófagos hacia este estado M2 que favorece al tumor.
Del mecanismo a la posible terapia
Con este conocimiento mecanístico, el equipo buscó un fármaco capaz de interrumpir la asociación ENO2–MIF. Mediante cribado computacional de más de 6.000 pequeñas moléculas seguido de pruebas de laboratorio, identificaron la piritioxina como un compuesto que se introduce en el sitio de contacto entre ENO2 y MIF. En células cancerosas, la piritioxina interrumpió su interacción, restauró la degradación de MIF y debilitó las señales de crecimiento aguas abajo. En modelos murinos en los que se inyectaron células de cáncer de colon para sembrar metástasis hepáticas, el tratamiento oral con piritioxina redujo drásticamente el número y tamaño de los tumores hepáticos y disminuyó los marcadores de macrófagos de tipo M2 en los sitios metastásicos.
Qué significa esto para los pacientes
En términos sencillos, este estudio revela que una única enzima, ENO2, ayuda a las células de cáncer de colon a “reprogramar” las células inmunes cercanas hacia un papel alimentador y promotor del tumor en el hígado al proteger la proteína señal MIF de su destrucción. Esto crea un bucle autorreforzante de supresión inmune y crecimiento metastásico. Al demostrar que bloquear la interacción ENO2–MIF puede reducir las metástasis hepáticas en ratones, el trabajo destaca una estrategia terapéutica prometedora: en lugar de atacar solo a las células cancerosas directamente, interrumpir las conversaciones ocultas que les permiten convertir al sistema inmunitario en cómplice.
Cita: Tang, J., Chen, Z., Zhang, D. et al. ENO2 drives tumor cell-induced M2 macrophage polarization to promote colorectal cancer liver metastasis. Sig Transduct Target Ther 11, 166 (2026). https://doi.org/10.1038/s41392-026-02732-2
Palabras clave: metástasis hepática del cáncer colorrectal, microambiente tumoral, polarización de macrófagos, eje ENO2 MIF, inmunoterapia contra el cáncer