Clear Sky Science · de
Prolin/Serin-reiches Coiled-Coil 1 mildert Atherosklerose durch Umbau des Tryptophan-Stoffwechsels vermittelt von Akkermansia muciniphila
Wie Darmkeime und ein verborgenes Gen die Herzgesundheit formen
Atherosklerose – das langsame Verstopfen und Verhärten unserer Arterien – wird meist auf erhöhte Cholesterinwerte und Entzündungen zurückgeführt. Diese Studie enthüllt einen überraschenden neuen Akteur: ein wenig untersuchtes menschliches Gen namens PSRC1, das Arterien schützt, indem es Hand in Hand mit einem schleimliebenden Darmmikroben und einem aus Nahrungsprotein gebildeten Molekül wirkt. Gemeinsam bilden sie eine Ereigniskette vom Dickdarm zu Immunzellen in den Gefäßwänden und könnten den Weg zu präziseren Behandlungen für Menschen mit hohem Herzkrankheitsrisiko öffnen.
Ein Gen, das die Arterien schützt
Die Forschenden richteten ihren Fokus auf PSRC1, ein Gen, das in großen genomweiten Studien mit koronarer Herzkrankheit in Verbindung gebracht wurde. Frühere Arbeiten an Mäusen deuteten an, dass der Verlust von PSRC1 die Atherosklerose verschlimmert, teilweise durch Störungen des Darmmikrobioms. Hier bestätigte das Team, dass Mäuse ohne PSRC1 größere, fragilere Plaques in ihren Arterien entwickelten, obwohl sie dieselbe fettreiche Ernährung wie Kontrolltiere erhielten. Ihre Gefäßwände zeigten größere Fettablagerungen, ausgedehntere Nekrosebereiche innerhalb der Plaques und weniger stützendes Kollagen – alles Kennzeichen gefährlicher, rupturgefähiger Läsionen, die Herzinfarkte und Schlaganfälle auslösen können.
Wenn die Schleimschicht und ein Schlüsselkeim verschwinden
Um zu verstehen, wie ein Wirtsgen die Mikroben im Darm beeinflussen kann, untersuchten die Wissenschaftler die Därme von PSRC1-defizienten Mäusen. Sie fanden, dass die schützende Schleimschicht des Dickdarms dünner war, mit weniger Schleim produzierenden Becherzellen und geschwächten Verbindungen zwischen den Darmzellen. Diese geschädigte Barriere begünstigt den Verlust nützlicher Bakterien. Ein Mikroorganismus stach besonders hervor: Akkermansia muciniphila, das normalerweise von Schleim lebt und gleichzeitig zu dessen Erhalt beiträgt, war stark vermindert. Da Akkermansia mit Schutz vor Fettleibigkeit, Entzündung und Atherosklerose in Verbindung gebracht wurde, bot sein Verschwinden eine plausible Verbindung zwischen PSRC1-Verlust und verschlechterter Gefäßerkrankung. 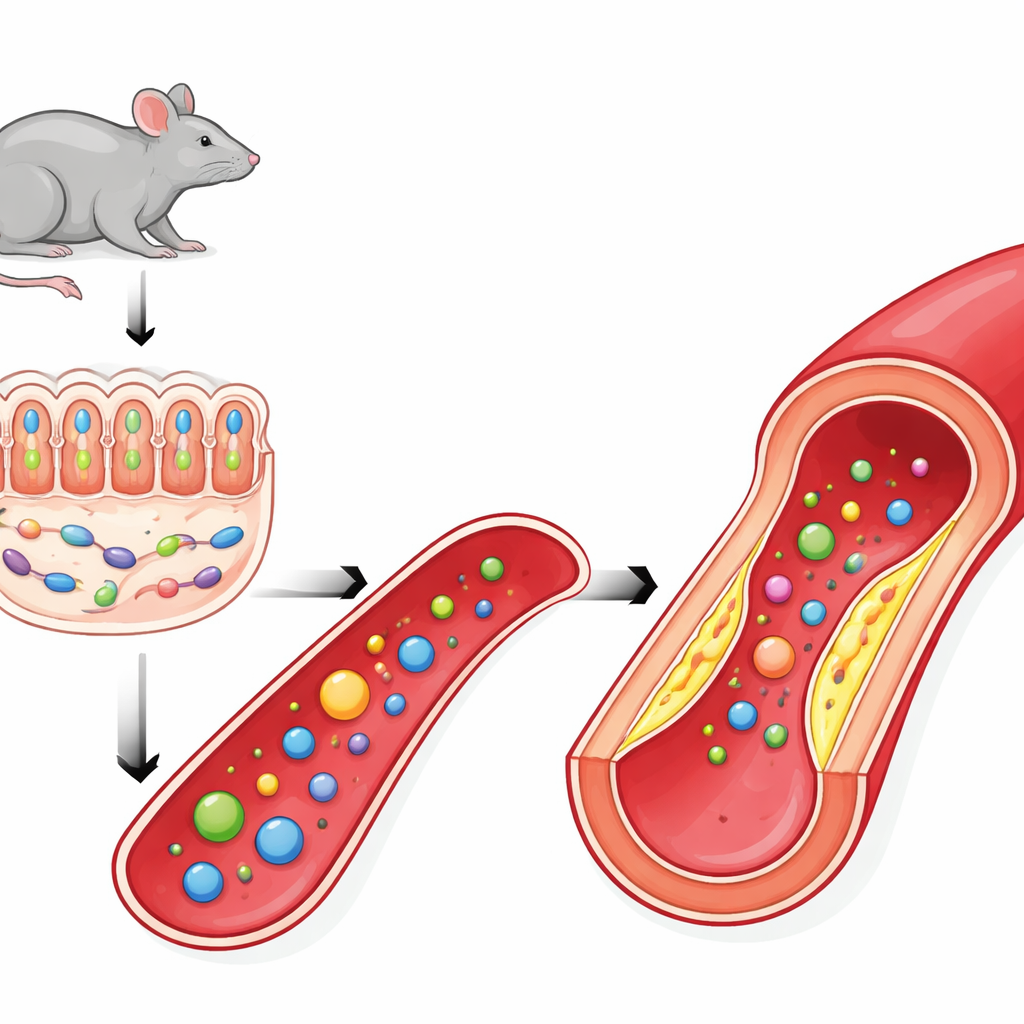
Von Nahrungsprotein zu einem schützenden Signal
Das Team konzentrierte sich dann auf Tryptophan, eine essentielle Aminosäure aus der Nahrung, die Darmbakterien in eine Vielzahl chemischer Botenstoffe umwandeln können. Bei PSRC1-defizienten Mäusen sanken mehrere tryptophan-abgeleitete Verbindungen im Blut, besonders Indol-3-essigsäure (IAA), ein Produkt, das in Experimenten Entzündung und oxidativen Stress dämpfen kann. IAA kann in Immunzellen einen Sensor aktivieren, den arylkohlenwasserstoff-Rezeptor (AHR), der wiederum Gene steuert, die helfen, Entzündung und Zelltod in Schach zu halten. In den Mutanten war die AHR-Aktivität und deren nachgeschaltete Marker in Leber, Darm und entscheidend in plaque-ansässigen Makrophagen – den Immunzellen, die Fette aufnehmen und je nach Verhalten Plaques stabilisieren oder destabilisieren können – reduziert.
Eine Mikrobe‑Molekül-Lebensader für Immunzellen
Um zu prüfen, ob die Wiederherstellung von Akkermansia oder IAA das geschädigte System retten kann, behandelten die Forschenden PSRC1-defiziente Mäuse nach Ausräumen ihrer eigenen Darmflora mit Antibiotika mit lebendem oder hitzeinaktiviertem Akkermansia. Nur die lebenden Bakterien verkleinerten die Plaques signifikant, verbesserten die Plaquesstruktur und erhöhten die IAA-Spiegel im Blut, während sie gleichzeitig die AHR-Aktivität in Makrophagen wiederherstellten. Die direkte Gabe von IAA an Mäuse verringerte ebenfalls die Plaquebelastung und machte Plaques stabiler, mit weniger sterbenden Makrophagen sowie mehr glatten Muskelzellen und Kollagen. In Zellkulturen führte eine Erhöhung von PSRC1 in Makrophagen zu mehr AHR-Protein, indem dessen Abbau durch ein Ent-ubiquitinierendes Enzym namens UCHL3 verlangsamt wurde, während das Herunterregulieren von PSRC1 Zellen unter Stress anfälliger für Zelltod machte. Die Zugabe von IAA kehrte dieses todfördernde Signal um, aber nur, wenn AHR aktiv war, was darauf hinweist, dass die schützende Wirkung von IAA über diesen Rezeptor vermittelt wird.
Hinweise aus Patientenproben
Die Forschenden analysierten auch Blutproben von Personen, die sich einer Herzuntersuchung unterzogen. Im Vergleich zu Individuen ohne relevante koronare Verengungen hatten Patientinnen und Patienten mit koronarer Herzkrankheit niedrigere zirkulierende IAA-Spiegel sowie geringere Expression von PSRC1 und eines AHR-reaktiven Gens in ihren Blut-Immunzellen. Statistische Analysen deuteten darauf hin, dass höhere PSRC1-Expression mit höheren IAA-Werten und stärkerer AHR-Signalisierung einherging – ein Befund, der die Ergebnisse bei Mäusen widerspiegelt und die Idee einer gemeinsamen PSRC1–Akkermansia–IAA–AHR-Achse beim Menschen stützt.
Neue Wege zu maßgeschneiderten Herztherapien
In der Gesamtschau skizziert die Arbeit einen Darm-zu-Arterie-Kreislauf: PSRC1 trägt zur Erhaltung einer gesunden Schleimbarriere bei und unterstützt Akkermansia, das aus diätetischem Tryptophan IAA produziert. IAA aktiviert AHR in Makrophagen, begrenzt deren Zelltod und hilft, arterielle Plaques kleiner und stabiler zu halten. Geht PSRC1 verloren, schwächt sich diese Kette – Akkermansia geht zurück, IAA sinkt, AHR-Signale schwinden und Makrophagen sterben leichter, wodurch der gefährliche Kern der Plaques wächst. 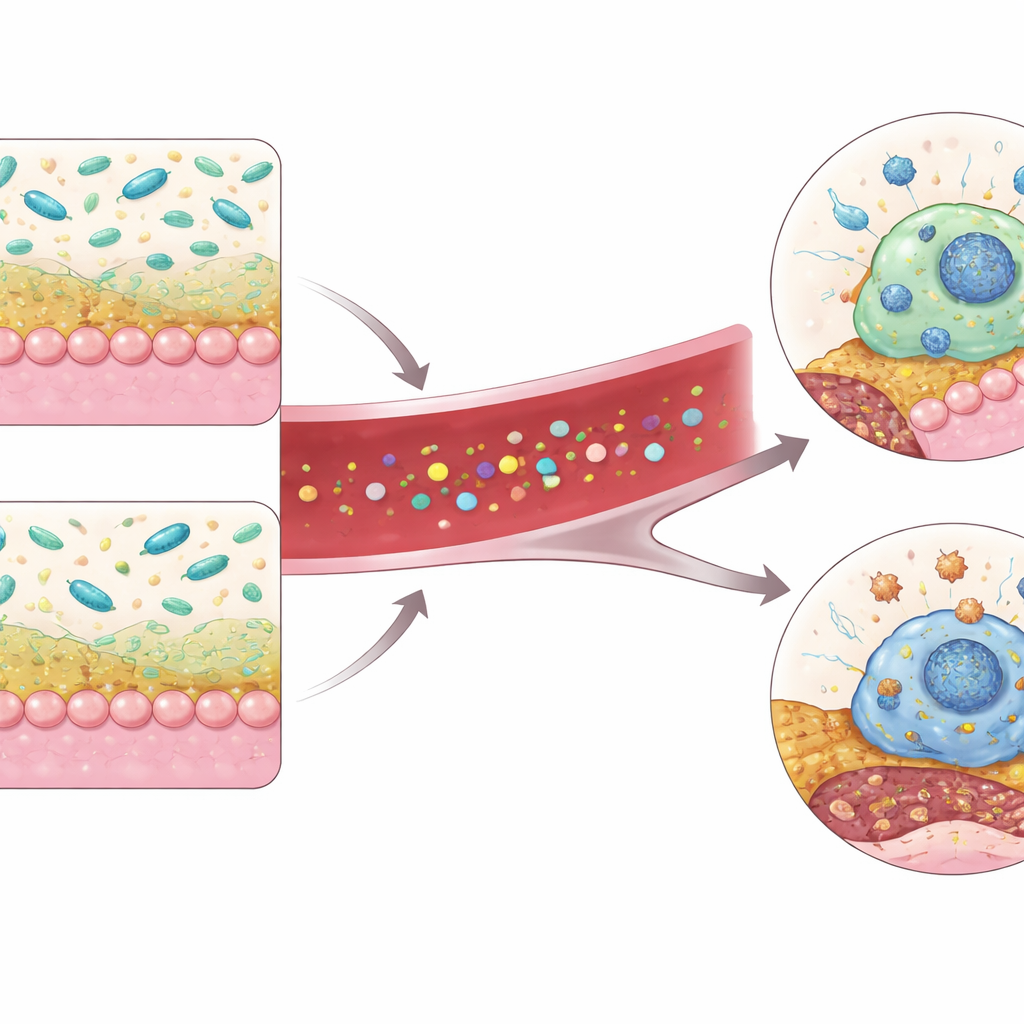
Zitation: Wu, Q., Hu, K., Wang, Q. et al. Proline/serine-rich coiled-coil 1 alleviates atherosclerosis via remodeling tryptophan metabolism mediated by Akkermansia muciniphila. Exp Mol Med 58, 848–863 (2026). https://doi.org/10.1038/s12276-026-01668-5
Schlüsselwörter: Atherosklerose, Darmmikrobiom, Tryptophan-Stoffwechsel, Akkermansia muciniphila, Indol-3-essigsäure