Clear Sky Science · ar
AKT1 يفسفر PRMT7 لتعزيز ميثلة GLUD1 وتقدم سرطان المعدة
لماذا يهم هذا لعلاج السرطان
خلايا السرطان معروفة بشهيتها الكبيرة، فتعيد برمجة استقلابها لتنمو وتنتشر. تكشف هذه الدراسة دائرة جزيئية مخفية سابقًا تساعد خلايا سرطان المعدة على الاستفادة من المغذي جلوتامين عندما تتقلب إمدادات السكر. من خلال فك شفرة كيفية حفاظ هذه الدائرة على إنزيم استقلابي رئيسي حيًا ونشطًا، يبرز الباحثون نقطة ضعف جديدة قد تجعل أدوية العلاج الكيميائي الحالية أكثر فعالية ضد سرطان المعدة.
مفتاح وقود يساعد الأورام على البقاء
معظم الناس سمعوا عن ارتباط السرطان بالسكر، الموصوف غالبًا بتأثير واربورغ. لكن خلايا الورم قد تعتمد أيضًا بشكل كبير على الجلوتامين، وهو حمض أميني وفير يغذي معامل الطاقة في الخلية ويوفر لبِنَيات لبناء الحمض النووي وجزيئات أخرى. في قلب هذه العملية يوجد إنزيم باسم GLUD1، الذي يحول الجلوتامين المستمد إلى غلوتامات إلى جزيء يدخل دورة الطاقة الرئيسية للخلية. يُلاحظ ارتفاع GLUD1 في العديد من السرطانات، بما في ذلك أورام المعدة، وأبحاث سابقة أظهرت أن تعطيل GLUD1 يمكن أن يبطئ نمو الورم ويجعل العلاج الكيميائي أكثر فعالية. لكن حتى الآن لم يفهم العلماء كيف تعدل الخلايا السرطانية كمية ونشاط GLUD1 استجابة لتغيرات توفر المغذيات.
وسم كيميائي يحمي إنزيمًا أساسيًا
اكتشف المؤلفون أن GLUD1 يخضع للتحكم عبر وسم كيميائي صغير على أحد بقاياه، حمض أميني اسمه أرجينين في الموضع 76. هذا الوسم، مجموعة ميثيل، يضعها إنزيم يُدعى PRMT7. باستخدام جسم مضاد مصنع خصيصًا يتعرف على GLUD1 فقط عندما يكون هذا الأرجينين ميثلًا، أظهروا أن هذا الموقع يعد تعديلًا رئيسيًا ومحفوظًا بشدة. عندما منعت الميثلة بأدوية أو بتغيير هذا الأرجينين جينيًا بحيث لا يمكن تعديله، انخفضت مستويات GLUD1 بسرعة رغم بقاء المعلومات الجينية دون تغيير. السبب: بدون الميثلة، وُسم GLUD1 بمزيد من اليوبكويتين، وهو إشارة توجه البروتينات إلى آلية التخلص داخل الخلية. بعبارة أخرى، تعمل الميثلة كدرع حامي يمنع تَفلُّف GLUD1.
كيف ترتبط سكر الدم وإشارات النمو
سأل الفريق بعد ذلك كيف تؤثر ظروف المغذيات خارج الخلية على هذه الميثلة الحامية بداخلها. وجدوا أن مستويات الجلوكوز العالية خفضت بروتين GLUD1، بينما جَهد انخفاض الجلوكوز أو الإنسولين أو دواء السكري ميتفورمين لصالح تراكم GLUD1. عُدّت هذه التأثيرات إلى مسار PI3K/Akt، وهو طريق إشارِي رئيسي يتحكم في استجابة الخلايا لعوامل النمو واستخدامها للجلوكوز. عندما عُطل هذا المسار، وخاصةً الإنزيم AKT1، أصبح GLUD1 أقل ميثلة وأكثر مَيُتَكَّب باليوبكويتين، مما دفع نحو تكسيره. كشفت تجارب إضافية أن AKT1 لا يعدل GLUD1 مباشرة؛ بل يرتبط ويفسفر PRMT7 عند ثريونين محدد (T73). تعزز هذه الفسفرة نشاط PRMT7 وقدرته على ميثلة GLUD1، وبذلك تثبت GLUD1 وتحافظ على تمثيل الجلوتامين أثناء الإجهاد الناتج عن انخفاض الجلوكوز.
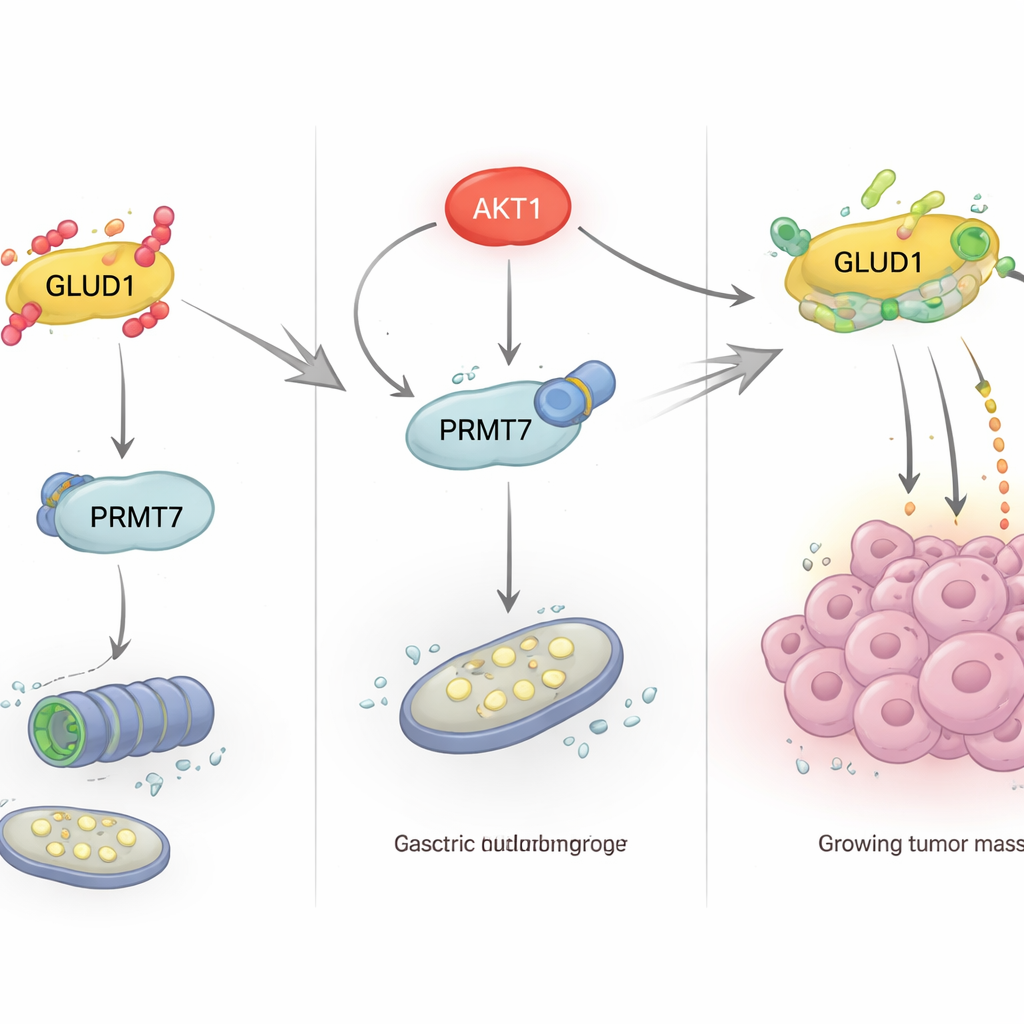
من مفتاح جزيئي إلى نمو الورم
ثبات GLUD1 ليس مجرد فضول كيميائي حيوي؛ له عواقب ملموسة على سلوك الورم. عندما استبدل الباحثون GLUD1 الطبيعي بنسخة عاجزة عن الميثلة في خلايا سرطان المعدة، انخفض نشاط إنزيمي GLUD1، وتقلصت إنتاجية الطاقة واللبِنَيات المدفوعة بالجلوتامين، وقلّت قدرة الخلايا على التكاثر والهجرة. محاصرة PRMT7 بأدوات جينية أو بدواء انتقائي، SGC3027، قلدت هذا التأثير، مخفضة ميثلة GLUD1 ومستويات بروتين GLUD1 ومبطئة نمو الخلايا السرطانية وحركتها. في عينات الأنسجة من مرضى سرطان المعدة، أظهرت الأورام مستويات أعلى من GLUD1 وGLUD1 الميثل وPRMT7 مقارنة بالأنسجة السليمة المجاورة، وكانت هذه العلامات ترتفع وتهبط معًا، مما يدعم فكرة أن هذا المحور نشط في المرض البشري.
أمل جديد لتعزيز العلاج الكيميائي
بما أن GLUD1 رُبط سابقًا بالمقاومة لدواء العلاج الكيميائي دوكسيتيزيل (DTX)، اختبر المؤلفون ما إذا كان استهداف PRMT7 قد يحسن العلاج. في ثقافة الخلايا، أبطأ SGC3027 نمو خلايا سرطان المعدة، وأدى الجمع بينه وبين DTX إلى تثبيط أقوى مما يحققه أي منهما وحده. تقلصت الأورام المزروعة في الفئران بشكل أكبر عندما عُطي الدواءان معًا، مع انخفاض وزن الورم بنحو 80% مقارنةً بالمجموعات غير المعالجة وانخفاض واضح في علامة الانقسام الخلوي. والجدير بالذكر أن الأورام والخطوط الخلوية المقاومة لـ DTX أظهرت ميثلة أعلى لـ GLUD1، ما يشير إلى أن حجب هذا التعديل قد يساعد في التغلب على المقاومة. ببساطة، تحدد الدراسة توالياً AKT1–PRMT7–GLUD1 الذي يمكّن خلايا سرطان المعدة من تعديل استخدام الوقود والازدهار، وتُظهر أن قطع هذا التوالٍ يمكن أن يضعف الأورام ويزيد من فعالية العلاج الكيميائي الموجود.
الاستشهاد: Cui, Z., Li, H., Liang, X. et al. AKT1 phosphorylates PRMT7 to promote GLUD1 methylation and gastric cancer progression. Cell Death Dis 17, 363 (2026). https://doi.org/10.1038/s41419-026-08601-8
الكلمات المفتاحية: سرطان المعدة, تمثيل الورم الغذائي, الجلوتامين, ميثل البروتين, العلاج المستهدف