Clear Sky Science · zh
宿主氧化应激使分枝杆菌为快速抗生素抗性进化做好准备
为何体内的压力反而可能适得其反
结核病仍然是世界上最致命的传染病之一,随着病原菌结核分枝杆菌对多种药物进化出耐药性,治疗变得越来越困难。医生知道药物难以充分到达被感染的肺组织以及不均匀的治疗会促成耐药,但这一过程在遗传层面的具体机制尚不清楚。这项研究揭示了身体自身旨在杀死细菌的化学防御,如何无意中使细菌更容易更快地演化出完全的药物耐受性。
温和的攻击如何造就更强的病菌
研究人员关注一种常用结核药物异烟肼,并使用结核菌的快速生长近缘种——古铜杆菌(Mycobacterium smegmatis)作为模型。当他们短时间将大量细菌暴露于低剂量的异烟肼(类似于药物在肺病灶某些穿透不良区域可能出现的情况)时,发现有一小部分细胞比其余细胞更容易存活。这些幸存者表现出“低水平耐药和耐受性”:它们在无药物时几乎与正常细菌一样生长,但能在低剂量和极高剂量的异烟肼下存活更久。遗传学分析显示,许多幸存者携带有助于应对有害化学物质的应激反应和转运基因突变。
减轻压力却为耐药打开了通道
一个关键发现集中在一个通常作为抑制器的基因上,该基因抑制一种保护细胞免受氧化应激的酶——氧化应激是由正常代谢、宿主免疫系统以及某些药物产生的一系列活性分子轰击。当该抑制基因被失活时,细菌持续产生更多保护性酶,维持较低的细胞内应激水平。单独看,这一改变仅略微提高了对异烟肼的耐受性。但它创造了一个安全的背景,使细胞能够容忍那些本来过于有害的进一步突变。尤其是,参与合成甲硫醇(mycothiol)途径的突变——甲硫醇是一种既能解毒氧化剂又有助于激活异烟肼的小分子——突然变得可存活。在这种受保护的环境中,这些突变阻断了药物的激活同时仍能兼容生长,产生对药物抵抗力提高超过500倍且几乎没有可见生长代价的细菌。
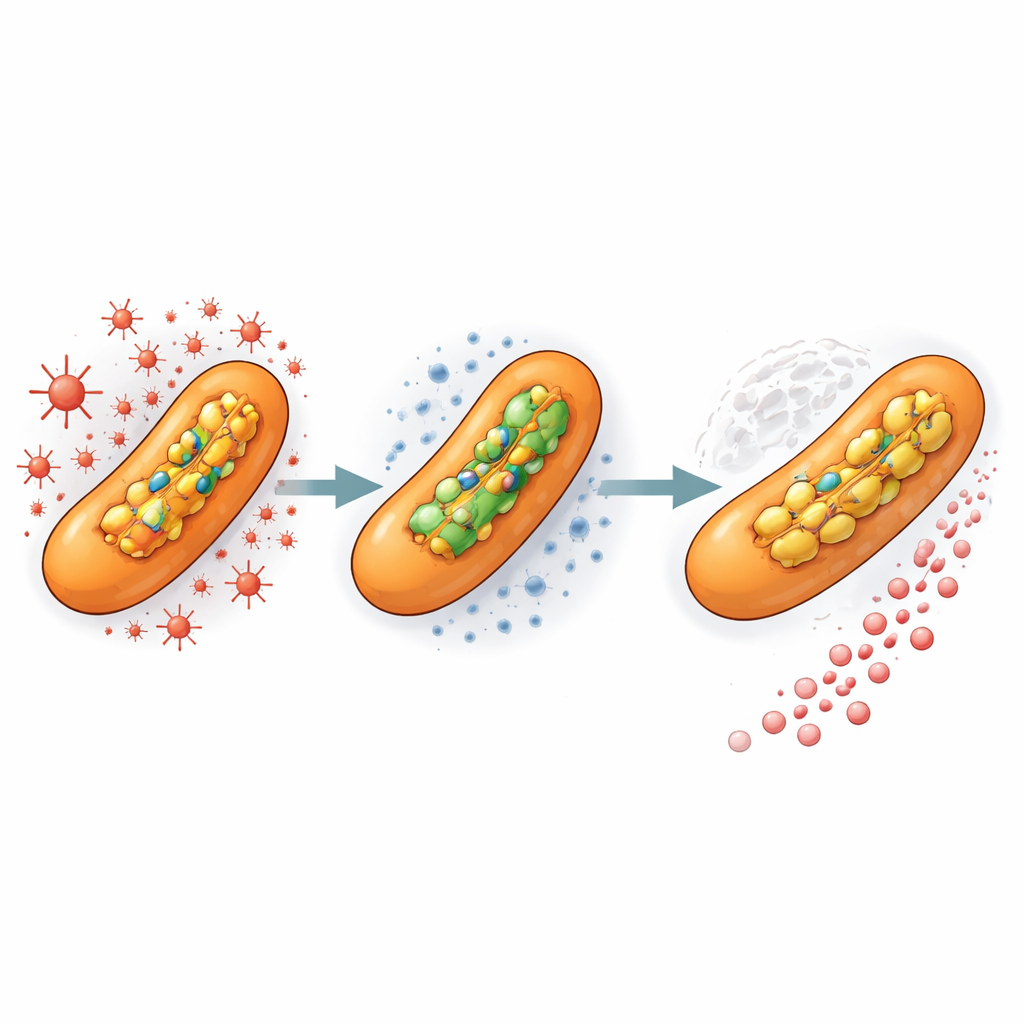
治疗前的应激加速了进化
为了模拟人体内发生的情况,研究组接着将细菌暴露于一种低剂量、无致死性的氧化化学物质,类似免疫细胞产生的分子。即便在没有任何抗生素存在的情况下,这种预处理也使高度耐药突变体出现的速率几乎增加了三倍。换句话说,仅有的氧化应激预暴露就为种群做好了准备,以至于当药物最终到来时,耐药变体已经准备好接管。这表明结核肺病灶内的微环境——细菌同时面临免疫产生的应激和不均匀的药物浓度——是耐药滋生的理想温床。
将实验室发现与真实患者联系起来
作者随后探讨类似过程是否也发生在结核病患者体内。他们分析了越南收集的1,578株临床结核分枝杆菌分离株的基因组序列和药物检测结果。利用统计框架,他们寻找在异烟肼耐药菌株中特别常见突变的基因。许多命中基因属于已知的耐药基因,但也强烈富集了参与处理氧化和硝化应激的基因。对大规模CRISPR干扰筛选的另一项分析——在该筛选中基因被部分关闭且细菌受到不同抗生素挑战——显示这些相同的应激相关基因常常帮助细胞不仅存活于异烟肼,还能抵抗几种其他一线药物。综合来看,这些结果支持了这样一个图景:增强的应激防御作为多条耐药途径的共同基础。
这对抗击结核病意味着什么
对非专业读者而言,核心信息是结核菌往往以两步走的方式获得耐药。首先,它们积累使其更能耐受化学应激的改变,尤其是我们免疫系统产生的氧化剂和不充分药物暴露下的氧化压力。这些“预耐药”改变本身可能不会立即导致明显的治疗失败,但它们大大增加了细菌迟早获得对关键抗生素完全耐药而无需付出生长代价的概率。这项工作表明,除了确保药物在肺内各处达到足够浓度外,未来的疗法或许应有意针对细菌的缓冲应激系统。通过移除这一早期保护层,临床上可以降低高度耐药结核株出现和传播的概率。
引用: Pepper-Tunick, E., Srinivas, V., Mast, F.D. et al. Host oxidative stress primes mycobacteria for rapid antibiotic resistance evolution. Nat Commun 17, 4106 (2026). https://doi.org/10.1038/s41467-026-72496-4
关键词: 结核病耐药, 氧化应激, 异烟肼, 分枝杆菌, 抗生素进化