Clear Sky Science · es
El estrés oxidativo del hospedador prepara a las micobacterias para una rápida evolución de resistencia a los antibióticos
Por qué el estrés dentro del cuerpo puede volverse contraproducente
La tuberculosis sigue siendo una de las enfermedades infecciosas más mortales del mundo y resulta cada vez más difícil de tratar a medida que la bacteria causante, Mycobacterium tuberculosis, desarrolla resistencia a múltiples fármacos. Los médicos saben que el acceso deficiente de los fármacos al tejido pulmonar infectado y el tratamiento desigual pueden fomentar la resistencia, pero no estaba claro cómo ocurría esto a nivel genético. Este estudio revela que las propias defensas químicas del cuerpo, destinadas a matar a las bacterias, pueden sin querer prepararlas para evolucionar hacia una resistencia completa a los fármacos más rápidamente.
Cómo los ataques leves crean gérmenes más resistentes
Los investigadores se centraron en un fármaco común contra la tuberculosis llamado isoniazida y usaron a un pariente de crecimiento rápido del germen de la TB, Mycobacterium smegmatis, como sustituto. Cuando expusieron brevemente poblaciones bacterianas grandes a dosis bajas de isoniazida—similares a lo que podría ocurrir en partes de una lesión pulmonar donde el fármaco no penetra bien—encontraron que un pequeño subconjunto de células sobrevivía mejor que el resto. Estos supervivientes mostraron "resistencia y tolerancia de bajo nivel": crecían casi tan bien como las bacterias normales sin el fármaco, pero resistían tanto dosis bajas como muy altas de isoniazida durante mucho más tiempo. El análisis genético mostró que muchas de estas células supervivientes llevaban mutaciones en genes de respuesta al estrés y de transporte que les ayudaban a afrontar compuestos dañinos.
Alivio del estrés que abre la puerta a la resistencia
Un hallazgo clave se centró en un gen que normalmente actúa como freno sobre una enzima que protege a las células del estrés oxidativo—la andanada de moléculas reactivas producidas durante el metabolismo normal, por el sistema inmune del hospedador y por algunos fármacos. Cuando ese freno se desactivaba, las bacterias producían constantemente más de la enzima protectora, manteniendo bajos los niveles de estrés internos. Por sí sola, esta alteración solo aumentaba modestamente la tolerancia a la isoniazida. Pero creó un trasfondo seguro en el que las células podían tolerar mutaciones adicionales que de otro modo serían demasiado dañinas. En particular, las mutaciones en la vía que sintetiza la micotiol—una pequeña molécula que tanto desintoxica oxidantes como ayuda a activar la isoniazida—de repente se volvieron viables. En este entorno protegido, esas mutaciones bloqueaban la activación del fármaco a la vez que seguían siendo compatibles con el crecimiento, produciendo bacterias con más de 500 veces mayor resistencia al fármaco y con poco coste aparente para su aptitud.
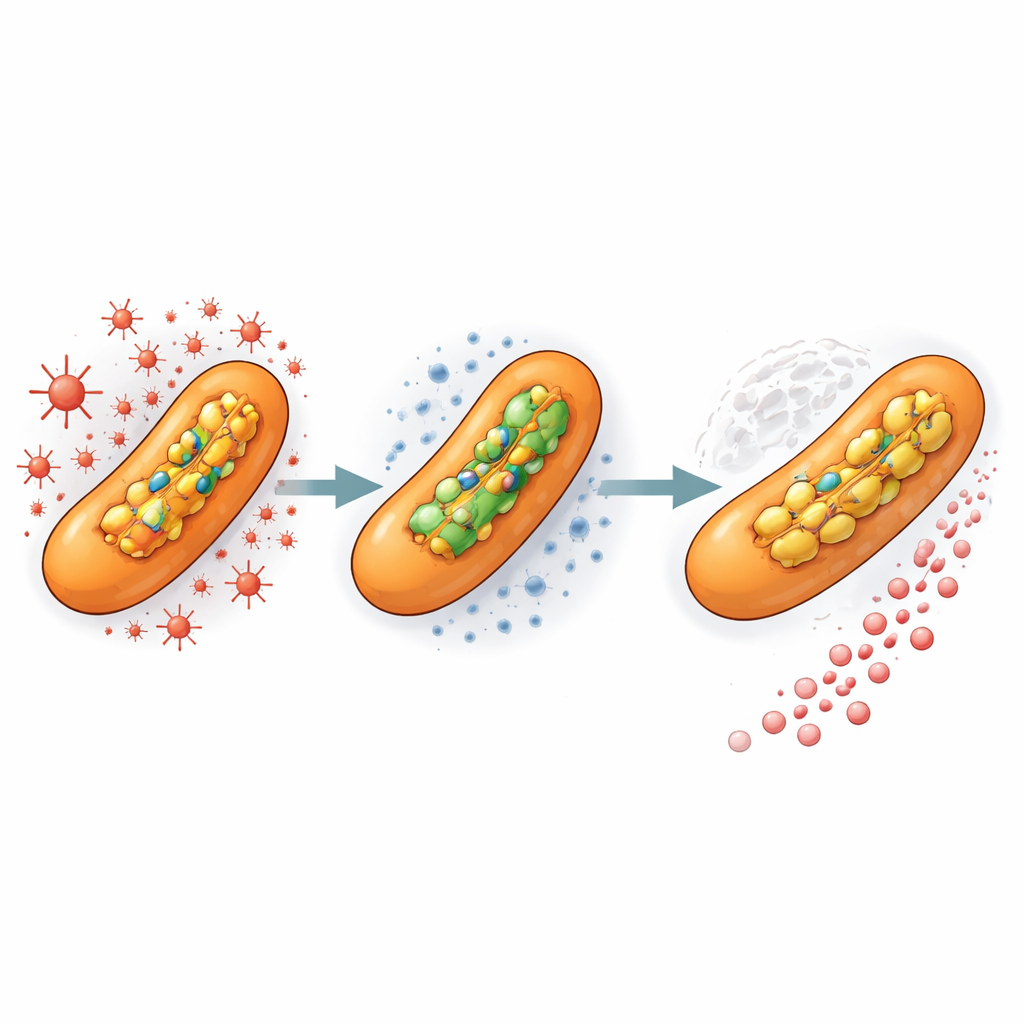
El estrés previo al tratamiento acelera la evolución
Para imitar lo que sucede dentro de un hospedador humano, el equipo expuso a continuación las bacterias a una dosis baja no letal de un químico oxidante similar a las moléculas producidas por las células inmunitarias. Este pretratamiento, incluso sin presencia de antibiótico, casi triplicó la velocidad a la que surgieron mutantes altamente resistentes una vez que se añadió isoniazida. En otras palabras, la exposición previa solo al estrés oxidativo primó a la población de modo que, cuando el fármaco finalmente llegó, las variantes resistentes estaban listas para imponerse. Esto sugiere que los microambientes dentro de las lesiones pulmonares de la TB—donde las bacterias enfrentan tanto estrés generado por el sistema inmune como concentraciones desiguales de fármaco—son terrenos ideales para el surgimiento de resistencia.
Conectando los hallazgos de laboratorio con pacientes reales
Los autores se preguntaron luego si procesos similares podrían estar ocurriendo en personas con tuberculosis. Analizaron secuencias del genoma y resultados de pruebas de sensibilidad a fármacos de 1.578 aislados clínicos de Mycobacterium tuberculosis recolectados en Vietnam. Usando un marco estadístico, buscaron genes cuyas mutaciones fueran especialmente comunes en cepas resistentes a la isoniazida. Muchos aciertos estaban en genes bien conocidos de resistencia, pero también hubo un fuerte enriquecimiento de genes implicados en el manejo del estrés oxidativo y nitrosativo. Un análisis separado de pantallas a gran escala de interferencia CRISPR—donde los genes se apagan parcialmente y las bacterias se desafían con distintos antibióticos—mostró que estos mismos genes relacionados con el estrés a menudo ayudaban a las células a sobrevivir no solo a la isoniazida, sino también a varios otros fármacos de primera línea. En conjunto, estos resultados apoyan la idea de que las defensas mejoradas contra el estrés actúan como una base compartida para múltiples vías de resistencia.
Lo que esto significa para combatir la tuberculosis
Para no especialistas, el mensaje central es que las bacterias de la tuberculosis a menudo se vuelven resistentes en dos etapas. Primero, acumulan cambios que las hacen mejores para soportar el estrés químico, en especial los oxidantes producidos por nuestro propio sistema inmune y por una exposición subóptima a los fármacos. Estos cambios de "pre-resistencia" pueden no causar un fracaso evidente del tratamiento por sí solos, pero aumentan considerablemente las probabilidades de que, tarde o temprano, las bacterias adquieran resistencia completa a antibióticos clave sin pagar una penalización en su crecimiento. Este trabajo sugiere que, además de administrar niveles adecuados de fármaco en todas las zonas del pulmón, las terapias futuras podrían dirigirse deliberadamente a los sistemas de amortiguación del estrés de las bacterias. Al eliminar esa capa protectora temprana, los clínicos podrían reducir las posibilidades de que surjan y se propaguen cepas de tuberculosis altamente resistentes.
Cita: Pepper-Tunick, E., Srinivas, V., Mast, F.D. et al. Host oxidative stress primes mycobacteria for rapid antibiotic resistance evolution. Nat Commun 17, 4106 (2026). https://doi.org/10.1038/s41467-026-72496-4
Palabras clave: resistencia a fármacos de la tuberculosis, estrés oxidativo, isoniazida, micobacterias, evolución de antibióticos