Clear Sky Science · de
Wirtlicher oxidativer Stress bereitet Mykobakterien auf eine schnelle Entwicklung von Antibiotikaresistenz vor
Warum Stress im Körper nach hinten losgehen kann
Tuberkulose gehört weiterhin zu den tödlichsten Infektionskrankheiten weltweit, und die Behandlung wird zunehmend schwieriger, weil das verursachende Bakterium, Mycobacterium tuberculosis, Resistenzen gegen mehrere Medikamente entwickelt. Ärztinnen und Ärzte wissen, dass schlechte Wirkstoffversorgung im infizierten Lungengewebe und ungleichmäßige Behandlung die Entstehung von Resistenzen begünstigen können, doch wie das auf genetischer Ebene geschieht, war unklar. Diese Studie zeigt, dass die chemischen Abwehrmechanismen des Körpers, die die Bakterien eigentlich töten sollen, unbeabsichtigt deren Vorbereitung fördern können, schneller vollständige Arzneimittelresistenz zu entwickeln.
Wie milde Angriffe härtere Keime schaffen
Die Forschenden konzentrierten sich auf ein verbreitetes Tuberkulose‑Medikament namens Isoniazid und nutzten einen schnell wachsenden Verwandten des TB‑Erregers, Mycobacterium smegmatis, als Stellvertreter. Als sie große Bakterienpopulationen kurzzeitig niedrigen Isoniazid‑Dosen aussetzten – ähnlich dem, was in Teilen einer Lungenherde passieren kann, in die das Medikament schlecht eindringt – stellten sie fest, dass eine kleine Untergruppe von Zellen besser überlebte als der Rest. Diese Überlebenden zeigten eine „niedriggradige Resistenz und Toleranz“: Sie wuchsen fast so gut wie normale Bakterien ohne Medikament, widerstanden jedoch sowohl niedrigen als auch sehr hohen Isoniazid‑Dosen deutlich länger. Genetische Analysen zeigten, dass viele dieser Überlebenden Mutationen in Stressreaktions‑ und Transportgenen trugen, die ihnen halfen, mit schädlichen Chemikalien fertigzuwerden.
Stresslinderung, die dem Weg zur Resistenz öffnet
Ein zentrales Ergebnis betraf ein Gen, das normalerweise als Bremse für ein Enzym wirkt, das Zellen vor oxidativem Stress schützt – der Flut reaktiver Moleküle, die während des normalen Stoffwechsels, durch das Immunsystem des Wirts und durch manche Medikamente entstehen. Wenn diese Bremse ausgeschaltet war, produzierten die Bakterien dauerhaft mehr des schützenden Enzyms und hielten so das innere Stressniveau niedrig. Allein erhöhte diese Veränderung die Toleranz gegenüber Isoniazid nur mäßig. Sie schuf jedoch einen sicheren Hintergrund, in dem die Zellen weitere Mutationen tolerieren konnten, die sonst zu schädlich gewesen wären. Insbesondere wurden Mutationen in dem Weg, der Mycothiol herstellt – ein kleines Molekül, das sowohl Oxidanzien entgiftet als auch die Aktivierung von Isoniazid unterstützt – plötzlich überlebensfähig. In diesem geschützten Umfeld blockierten diese Mutationen die Aktivierung des Medikaments, blieben aber mit Wachstum vereinbar und führten zu Bakterien mit mehr als 500‑fach erhöhter Arzneimittelresistenz bei kaum erkennbarem Fitnessverlust.
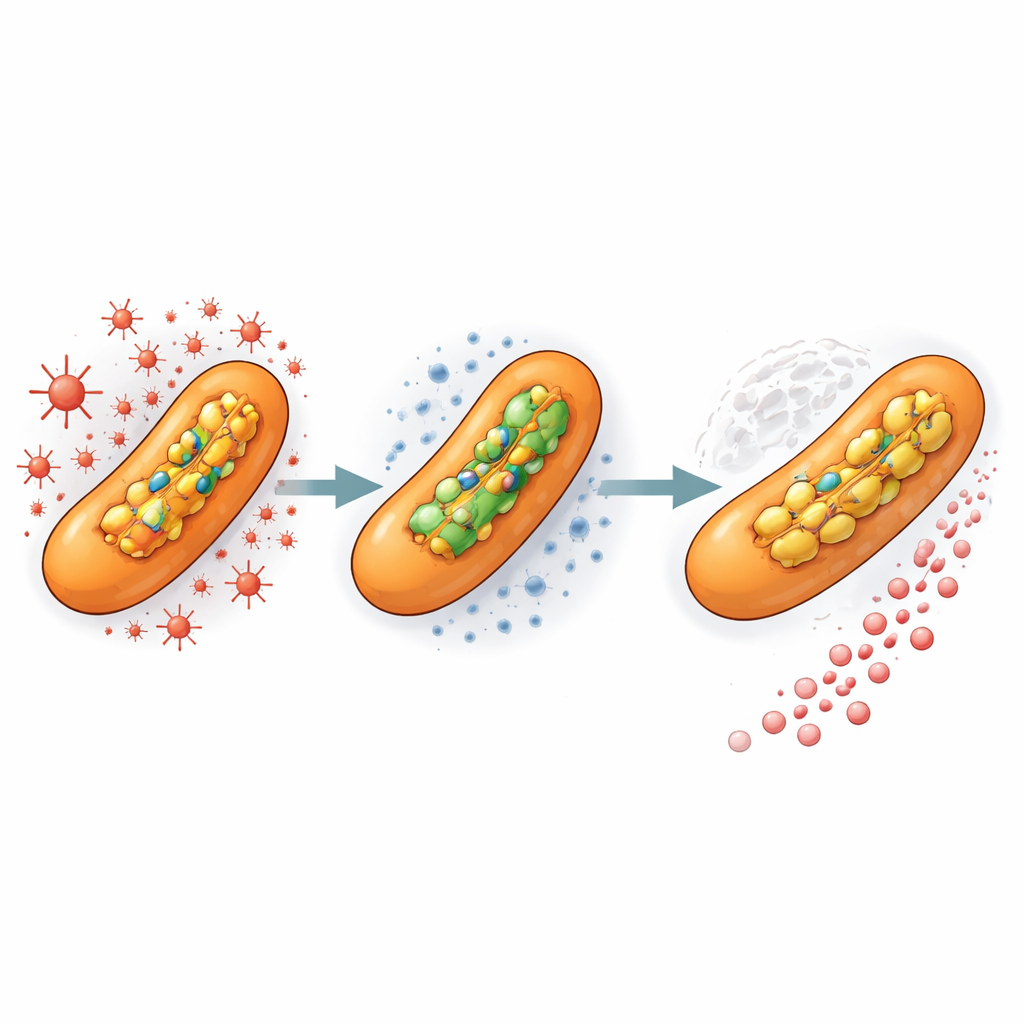
Vorangehender Stress beschleunigt die Evolution
Um das Geschehen im menschlichen Wirt nachzuahmen, setzten die Forschenden die Bakterien anschließend einer niedrigen, nicht tödlichen Dosis eines oxidierenden Chemikals aus, das den von Immunzellen produzierten Molekülen ähnelt. Diese Vorbehandlung, selbst ohne vorhandenes Antibiotikum, verdreifachte nahezu die Rate, mit der hoch resistente Mutanten entstanden, sobald Isoniazid hinzugefügt wurde. Anders gesagt: Allein die vorherige Exposition gegenüber oxidativem Stress bereitete die Population so vor, dass resistente Varianten beim Eintreffen des Medikaments bereit waren, die Vorherrschaft zu übernehmen. Das legt nahe, dass die Mikrogefäße innerhalb von TB‑Lungenherden – in denen Bakterien sowohl immunvermittelten Stress als auch ungleichmäßige Wirkstoffkonzentrationen ausgesetzt sind – ideale Brutstätten für Resistenzen darstellen.
Verknüpfung von Laborbefunden mit echten Patientendaten
Die Autorinnen und Autoren fragten dann, ob ähnliche Prozesse auch bei Menschen mit Tuberkulose stattfinden könnten. Sie analysierten Genomsequenzen und Medikamententestergebnisse von 1.578 klinischen Mycobacterium‑tuberculosis‑Isolaten aus Vietnam. Mithilfe eines statistischen Rahmens suchten sie nach Genen, deren Mutationen in isoniazidresistenten Stämmen besonders häufig vorkamen. Viele Treffer lagen in bekannten Resistenzgenen, aber es gab zudem eine starke Anreicherung von Genen, die an der Bewältigung von oxidativem und nitrosativem Stress beteiligt sind. Eine separate Analyse groß angelegter CRISPR‑Interferenz‑Screens – bei denen Gene teilweise abgeschaltet und Bakterien mit verschiedenen Antibiotika konfrontiert werden – zeigte, dass genau diese stressbezogenen Gene den Zellen oft nicht nur bei Isoniazid, sondern auch gegen mehrere andere vordere Reihenmedikamente das Überleben erleichtern. Zusammengenommen stützen diese Ergebnisse das Bild, dass verstärkte Stressabwehr als gemeinsame Grundlage für mehrere Resistenzwege dient.
Was das für die Bekämpfung der Tuberkulose bedeutet
Für Nicht‑Spezialisten ist die Kernbotschaft: Tuberkulosebakterien werden häufig in zwei Schritten resistent. Zuerst häufen sie Veränderungen an, die sie widerstandsfähiger gegen chemischen Stress machen, insbesondere gegen die Oxidanzien, die unser Immunsystem erzeugt, und gegen suboptimale Arzneimittelexposition. Diese „Vor‑Resistenz“‑Veränderungen führen allein möglicherweise nicht sofort zu offensichtlichem Behandlungsversagen, erhöhen aber stark die Wahrscheinlichkeit, dass die Bakterien früher oder später vollständige Resistenz gegen wichtige Antibiotika erwerben, ohne dafür ein Wachstumsmanko in Kauf nehmen zu müssen. Die Arbeit legt nahe, dass neben einer flächendeckenden und ausreichenden Wirkstoffzufuhr in der Lunge künftige Therapien gezielt die Stress‑Puffer‑Systeme der Bakterien angreifen könnten. Indem diese frühe Schutzschicht entfernt wird, könnten Kliniker die Wahrscheinlichkeit verringern, dass hochresistente Tuberkulosestämme entstehen und sich ausbreiten.
Zitation: Pepper-Tunick, E., Srinivas, V., Mast, F.D. et al. Host oxidative stress primes mycobacteria for rapid antibiotic resistance evolution. Nat Commun 17, 4106 (2026). https://doi.org/10.1038/s41467-026-72496-4
Schlüsselwörter: Tuberkulose Medikamentenresistenz, oxidativer Stress, Isoniazid, Mykobakterien, Antibiotika-Evolution