Clear Sky Science · pl
Stres oksydacyjny gospodarza przygotowuje prątki do szybkiej ewolucji oporności na antybiotyki
Dlaczego stres w organizmie może się obrócić przeciwko nam
Gruźlica pozostaje jedną z najbardziej śmiertelnych chorób zakaźnych na świecie, a jej leczenie staje się trudniejsze, ponieważ wywołujący ją bakteria, Mycobacterium tuberculosis, rozwija oporność na wiele leków. Lekarze wiedzą, że słaby dostęp leku do zakażonej tkanki płucnej i nierównomierne leczenie mogą sprzyjać oporności, ale nie było jasne, jak dokładnie dzieje się to na poziomie genetycznym. Badanie to ujawnia, że własne chemiczne mechanizmy obronne organizmu, mające na celu zabicie bakterii, mogą niezamierzenie przygotowywać je do szybszego rozwoju pełnej oporności na leki.
Jak łagodne ataki tworzą twardsze zarazki
Naukowcy skupili się na powszechnym leku przeciwgruźliczym izoniazydzie i użyli szybko rosnącego krewniaka prątka gruźlicy, Mycobacterium smegmatis, jako modelu. Gdy krótko wystawili duże populacje bakterii na niskie dawki izoniazydu — podobne do tych, które mogą pojawić się w częściach zmiany płucnej, do których lek słabo przenika — stwierdzili, że mały podzbiór komórek przeżywał lepiej niż reszta. Te przetrwałe komórki wykazywały „niskopoziomową oporność i tolerancję”: rosły niemal tak dobrze jak bakterie bez leku, ale znosiły zarówno niskie, jak i bardzo wysokie dawki izoniazydu przez znacznie dłuższy czas. Analiza genetyczna wykazała, że wiele z tych komórek nosiło mutacje w genach związanych z reakcją na stres i transportem, które pomagały im radzić sobie z uszkadzającymi chemikaliami.
Ulga w stresie, która otwiera drzwi dla oporności
Kluczowe odkrycie dotyczyło genu, który normalnie działa jak hamulec dla enzymu chroniącego komórki przed stresem oksydacyjnym — zalewem reaktywnych cząsteczek powstających podczas normalnego metabolizmu, przez układ odpornościowy gospodarza oraz przez niektóre leki. Gdy ten hamulec został wyłączony, bakterie stale produkowały więcej chroniącego enzymu, utrzymując niskie poziomy wewnętrznego stresu. Sama ta zmiana tylko umiarkowanie zwiększała tolerancję na izoniazyd. Utworzyła jednak bezpieczne tło, na którym komórki mogły znosić kolejne mutacje, które w przeciwnym razie byłyby zbyt szkodliwe. W szczególności mutacje w szlaku syntezy mykotiolu — małej cząsteczki, która zarówno detoksykuje utleniacze, jak i pomaga aktywować izoniazyd — nagle stały się przeżywalne. W tym chronionym środowisku te mutacje blokowały aktywację leku, pozostając zgodne z wzrostem, dając bakterie z ponad 500‑krotnie wyższą opornością na lek i niewielkim widocznym kosztem dla ich sprawności.
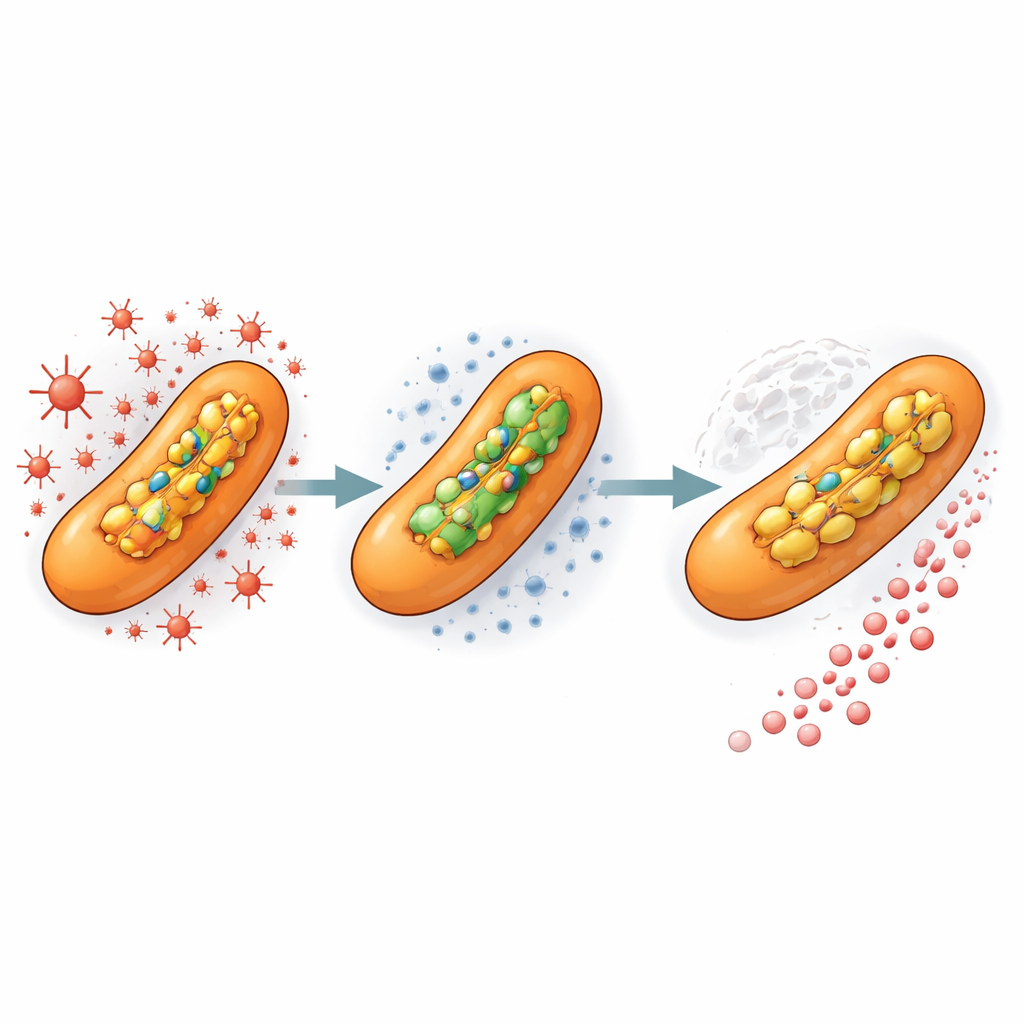
Stres przed leczeniem przyspiesza ewolucję
Aby odtworzyć to, co dzieje się w organizmie człowieka, zespół następnie wystawił bakterie na niską, nieśmiertelną dawkę utleniającego związku podobnego do cząsteczek wytwarzanych przez komórki odpornościowe. To wstępne traktowanie, nawet bez obecności antybiotyku, niemal potroiło tempo pojawiania się wysoce opornych mutantów po dodaniu izoniazydu. Innymi słowy, wcześniejsza ekspozycja wyłącznie na stres oksydacyjny przygotowała populację tak, że gdy lek w końcu nadszedł, warianty odporne były gotowe przejąć panowanie. Sugeruje to, że mikrośrodowiska w obrębie zmian gruźliczych płuc — gdzie bakterie napotykają zarówno stres generowany przez układ odpornościowy, jak i nierównomierne stężenia leku — są idealnym miejscem powstawania oporności.
Łączenie wyników laboratoryjnych z prawdziwymi pacjentami
Autorzy zapytali następnie, czy podobne procesy mogą zachodzić u osób z gruźlicą. Przeanalizowali sekwencje genomowe i wyniki badań lekowrażliwości 1 578 klinicznych izolatów Mycobacterium tuberculosis zebranych w Wietnamie. Korzystając z ram statystycznych, szukali genów, których mutacje były szczególnie częste w szczepach odpornych na izoniazyd. Wiele trafień dotyczyło dobrze znanych genów oporności, ale zaobserwowano także silne wzbogacenie genów związanych z radzeniem sobie ze stresem oksydacyjnym i nitrozacyjnym. Osobna analiza wielkoskalowych przesiewów CRISPR interference — w których geny są częściowo wyłączane, a bakterie wystawiane na działanie różnych antybiotyków — wykazała, że te same geny związane ze stresem często pomagały komórkom przetrwać nie tylko izoniazyd, ale także kilka innych leków pierwszego rzutu. Razem te wyniki wspierają obraz, w którym wzmocnione mechanizmy obrony przed stresem stanowią wspólną podstawę dla wielu dróg rozwoju oporności.
Co to oznacza dla walki z gruźlicą
Dla czytelników nietechnicznych kluczowy przekaz jest taki, że prątki gruźlicy często stają się odporne w dwóch etapach. Najpierw akumulują zmiany, które czynią je lepszymi w znoszeniu chemicznego stresu, szczególnie utleniaczy produkowanych przez nasz układ odpornościowy i przez nieoptymalne narażenie na leki. Te „przedopornościowe” zmiany same w sobie mogą nie powodować oczywistego niepowodzenia leczenia, ale znacznie zwiększają szanse, że prędzej czy później bakterie nabędą pełnej oporności na kluczowe antybiotyki bez utraty tempa wzrostu. Praca ta sugeruje, że oprócz zapewnienia właściwych stężeń leków w całych płucach, przyszłe terapie mogłyby celowo atakować systemy buforujące stres bakterii. Usuwając tę wczesną warstwę ochronną, klinicyści mogliby zmniejszyć prawdopodobieństwo pojawienia się i rozprzestrzeniania się wysoce odpornych szczepów gruźlicy.
Cytowanie: Pepper-Tunick, E., Srinivas, V., Mast, F.D. et al. Host oxidative stress primes mycobacteria for rapid antibiotic resistance evolution. Nat Commun 17, 4106 (2026). https://doi.org/10.1038/s41467-026-72496-4
Słowa kluczowe: oporność na leki gruźlicy, stres oksydacyjny, izoniazyd, prątki, ewolucja oporności na antybiotyki