Clear Sky Science · sv
En klinisk maskininlärningsmodell för ettårsprognos av funktionell återhämtning vid akut ischemisk stroke: tidsmässig validering över förändrade riktlinjer
Varför långtidsåterhämtning efter stroke spelar roll
För många som överlever en stroke är den största frågan inte bara ”Kommer jag att leva?” utan ”Kommer jag få mitt liv tillbaka?” Läkare kan vanligtvis uppskatta hur en patient mår efter tre månader, men den tidiga bilden fångar ofta inte hela historien. Denna studie ställer en mer personlig fråga: kan vi, inom det första dygnet efter inläggning, förutsäga vem som sannolikt återvänder till ett i stort sett symtomfritt liv ett år efter en ischemisk stroke och vem som kan fortsätta att kämpa med funktionsnedsättning?
En närmare blick på stroke och återhämtning
Akut ischemisk stroke uppstår när ett blodkärl i hjärnan blockeras och hjärnvävnad berövas syre. Tack vare blodproppsupplösande läkemedel och kateterbaserade ingrepp överlever fler den initiala händelsen. Ändå lever upp till hälften av överlevarna med bestående svårigheter att gå, använda händerna eller ta hand om sig själva. Majoriteten av forskning och poängsättningsverktyg fokuserar på de första tre månaderna efter stroke och slår ihop personer som helt återgått till normalfunktion med dem som har milda men märkbara problem. Författarna till denna artikel riktar istället in sig på ett striktare mål: återgång till normal eller nära-normal funktion ett år senare, en standard som bättre speglar vad patienter och familjer hoppas på.
Bygga ett prognosverktyg från sjukhusdata
Forskargruppen följde 1 109 vuxna som behandlats för ischemisk stroke på ett stort sjukhus i nordöstra Kina mellan slutet av 2020 och slutet av 2024. De delade in dessa patienter i två grupper strikt baserat på tid: 965 personer behandlade 2020–2023 användes för att bygga prognosmodeller, och 144 personer behandlade 2024 sattes åt sidan för att testa om modellerna fortfarande fungerade under nya behandlingsriktlinjer. Av 76 rutinmässigt insamlade uppgifter—såsom ålder, strokens svårighetsgrad vid ankomst, blodtryck och laboratorietester—använde de en stegvis filtreringsprocess för att hitta den mest informativa men praktiska kombinationen av faktorer.
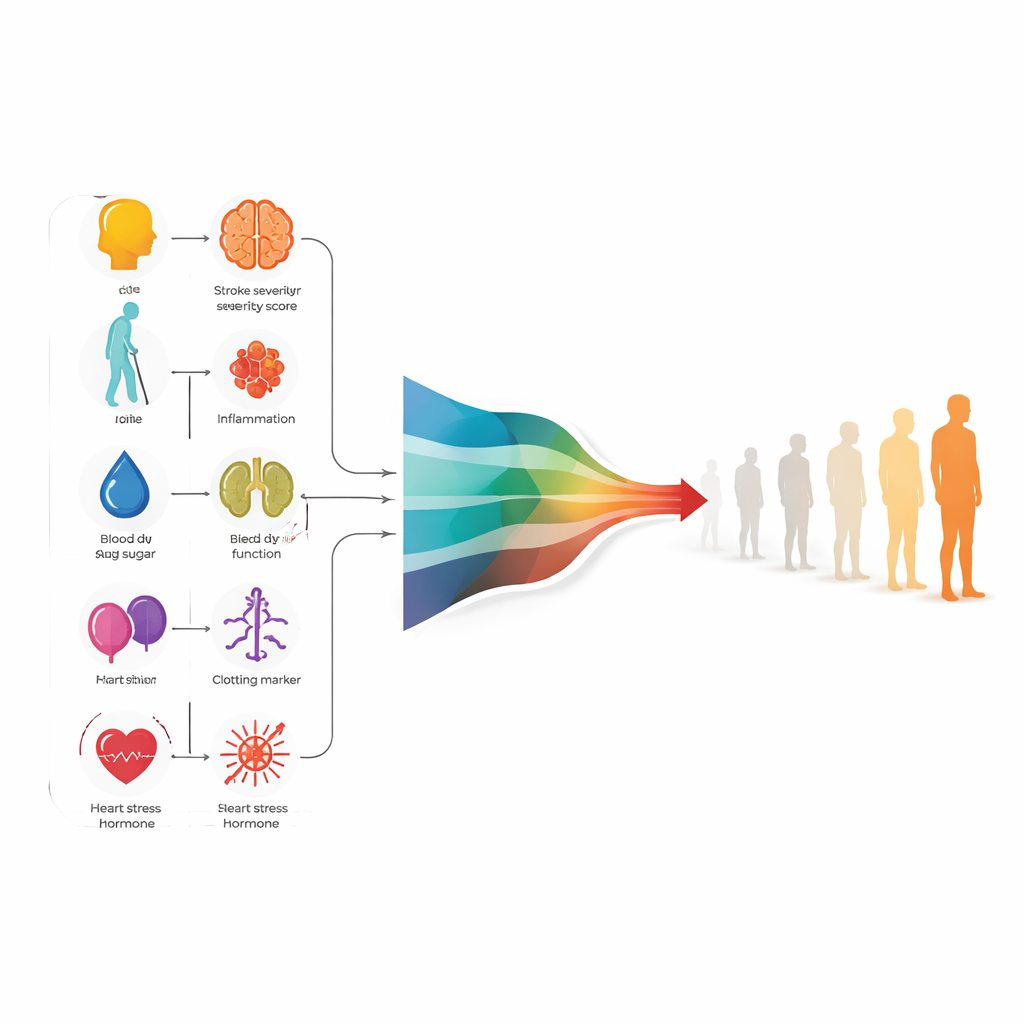
Åtta viktiga ledtrådar som formar prognosen
Analysen visade att en relativt enkel statistisk modell, kallad logistisk regression, presterade lika bra som mer komplexa maskininlärningsmetoder samtidigt som den var lättare för kliniker att förstå. Den slutliga modellen förlitade sig på åtta prediktorer tillgängliga inom 24 timmar efter inläggning: två sängkantskala (total strokesvårighetsgrad och funktionsnedsättning före stroken), ålder, blodsocker, en markör för njurfunktion och tre blodbaserade indikatorer kopplade till inflammation, koagulation och hjärtbelastning. Tillsammans fångade dessa mått inte bara hur skadad hjärnan verkade vid första anblick, utan också hur kroppen som helhet reagerade. Vid testning inom ursprungsgruppen skiljde modellen korrekt mellan patienter som skulle nå ett utmärkt ettårsutfall och de som inte skulle det i ungefär fyra fall av fem.
Sätta modellen på prov i föränderliga tider
Den verkliga utmaningen var om detta verktyg fortfarande skulle fungera när strokvården utvecklades. År 2024 vidgade nationella riktlinjer vilka som kunde få blodproppsupplösande behandling. Som en följd tenderade den nyare patientgruppen att anlända med mildare symptom och fick mer aggressiv tidig behandling. Trots dessa förändringar förblev modellens noggrannhet stark. Den överträffade den vanligt använda enskilda strokesvårighetspoängen och gjorde ett bättre jobb med att omfördela patienter till realistiska riskkategorier. Fel inträffade oftast hos personer vars senare förlopp påverkades av komplikationer som inte var synliga under det första dygnet på sjukhuset, såsom svåra infektioner eller återkommande stroker.
Från forskningsmodell till hjälp i vårdrummet
För att göra arbetet användbart i dagligt bruk paketerade författarna sin åttafaktorsmodell i en enkel webbaserad kalkylator. En kliniker kan mata in en patients ålder, tidiga strokeskalor och rutinmässiga blodprovsresultat och få en omedelbar uppskattning av chansen att vara i stort sett symtomfri ett år senare. Denna uppskattning kan vägleda utskrivningsplanering, hjälpa till att matcha patienter med den rehabiliteringsintensitet de kan behöva och stödja samtal med familjer om förväntningar och långsiktig planering.
Vad detta betyder för personer som lever efter stroke
Enkelt uttryckt visar denna studie att information som samlats in inom det första dygnet efter en stroke—siffror som sjukhus redan mäter—kan kombineras till ett praktiskt verktyg som med rimlig noggrannhet förutspår vem som sannolikt gör en nära komplett återhämtning under det följande året. Även om det inte är perfekt och fortfarande behöver bekräftas i andra regioner och sjukhus, går modellen bortom en enda sängkantskala genom att väva in signaler från immunsystemet, blodsocker, njurfunktion och hjärtstress. Använt med eftertanke kan det hjälpa till att säkerställa att begränsade rehabiliteringsresurser går dit de behövs mest och att patienter och familjer är bättre förberedda för vägen framåt.
Citering: Liu, P., Cao, Y., Zou, X. et al. A clinical machine learning model for 1-year functional outcome prediction in acute ischemic stroke: temporal validation across evolving guidelines. Sci Rep 16, 10844 (2026). https://doi.org/10.1038/s41598-026-45800-x
Nyckelord: ischemisk stroke, strokeåterhämtning, prognostisk modell, maskininlärning, långtidsutfall