Clear Sky Science · pl
Kliniczny model uczenia maszynowego do przewidywania funkcjonalnego wyniku po 1 roku w ostrym udarze niedokrwiennym: walidacja czasowa w świetle ewoluujących wytycznych
Dlaczego długoterminowe zdrowienie po udarze ma znaczenie
Dla wielu osób, które przeżyły udar, najważniejsze pytanie to nie tylko „Czy przeżyję?”, lecz „Czy odzyskam swoje życie?”. Lekarze zwykle potrafią oszacować stan pacjenta po trzech miesiącach, lecz to wczesne spojrzenie często nie oddaje pełnego obrazu. W tym badaniu zadano bardziej osobiste pytanie: czy można przewidzieć, już w ciągu pierwszej doby hospitalizacji, kto prawdopodobnie wróci do niemal bezobjawowego życia po roku od udaru niedokrwiennego, a kto nadal może zmagać się z niepełnosprawnością?
Bliższe spojrzenie na udar i proces powrotu do zdrowia
Ostry udar niedokrwienny występuje, gdy naczynie krwionośne w mózgu zostaje zatkane, pozbawiając tkankę mózgową tlenu. Dzięki lekom rozpuszczającym skrzepliny oraz zabiegom przezcewnikowym coraz więcej osób przeżywa początkowy epizod. Mimo to do połowy ocalałych żyje z trwałymi trudnościami w chodzeniu, używaniu rąk czy samoobsłudze. Większość badań i narzędzi ocenia sytuację w pierwszych trzech miesiącach po udarze i łączy osoby całkowicie wrócone do normy z tymi, które mają łagodne, lecz zauważalne problemy. Autorzy tej pracy skupili się natomiast na surowszym kryterium: powrocie do normalnej lub niemal normalnej funkcji po roku, standardzie lepiej odzwierciedlającym to, czego oczekują pacjenci i rodziny.
Budowanie narzędzia predykcyjnego na danych szpitalnych
Zespół badawczy obserwował 1 109 dorosłych leczonych z powodu udaru niedokrwiennego w dużym szpitalu w północno-wschodnich Chinach w okresie od końca 2020 do końca 2024 r. Pacjentów podzielono ściśle czasowo: 965 osób leczonych w latach 2020–2023 posłużyło do budowy modeli predykcyjnych, a 144 osób leczonych w 2024 r. odłożono, aby sprawdzić, czy modele nadal działają przy nowych wytycznych terapeutycznych. Z 76 rutynowo zbieranych informacji — takich jak wiek, nasilenie udaru przy przyjęciu, ciśnienie krwi czy badania laboratoryjne — zastosowano etapowy proces filtrowania, by znaleźć najbardziej informacyjne, a zarazem praktyczne zestawienia czynników.
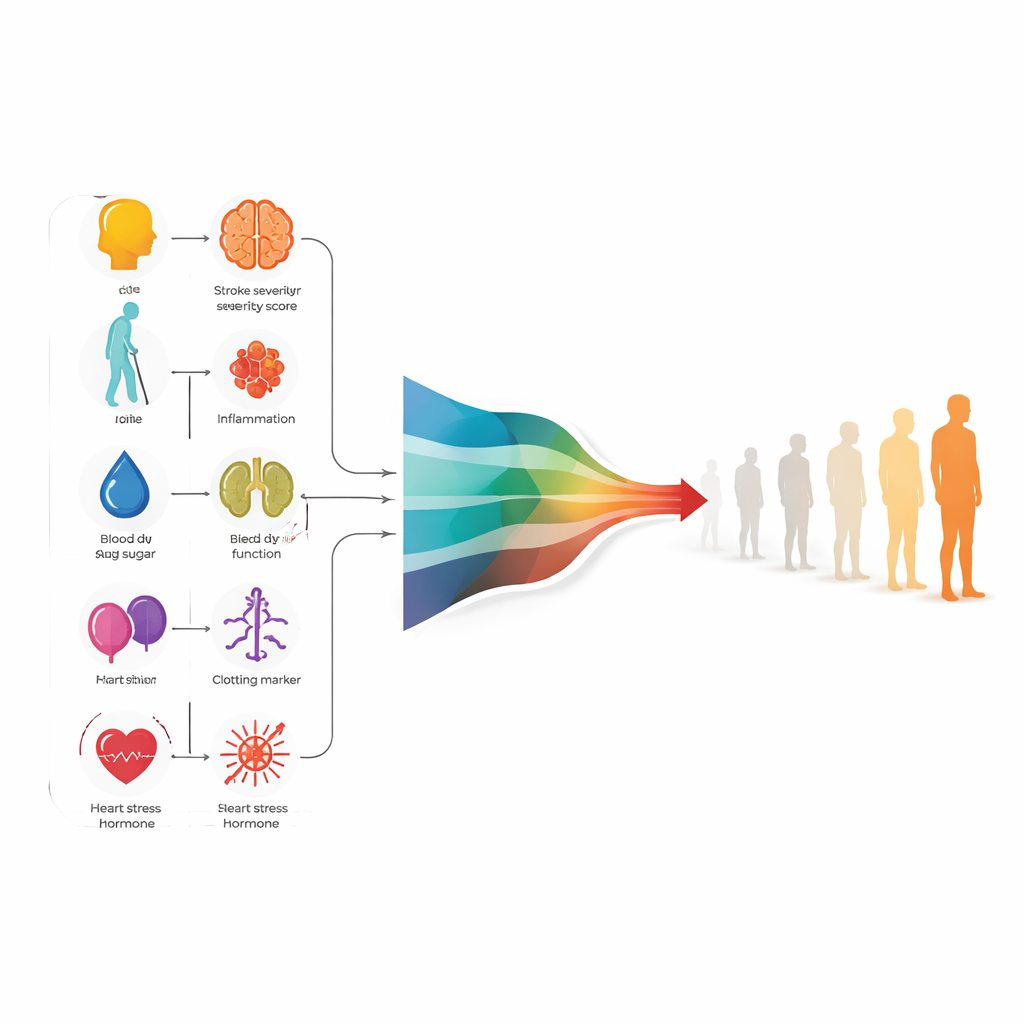
Osiem kluczowych wskazówek kształtujących prognozę
Analiza wykazała, że stosunkowo prosty model statystyczny, zwany regresją logistyczną, działał równie dobrze jak bardziej złożone metody uczenia maszynowego, a jednocześnie był łatwiejszy do zrozumienia przez klinicystów. Ostateczny model opierał się na ośmiu predyktorach dostępnych w ciągu 24 godzin od przyjęcia: dwóch punktacjach przy łóżku (ogólne nasilenie udaru i niepełnosprawność przed udarem), wiek, poziom cukru we krwi, wskaźnik funkcji nerek oraz trzy wskaźniki krwi związane z zapaleniem, krzepnięciem i obciążeniem serca. Razem te miary uchwyciły nie tylko, jak uszkodzony wydawał się mózg na pierwszy rzut oka, lecz także jak cały organizm reagował. W testach na grupie budującej model, model poprawnie rozróżniał pacjentów, którzy osiągną doskonały wynik po roku, od tych, którzy tego nie osiągną — w przybliżeniu cztery razy na pięć.
Sprawdzanie modelu w zmiennych czasach
Prawdziwym wyzwaniem było to, czy narzędzie nadal sprawdzi się wraz z ewolucją opieki nad udarem. W 2024 r. krajowe wytyczne rozszerzyły kryteria kwalifikacji do leczenia trombolitycznego. W efekcie nowa grupa pacjentów miała zwykle łagodniejsze objawy i otrzymywała bardziej agresywne wczesne leczenie. Pomimo tych przesunięć trafność modelu pozostała wysoka. Przewyższał on stosowaną powszechnie jedną ocenę nasilenia udaru i lepiej radził sobie z ponownym przyporządkowywaniem pacjentów do realistycznych kategorii ryzyka. Błędy najczęściej występowały u osób, których dalszy przebieg zależał od powikłań niewidocznych w pierwszej dobie hospitalizacji, takich jak ciężkie infekcje czy nawroty udaru.
Od modelu badawczego do pomocnika przy łóżku pacjenta
Aby uczynić wyniki użytecznymi w codziennej praktyce, autorzy zapakowali swój model ośmiu czynników w prosty kalkulator internetowy. Lekarz może wprowadzić wiek pacjenta, wczesne wyniki punktacji udaru oraz rutynowe wyniki badań krwi i otrzymać natychmiastowe oszacowanie szansy na bycie w zasadzie bezobjawowym po roku. To oszacowanie może kierować planowaniem wypisu, pomagać dopasować intensywność rehabilitacji do potrzeby pacjenta oraz wspierać rozmowy z rodziną o oczekiwaniach i planowaniu długoterminowym.
Co to oznacza dla osób żyjących po udarze
Mówiąc wprost, badanie pokazuje, że informacje zebrane w pierwszej dobie udaru — liczby, które szpitale już mierzą — można połączyć w praktyczne narzędzie, które rozsądnie prognozuje, kto ma duże szanse na niemal całkowite wyzdrowienie w ciągu kolejnego roku. Choć nie jest doskonałe i wymaga jeszcze potwierdzenia w innych regionach i szpitalach, model wykracza poza pojedynczą ocenę przy łóżku, wplatając sygnały z układu odpornościowego, poziomu cukru, funkcji nerek i obciążenia serca. Stosowany z rozwagą może pomóc skierować ograniczone zasoby rehabilitacyjne tam, gdzie są najbardziej potrzebne, oraz lepiej przygotować pacjentów i rodziny na nadchodzącą drogę.
Cytowanie: Liu, P., Cao, Y., Zou, X. et al. A clinical machine learning model for 1-year functional outcome prediction in acute ischemic stroke: temporal validation across evolving guidelines. Sci Rep 16, 10844 (2026). https://doi.org/10.1038/s41598-026-45800-x
Słowa kluczowe: udar niedokrwienny, rehabilitacja po udarze, model prognostyczny, uczenie maszynowe, długoterminowy wynik