Clear Sky Science · fr
Un modèle d’apprentissage automatique clinique pour prédire l’issue fonctionnelle à 1 an après un infarctus cérébral ischémique : validation temporelle au gré de l’évolution des recommandations
Pourquoi la récupération à long terme après un AVC compte
Pour de nombreuses personnes survivant à un AVC, la question la plus importante n’est pas seulement « Vais-je vivre ? » mais « Retrouverai‑je ma vie d’avant ? » Les médecins peuvent généralement estimer l’état d’un patient trois mois après l’événement, mais cet instantané précoce manque souvent la suite de l’histoire. Cette étude pose une question plus personnelle : peut‑on prédire, dès le premier jour d’hospitalisation, qui aura de fortes chances de retrouver une vie quasiment sans symptômes un an après un AVC ischémique, et qui continuera probablement à souffrir d’un handicap ?
Un regard approfondi sur l’AVC et la récupération
Un infarctus cérébral ischémique survient lorsqu’un vaisseau sanguin du cerveau est obstrué, privant les tissus cérébraux d’oxygène. Grâce aux médicaments qui dissolvent les caillots et aux interventions par cathéter, de plus en plus de patients survivent à l’événement initial. Néanmoins, jusqu’à la moitié des survivants conservent des difficultés durables pour marcher, utiliser leurs mains ou accomplir les gestes de la vie quotidienne. La plupart des recherches et des outils d’évaluation se concentrent sur les trois premiers mois après l’AVC et regroupent les personnes totalement rétablies avec celles présentant des troubles légers mais perceptibles. Les auteurs de cet article se focalisent au contraire sur un objectif plus strict : le retour à une fonction normale ou quasi normale un an plus tard, un critère qui reflète mieux les attentes des patients et de leurs familles.
Construire un outil de prédiction à partir des données hospitalières
L’équipe de recherche a suivi 1 109 adultes pris en charge pour un AVC ischémique dans un grand hôpital du nord‑est de la Chine entre la fin 2020 et la fin 2024. Ils ont divisé ces patients en deux groupes strictement selon la chronologie : 965 personnes traitées de 2020 à 2023 ont servi à construire les modèles prédictifs, et 144 personnes traitées en 2024 ont été mises de côté pour tester si les modèles restaient valables sous des recommandations de traitement plus récentes. À partir de 76 éléments d’information collectés de façon routinière — tels que l’âge, la sévérité de l’AVC à l’arrivée, la pression artérielle et des examens biologiques — ils ont appliqué un processus de sélection pas à pas pour identifier la combinaison de facteurs la plus informative tout en restant pratique.
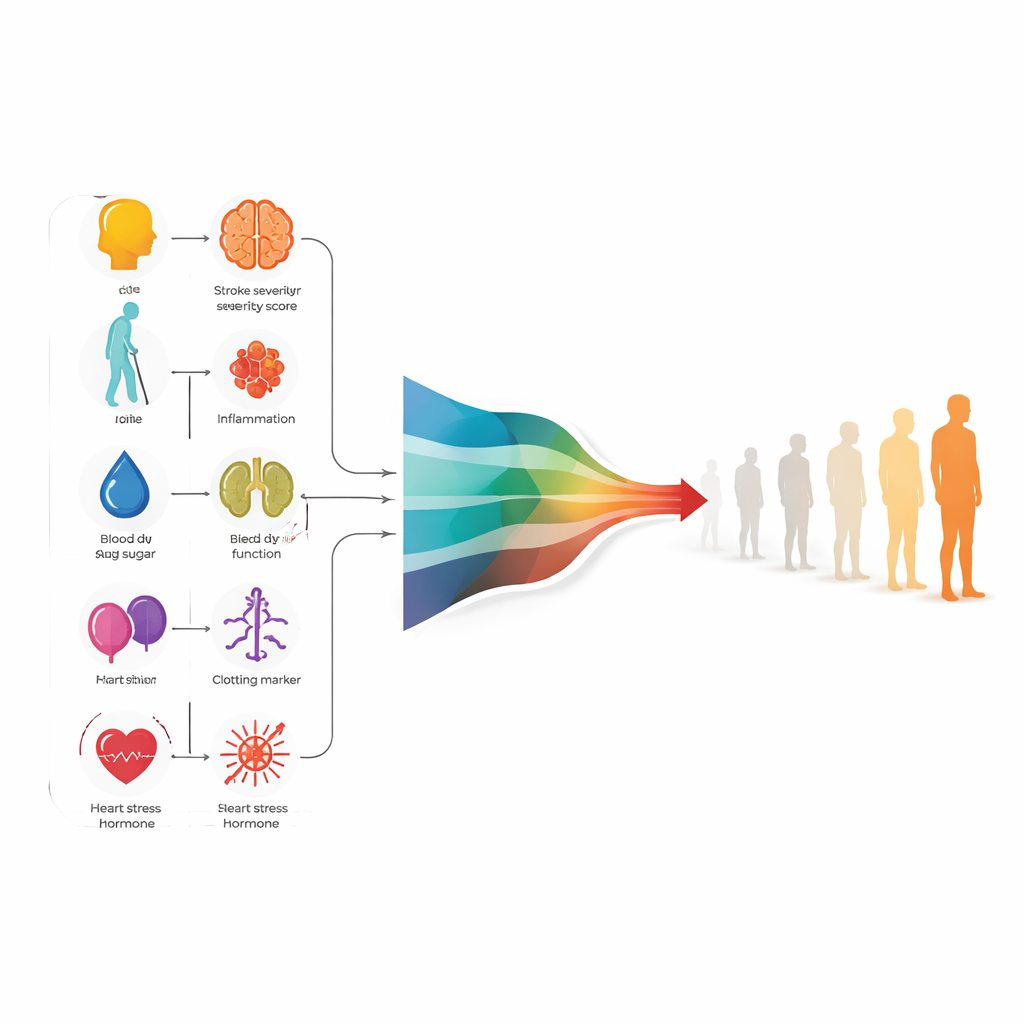
Huit indices clés qui orientent la prédiction
L’analyse a montré qu’un modèle statistique relativement simple, la régression logistique, performait autant que des approches d’apprentissage automatique plus complexes tout en restant plus facile à comprendre pour les cliniciens. Ce modèle final reposait sur huit prédicteurs disponibles dans les 24 heures suivant l’admission : deux scores réalisables au lit du patient (sévérité globale de l’AVC et handicap pré‑AVC), l’âge, la glycémie, un marqueur de la fonction rénale et trois indicateurs sanguins liés à l’inflammation, à la coagulation et à la surcharge cardiaque. Ensemble, ces mesures captaient non seulement l’étendue des lésions cérébrales à première vue, mais aussi la manière dont l’organisme réagissait globalement. Lors des tests sur le groupe de développement, le modèle distinguait correctement les patients qui atteindraient une excellente issue à un an de ceux qui ne l’atteindraient pas dans environ quatre cas sur cinq.
Tester le modèle à une époque de changements
Le véritable défi était de savoir si cet outil resterait valable à mesure que la prise en charge de l’AVC évoluait. En 2024, les recommandations nationales ont élargi les critères d’éligibilité au traitement thrombolytique. En conséquence, le nouveau groupe de patients avait tendance à présenter des symptômes plus légers et à recevoir des traitements précoces plus agressifs. Malgré ces évolutions, la précision du modèle est restée élevée. Il a surpassé à la fois le score de sévérité de l’AVC couramment utilisé et a mieux réparti les patients dans des catégories de risque réalistes. Les erreurs se produisaient le plus souvent chez des personnes dont le devenir a été déterminé par des complications apparues après la première journée d’hospitalisation, telles que des infections graves ou des récidives d’AVC.
Du modèle de recherche à l’aide au chevet
Pour rendre l’outil utilisable au quotidien, les auteurs ont intégré leur modèle à huit facteurs dans une calculatrice simple accessible via le web. Un clinicien peut saisir l’âge d’un patient, les scores initiaux et les résultats des tests sanguins courants, et obtenir immédiatement une estimation de la probabilité d’être essentiellement sans symptômes un an plus tard. Cette estimation peut orienter le plan de sortie, aider à adapter l’intensité de la rééducation nécessaire et étayer les échanges avec les familles sur les attentes et la planification à long terme.
Ce que cela signifie pour les personnes vivant après un AVC
En termes simples, cette étude montre que des informations recueillies dans les premières 24 heures après un AVC — des données que les hôpitaux mesurent déjà — peuvent être combinées en un outil pratique qui prédit de manière raisonnable qui est susceptible de retrouver une récupération quasi complète au cours de l’année suivante. Bien que non parfait et nécessitant encore des validations dans d’autres régions et établissements, le modèle va au‑delà d’un score unique au chevet en intégrant des signaux du système immunitaire, de la glycémie, de la fonction rénale et du stress cardiaque. Utilisé avec discernement, il pourrait aider à diriger des ressources de rééducation limitées vers les patients qui en ont le plus besoin et permettre aux patients et à leurs proches de mieux se préparer pour la suite.
Citation: Liu, P., Cao, Y., Zou, X. et al. A clinical machine learning model for 1-year functional outcome prediction in acute ischemic stroke: temporal validation across evolving guidelines. Sci Rep 16, 10844 (2026). https://doi.org/10.1038/s41598-026-45800-x
Mots-clés: accident ischémique cérébral, récupération après AVC, modèle pronostique, apprentissage automatique, issue à long terme