Clear Sky Science · es
Un modelo clínico de aprendizaje automático para predecir el resultado funcional al año en el ictus isquémico agudo: validación temporal frente a guías en evolución
Por qué importa la recuperación a largo plazo tras un ictus
Para muchas personas que sobreviven a un ictus, la pregunta principal no es solo «¿viviré?», sino «¿recuperaré mi vida?». Los médicos suelen poder estimar cómo estará un paciente a los tres meses, pero esa instantánea temprana a menudo no cuenta toda la historia. Este estudio formula una pregunta más personal: ¿podemos predecir, durante el primer día de hospitalización, quién es probable que vuelva a una vida casi sin síntomas un año después de un ictus isquémico y quién podría seguir afrontando discapacidad?
Una mirada más cercana al ictus y a la recuperación
El ictus isquémico agudo se produce cuando un vaso sanguíneo en el cerebro queda obstruido, privando de oxígeno al tejido cerebral. Gracias a fármacos que disuelven coágulos y a procedimientos catéter dirigidos, más personas sobreviven al episodio inicial. Aun así, hasta la mitad de los supervivientes conviven con dificultades duraderas para caminar, usar las manos o cuidarse. La mayoría de las investigaciones y herramientas de puntuación se centran en los primeros tres meses tras el ictus y agrupan a quienes han vuelto por completo a la normalidad con quienes presentan problemas leves pero notables. Los autores de este artículo, en cambio, se enfocan en un objetivo más exigente: la recuperación completa o casi completa a un año, un estándar que refleja mejor lo que esperan los pacientes y sus familias.
Construir una herramienta predictiva a partir de datos hospitalarios
El equipo de investigación siguió a 1.109 adultos tratados por ictus isquémico en un hospital importante del noreste de China entre finales de 2020 y finales de 2024. Dividieron a estos pacientes en dos grupos basados estrictamente en el tiempo: 965 personas tratadas entre 2020 y 2023 se utilizaron para construir los modelos predictivos, y 144 personas tratadas en 2024 se reservaron para probar si los modelos seguían funcionando bajo las guías de tratamiento más recientes. A partir de 76 datos recogidos de forma rutinaria —como edad, gravedad del ictus al ingreso, presión arterial y pruebas de laboratorio— aplicaron un proceso de filtrado por etapas para encontrar la combinación más informativa y, al mismo tiempo, práctica de factores.
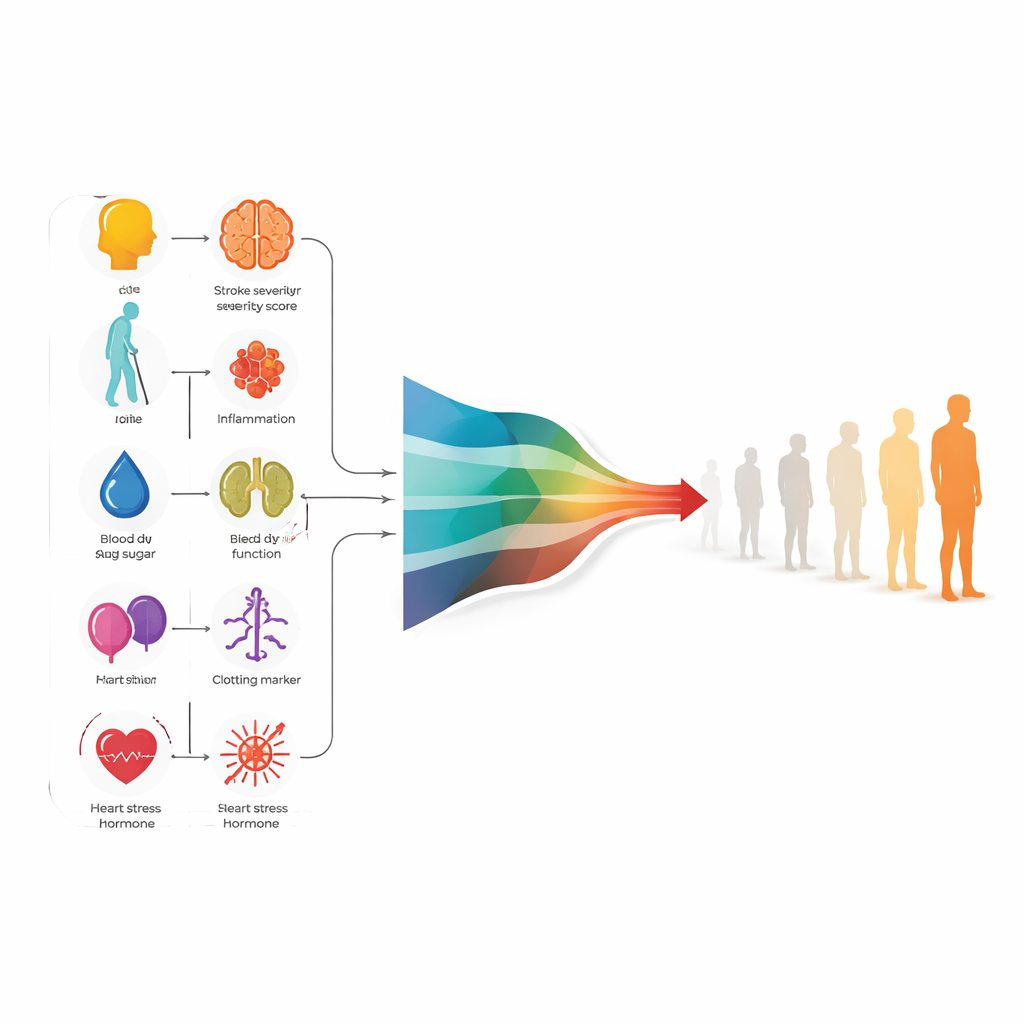
Ocho pistas clave que moldean la predicción
El análisis mostró que un modelo estadístico relativamente simple, llamado regresión logística, rindió tan bien como enfoques de aprendizaje automático más complejos, además de ser más fácil de entender para los clínicos. Este modelo final se basó en ocho predictores disponibles en las primeras 24 horas desde el ingreso: dos puntuaciones clínicas en la cabecera (gravedad global del ictus y discapacidad previa al ictus), edad, glucemia, un marcador de función renal y tres indicadores sanguíneos relacionados con inflamación, coagulación y estrés cardíaco. En conjunto, estas medidas capturaron no solo el daño cerebral observable a primera vista, sino también la reacción del organismo en su conjunto. En las pruebas dentro del grupo original, el modelo distinguió correctamente entre pacientes que alcanzarían un resultado excelente al año y los que no en aproximadamente cuatro de cada cinco casos.
Probar el modelo en tiempos de cambio
El verdadero reto fue si esta herramienta seguiría siendo válida a medida que evolucionaba la atención del ictus. En 2024, las guías nacionales ampliaron quién podía recibir tratamiento trombolítico. Como resultado, el grupo más reciente de pacientes tendía a llegar con síntomas más leves y recibió una terapia temprana más agresiva. A pesar de estos cambios, la precisión del modelo se mantuvo sólida. Superó a la puntuación de gravedad del ictus de uso común por sí sola y reorganizó mejor a los pacientes en categorías de riesgo realistas. Los errores se produjeron con mayor frecuencia en personas cuyo curso posterior estuvo determinado por complicaciones no visibles durante el primer día en el hospital, como infecciones graves o ictus recurrentes.
Del modelo de investigación a una ayuda junto a la cama
Para hacer el trabajo utilizable en la práctica diaria, los autores empaquetaron su modelo de ocho factores en una calculadora web sencilla. Un clínico puede introducir la edad del paciente, las puntuaciones iniciales del ictus y los resultados de las pruebas sanguíneas rutinarias y recibir una estimación inmediata de la probabilidad de estar esencialmente libre de síntomas un año después. Esta estimación puede orientar la planificación del alta, ayudar a adaptar la intensidad de la rehabilitación que el paciente necesite y apoyar las conversaciones con las familias sobre expectativas y planificación a largo plazo.
Qué significa esto para las personas que viven tras un ictus
En términos sencillos, este estudio muestra que la información recogida en el primer día de un ictus —valores que los hospitales ya miden— puede combinarse en una herramienta práctica que pronostica de forma razonable quién tiene probabilidades de lograr una recuperación casi completa durante el año siguiente. Aunque no es perfecta y aún requiere confirmación en otras regiones y hospitales, el modelo va más allá de una única puntuación clínica al incorporar señales del sistema inmunitario, la glucemia, la función renal y el estrés cardíaco. Usado con criterio, podría ayudar a que los recursos limitados de rehabilitación se dirijan donde más se necesitan y a que pacientes y familias estén mejor preparados para el camino por delante.
Cita: Liu, P., Cao, Y., Zou, X. et al. A clinical machine learning model for 1-year functional outcome prediction in acute ischemic stroke: temporal validation across evolving guidelines. Sci Rep 16, 10844 (2026). https://doi.org/10.1038/s41598-026-45800-x
Palabras clave: ictus isquémico, recuperación del ictus, modelo pronóstico, aprendizaje automático, resultado a largo plazo