Clear Sky Science · ru
Метаболизм пропионата нарушен у пациентов с немелкоклеточным раком легкого и у персистентных клеток с мутацией EGFR, устойчивых к препаратам
Почему это важно для людей с раком легкого
Таргетные препараты преобразили лечение многих людей с распространенной формой рака легкого, но опухоли почти всегда находят способы вернуться. В этом исследовании выявлен неожиданный виновник рецидива: рутинный метаболический путь, который перерабатывает определенные жиры и питательные вещества. Связав небольшую молекулу, циркулирующую в крови, с выживанием лекарственно-устойчивых раковых клеток, работа указывает на новый способ обнаруживать и потенциально нейтрализовать остаточную болезнь.
Скрытый химический сигнал в опухолях и крови
Исследователи сосредоточились на молекуле метилмалоновой кислоте (ММА), которая обычно присутствует в небольших количествах при распаде нечетных по длине жирных кислот, некоторых аминокислот и холестерина. Когда путь, обрабатывающий эти продукты распада, дает сбой, ММА накапливается. Ранее лабораторные данные показали, что высокий уровень ММА может переводить раковые клетки в более подвижное, подобное травме состояние, которое склонно сопротивляться лечению. В этом исследовании команда проанализировала образцы опухолей и парные образцы здоровой легочной ткани от пациентов с немелкоклеточным раком легкого, наиболее распространенным типом рака легкого. Они обнаружили, что уровни ММА примерно вдвое выше в опухолях. Также они измерили ММА в крови пациентов с распространенным заболеванием и сравнили с людьми, излеченными от ранней стадии рака легкого, и с большой выборкой населения США. Даже после тщательной корректировки по возрасту, функции почек и уровню витамина B12 — факторам, известным тем, что они влияют на ММА — у пациентов с IV стадией рака легкого consistently наблюдались повышенные уровни ММА, что указывает на то, что сам рак стимулирует этот рост.
Ключевой метаболический регулятор замолкает
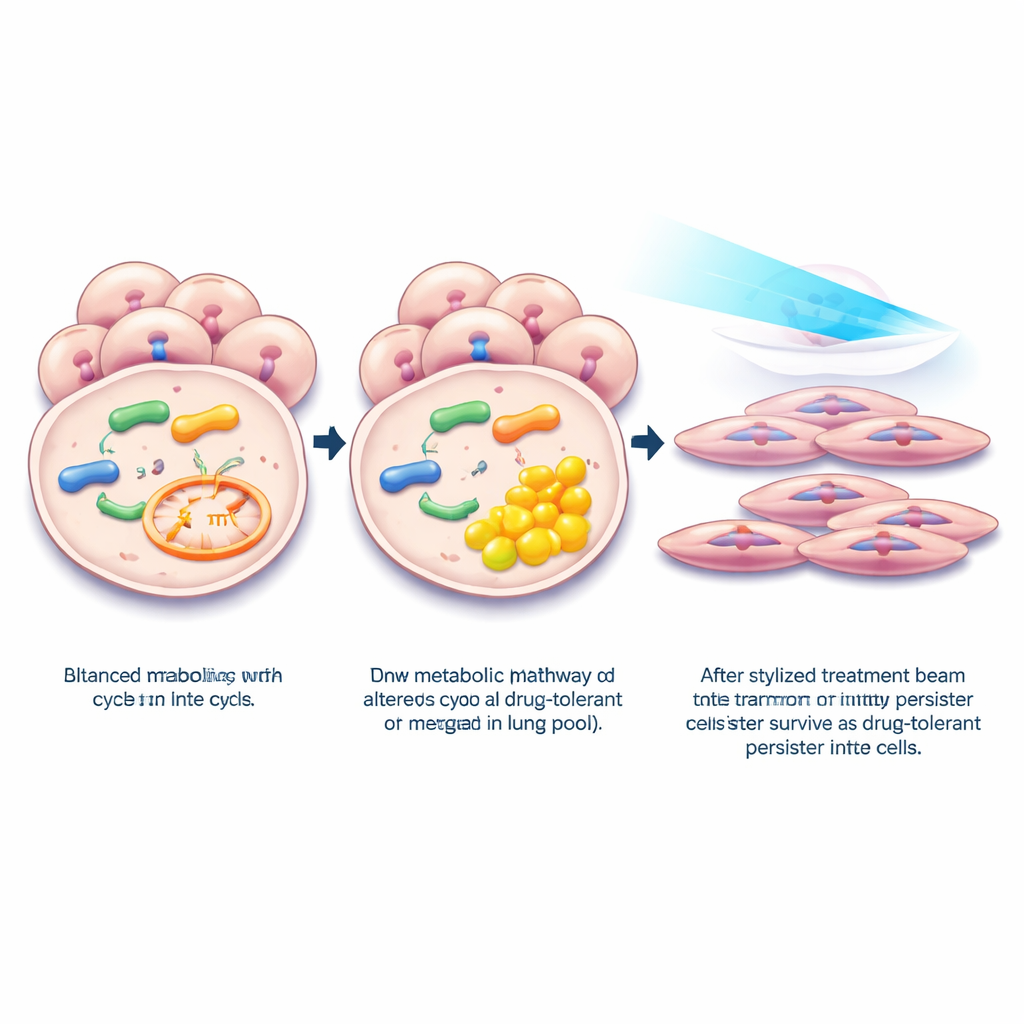
Чтобы понять, почему ММА повышалась, ученые обратились к белкам, управляющим метаболизмом пропионата — пути, который в конечном счете направляет продукты распада в энергетический цикл клетки. Анализируя крупные протеомные наборы данных по раку, они обнаружили, что один фермент, называемый MMAB, стабильно снижен в опухолях легкого по сравнению с окружающей нормальной тканью. Другие ферменты в том же пути не показали явной закономерности, объясняющей накопление ММА. Данные секвенирования РНК по отдельным клеткам от десятков пациентов с ранней аденокарциномой легкого выявили, что MMAB обычно наиболее активен в клетках выстилки легкого, особенно в определенных типах клеток, которые, как полагают, дают начало этому раку. Однако в раковых клетках экспрессия MMAB значительно снижалась, что усиливает идею о том, что понижение этого контрольного фермента является частым и ранним изменением при развитии опухоли.
Как измененный метаболизм поддерживает лекарственно-устойчивые клетки
Далее команда изучила, что происходит, когда MMAB целенаправленно снижают в клетках рака легкого, выращиваемых в лаборатории. С помощью генетических методов понижая MMAB, они наблюдали явное повышение уровня ММА внутри клеток. Профилирование активности генов показало, что этот сдвиг метаболизма включает программы, связанные с лекарственной устойчивостью, включая пути, ассоциированные с гипоксией, воспалительной сигнализацией и переходом от плотно связанного эпителиального состояния к более подвижному мезенхимальному. Эти же программы известны как отличительные черты так называемых персистентных клеток — небольшого числа раковых клеток, которые зарываются и переживают воздействие мощных таргетных препаратов, а затем дают начало рецидиву.
Отслеживание и нейтрализация персистентных клеток
Чтобы напрямую проверить связь с персистентными клетками, исследователи подвергли несколько линий раковых клеток легкого с мутацией EGFR таргетному препарату осимертинибу в дозах, убивающих большинство клеток, но оставляющих медленно циклирующий остаток. В этих выживших персистентных клетках уровень MMAB еще больше падал, а ММА росла. Анализы данных по отдельным клеткам от пациентов, лечившихся ингибиторами EGFR, показали похожую картину: клетки из остаточной болезни имели более низкий MMAB, чем клетки из нелеченных опухолей. Когда ученые принудительно восстанавливали экспрессию MMAB в клетках, те становились более уязвимы к осимертинибу, особенно при длительном лечении, и хуже образовывали выживающие колонии. Молекулярные тесты показали, что восстановление MMAB ослабляло систему коммуникации, стимулирующую рост и выживание, известную как сигнальная система TGFβ, включая белки-эффекторы, которые помогают клеткам избегать гибели при воздействии препарата.
Что это значит для будущего лечения
В совокупности эти результаты описывают простой, но мощный каскад событий: опухоли легкого подавляют фермент MMAB, ММА накапливается, и этот метаболический сдвиг помогает раковым клеткам принять труднокилимое, подобное травме состояние, позволяющее им пережить таргетную терапию. Для пациентов это означает, что анализ крови на ММА потенциально может указывать на более агрессивное или устойчивое к лечению заболевание. Еще важнее то, что это открывает возможность разработки препаратов или генетических стратегий, восстанавливающих нормальный метаболизм пропионата — или блокирующих последующие сигналы, запускаемые ММА — что могло бы ослабить персистентные клетки и сделать текущие методы лечения рака легкого более длительно эффективными и полными.
Цитирование: Parang, B., Yoffe, L., Khan, R. et al. Propionate metabolism is dysregulated in non-small cell lung cancer patients and EGFR-mutant drug-tolerant persister cells. Sci Rep 16, 14095 (2026). https://doi.org/10.1038/s41598-026-44451-2
Ключевые слова: немелкоклеточный рак легкого, лекарственная устойчивость, метаболизм рака, метилмалоновая кислота, терапия, нацеленная на EGFR