Clear Sky Science · de
Propionatstoffwechsel ist bei Patienten mit nicht-kleinzelligem Lungenkrebs und bei EGFR-mutanten medikamenten-toleranten Persistenzzellen fehlreguliert
Warum das für Menschen mit Lungenkrebs wichtig ist
Gezielte Medikamente haben die Behandlung vieler Menschen mit einer verbreiteten Form von Lungenkrebs revolutioniert, doch Tumoren finden fast immer Wege, zurückzukehren. Diese Studie deckt einen unerwarteten Verursacher dieses Rückfalls auf: einen routinemäßigen Stoffwechselweg, der bestimmte Fette und Nährstoffe verarbeitet. Indem sie ein kleines, im Blut zirkulierendes Molekül mit dem Überleben medikamenten‑toleranter Krebszellen verbindet, weist die Arbeit auf eine neue Möglichkeit hin, verbliebene Erkrankung zu erkennen und potenziell zu neutralisieren.
Ein verstecktes chemisches Signal in Tumoren und Blut
Die Forscher konzentrierten sich auf ein Molekül namens Methylmalonsäure (MMA), das normalerweise in geringen Mengen entsteht, wenn der Körper ungeradkettige Fettsäuren, bestimmte Aminosäuren und Cholesterin abbaut. Wenn der Weg, der diese Abbauprodukte verarbeitet, gestört ist, reichert sich MMA an. Frühere Laborarbeiten zeigten, dass hoher MMA-Spiegel Krebszellen in einen beweglicheren, verletzungsähnlichen Zustand drängen kann, der dazu neigt, Behandlungen zu widerstehen. In dieser Studie untersuchte das Team Tumorproben und das jeweils benachbarte gesunde Lungengewebe von Patienten mit nicht-kleinzelligem Lungenkrebs, der häufigsten Lungenkrebsart. Sie fanden heraus, dass die MMA-Werte in den Tumoren etwa doppelt so hoch waren. Außerdem bestimmten sie MMA im Blut von Patienten mit fortgeschrittener Erkrankung und verglichen die Werte mit Personen, die im Frühstadium geheilt wurden, sowie mit einer großen US‑Bevölkerungsstudie. Selbst nach sorgfältiger Berücksichtigung von Alter, Nierenfunktion und Vitamin‑B12‑Spiegeln — Faktoren, die MMA beeinflussen können — zeigten sich bei Patienten mit Stadium‑4-Lungenkrebs durchgängig höhere MMA-Werte, was darauf hindeutet, dass der Krebs selbst diesen Anstieg verursacht.
Ein wichtiger metabolischer Torwächter schweigt
Um zu verstehen, warum MMA erhöht war, richteten die Wissenschaftler den Blick auf die Proteine, die den Propionat‑Stoffwechsel steuern, den Weg, der diese Abbauprodukte in den Energiezyklus der Zelle einspeist. Beim Durchsuchen umfangreicher Proteomdaten von Tumoren entdeckten sie, dass ein Enzym namens MMAB in Lungentumoren im Vergleich zum angrenzenden normalen Gewebe durchgängig vermindert war. Andere Enzyme desselben Wegs zeigten kein Muster, das den MMA‑Anstieg klar hätte erklären können. Einzelzell-RNA-Sequenzierungsdaten von Dutzenden Patienten mit frühem Lungenadenokarzinom ergaben, dass MMAB normalerweise besonders aktiv in Zellen der Lungenschleimhaut ist, vor allem in bestimmten Zelltypen, die als Ausgangspunkt dieses Krebses gelten. In den Krebszellen hingegen sank die MMAB‑Expression deutlich, was die Vorstellung untermauert, dass das Herunterregeln dieses Torwächter‑Enzyms eine häufige und frühe Veränderung bei der Tumorentstehung darstellt.
Wie veränderter Stoffwechsel medikamenten‑tolerante Zellen unterstützt
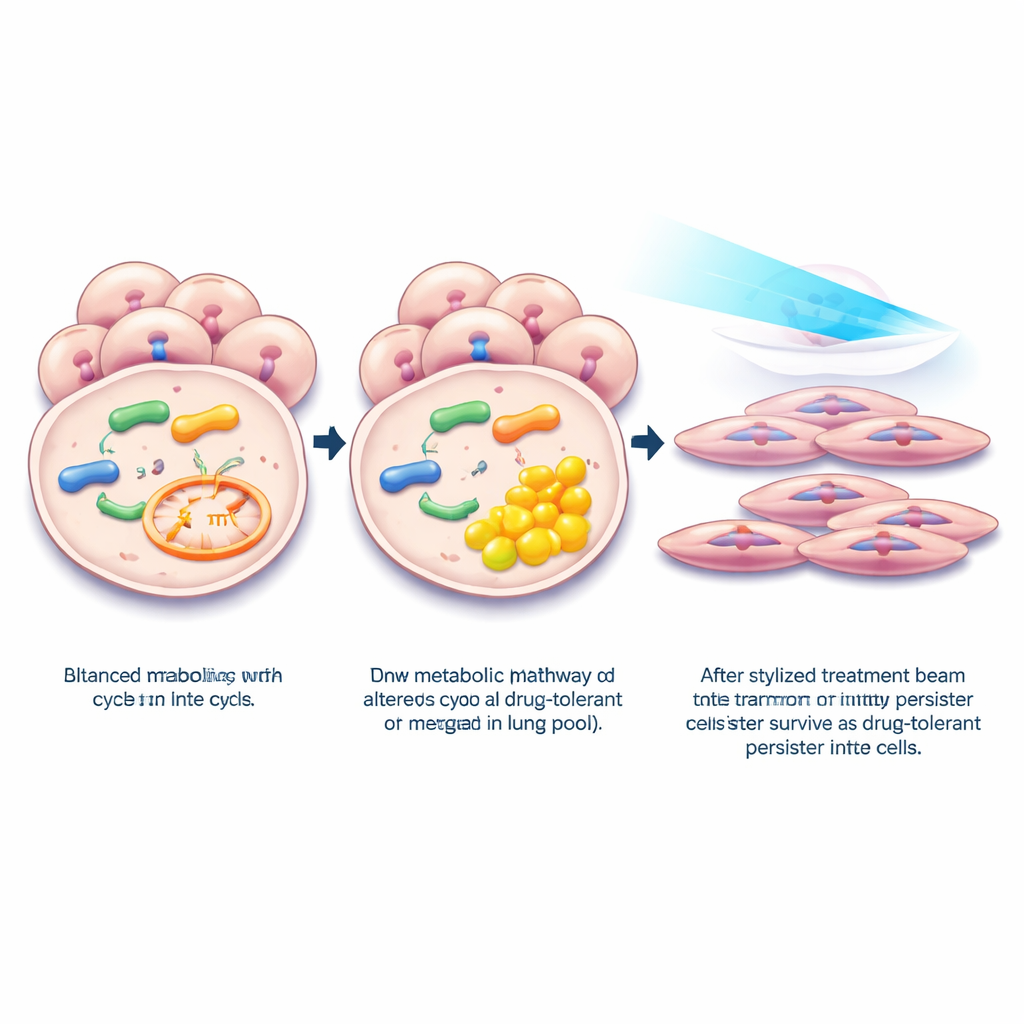
Als Nächstes fragten die Forscher, was geschieht, wenn MMAB in im Labor gezüchteten Lungenkrebzellen gezielt reduziert wird. Durch genetische Absenkung von MMAB beobachteten sie einen deutlichen Anstieg von MMA innerhalb der Zellen. Genaktivitätsprofile zeigten, dass dieser Stoffwechselumschlag Programme aktivierte, die mit Arzneimittelresistenz verbunden sind, einschließlich Signalwegen, die mit Sauerstoffarmut, Entzündungsreaktionen und dem Übergang von einem eng verbundenen epithelialen Zustand zu einem beweglicheren mesenchymalen Zustand einhergehen. Diese Programme sind bekannte Kennzeichen sogenannter medikamenten‑toleranter Persistenzzellen — der kleinen Fraktion von Krebszellen, die sich bei Behandlung mit starken zielgerichteten Medikamenten zurückziehen, die Attacke überdauern und später den Rückfall antreiben.
Persistenzzellen verfolgen und ausschalten
Um den Zusammenhang mit Persistenzzellen direkt zu prüfen, setzten die Forschenden mehrere EGFR‑mutante Lungenkrebszelllinien dem zielgerichteten Wirkstoff Osimertinib in Dosen aus, die die meisten Zellen töten, aber ein langsam teilendes Überbleibsel zurücklassen. In diesen überlebenden Persistenzzellen fielen die MMAB‑Spiegel weiter, während MMA anstieg. Analysen von Einzelzell‑Daten aus Patienten, die mit EGFR‑Inhibitoren behandelt wurden, zeigten ein ähnliches Muster: Zellen aus verbleibender Erkrankung wiesen niedrigere MMAB‑Werte auf als solche aus unbehandelten Tumoren. Wenn die Wissenschaftler die Zellen zwangen, MMAB wieder zu exprimieren, wurden die Zellen besonders unter Langzeitbehandlung wieder anfälliger für Osimertinib und bildeten weniger überlebende Kolonien. Molekulare Tests deuteten darauf hin, dass die Wiederherstellung von MMAB ein wachstums‑ und überlebensförderndes Kommunikationssystem namens TGFβ‑Signalgebung dämpfte, einschließlich nachgeschalteter Proteine, die Zellen dabei helfen, während der Medikamentenexposition dem Zelltod zu entgehen.
Was das für künftige Behandlungen bedeutet
Zusammen fassen diese Befunde eine einfache, aber wirkungsvolle Ereigniskette: Lungentumoren drosseln das Enzym MMAB, MMA reichert sich an, und dieser Stoffwechselwechsel hilft Krebszellen, einen schwer zu tötenden, verletzungsähnlichen Zustand anzunehmen, der ihnen erlaubt, zielgerichtete Therapien zu überdauern. Für Patientinnen und Patienten legt dies nahe, dass ein Bluttest zur Messung von MMA möglicherweise aggressivere oder therapieresistentere Erkrankungen anzeigen könnte. Wichtiger noch: Es eröffnet die Möglichkeit, dass Medikamente oder genetische Strategien, die den Propionat‑Stoffwechsel wiederherstellen — oder die die nachgeschalteten Signale blockieren, die MMA auslöst — Persistenzzellen schwächen und bestehende Lungenkrebsbehandlungen länger und wirksamer machen könnten.
Zitation: Parang, B., Yoffe, L., Khan, R. et al. Propionate metabolism is dysregulated in non-small cell lung cancer patients and EGFR-mutant drug-tolerant persister cells. Sci Rep 16, 14095 (2026). https://doi.org/10.1038/s41598-026-44451-2
Schlüsselwörter: nicht-kleinzelliger Lungenkrebs, Medikamentenresistenz, Krebsstoffwechsel, Methylmalonsäure, EGFR-gerichtete Therapie