Clear Sky Science · fr
Le métabolisme du propionate est déréglé chez les patients atteints de cancer bronchique non à petites cellules et dans les cellules persister résistantes aux médicaments porteuses d’une mutation EGFR
Pourquoi c’est important pour les personnes atteintes de cancer du poumon
Les traitements ciblés ont transformé la prise en charge de nombreux malades souffrant d’une forme fréquente de cancer du poumon, mais les tumeurs trouvent presque toujours des moyens de rebondir. Cette étude met au jour un coupable inattendu dans ces rechutes : une voie métabolique routinière qui traite certains lipides et nutriments. En reliant une petite molécule présente dans le sang à la survie de cellules cancéreuses tolérantes aux médicaments, le travail ouvre la voie à une nouvelle méthode pour détecter et potentiellement neutraliser la maladie résiduelle.
Un signal chimique caché dans les tumeurs et le sang
Les chercheurs se sont concentrés sur une molécule appelée acide méthylmalonique, ou MMA, qui apparaît normalement en faibles quantités lorsque l’organisme dégrade des acides gras à chaîne impaire, certains acides aminés et le cholestérol. Lorsque la voie qui prend en charge ces produits de dégradation défaillit, le MMA s’accumule. Des travaux antérieurs en laboratoire avaient montré qu’un taux élevé de MMA peut pousser les cellules cancéreuses vers un état plus mobile et de type lésionnel, qui tend à résister aux traitements. Dans cette étude, l’équipe a examiné des échantillons de tumeurs et les tissus pulmonaires normaux adjacents provenant de patients atteints d’un cancer bronchique non à petites cellules, le type de cancer du poumon le plus fréquent. Ils ont constaté que les niveaux de MMA étaient à peu près doublés au sein des tumeurs. Ils ont également mesuré le MMA dans le sang de patients atteints de maladie avancée et l’ont comparé à ceux de personnes guéries d’un cancer pulmonaire à un stade précoce et à une large enquête populationnelle américaine. Même après avoir ajusté soigneusement en fonction de l’âge, de la fonction rénale et du taux de vitamine B12 — des facteurs connus pour influencer le MMA —, ils ont observé des niveaux de MMA systématiquement plus élevés chez les personnes atteintes d’un cancer du poumon de stade 4, ce qui suggère que c’est la tumeur elle‑même qui provoque cette élévation.
Un gardien métabolique clé qui se met en sourdine
Pour comprendre pourquoi le MMA était élevé, les scientifiques se sont intéressés aux protéines qui pilotent le métabolisme du propionate, la voie qui alimente finalement ce processus de dégradation dans le cycle énergétique de la cellule. En exploitant de grands jeux de données protéomiques sur le cancer, ils ont découvert qu’une enzyme, nommée MMAB, était systématiquement réduite dans les tumeurs pulmonaires par rapport au tissu normal adjacent. D’autres enzymes de la même voie n’affichaient pas de schéma expliquant clairement l’accumulation de MMA. Des données de séquençage ARN unicellulaire provenant de dizaines de patients atteints d’adénocarcinome pulmonaire précoce ont révélé que MMAB est normalement la plus active dans les cellules de la muqueuse pulmonaire, en particulier dans des types cellulaires précis considérés comme à l’origine de ce cancer. Dans les cellules cancéreuses, cependant, l’expression de MMAB chuta significativement, renforçant l’idée que la diminution de cette enzyme gardienne est un changement fréquent et précoce dans le développement tumoral.
Comment le métabolisme altéré soutient les cellules tolérantes aux médicaments
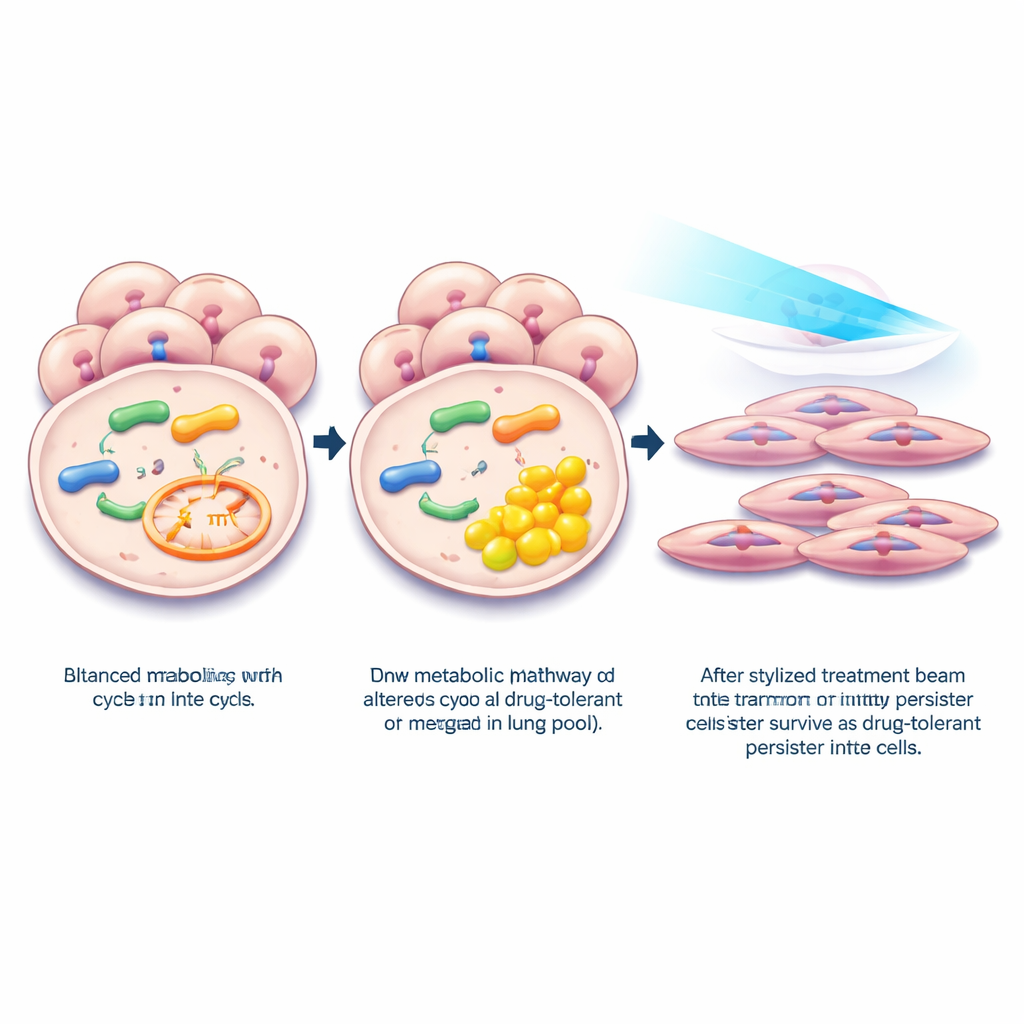
L’équipe a ensuite cherché à savoir ce qui se passe lorsque MMAB est réduit délibérément dans des cellules de cancer du poumon cultivées en laboratoire. En utilisant des outils génétiques pour réduire l’expression de MMAB, ils ont observé une nette augmentation du MMA à l’intérieur des cellules. Le profilage de l’activité génique montra que ce basculement métabolique activait des programmes liés à la résistance aux médicaments, incluant des voies associées à l’hypoxie, au signalement inflammatoire et à la transition d’un état épithélial fortement connecté vers un état mésenchymateux plus mobile. Ces mêmes programmes sont des caractéristiques bien connues des cellules dites persister tolérantes aux médicaments — la petite fraction de cellules tumorales qui se mettent à l’abri lorsqu’elles sont exposées à des traitements ciblés puissants, survivent à l’assaut et servent ensuite de germe aux rechutes.
Suivre et neutraliser les cellules persister
Pour examiner directement le lien avec les cellules persister, les chercheurs ont exposé plusieurs lignées de cellules de cancer du poumon porteuses d’une mutation EGFR au médicament ciblé osimertinib à des doses qui tuent la plupart des cellules mais laissent un résidu à cycle lent. Dans ces cellules persister survivantes, les niveaux de MMAB ont encore diminué tandis que le MMA augmentait. L’analyse de données unicellulaires de patients traités par inhibiteurs d’EGFR montra un schéma similaire : les cellules issues de la maladie résiduelle présentaient moins de MMAB que celles provenant de tumeurs non traitées. Lorsque les scientifiques ont forcé la ré‑expression de MMAB, les cellules sont devenues plus vulnérables à l’osimertinib, en particulier lors d’un traitement prolongé, et étaient moins capables de former des colonies survivantes. Des tests moléculaires ont indiqué que la restauration de MMAB atténuait un système de communication favorisant la croissance et la survie connu sous le nom de signalisation TGFβ, incluant des protéines en aval qui aident les cellules à éviter la mort lors de l’exposition au médicament.
Ce que cela signifie pour les traitements futurs
Ensemble, ces résultats décrivent une chaîne d’événements simple mais puissante : les tumeurs pulmonaires abaissent l’enzyme MMAB, le MMA s’accumule et ce basculement métabolique aide les cellules cancéreuses à adopter un état difficile à éliminer, de type lésionnel, qui leur permet de supporter une thérapie ciblée. Pour les patients, cela suggère qu’un test sanguin mesurant le MMA pourrait potentiellement signaler une maladie plus agressive ou résistante au traitement. Plus important encore, cela soulève la possibilité que des médicaments ou des stratégies génétiques visant à restaurer un métabolisme du propionate normal — ou à bloquer les signaux en aval déclenchés par le MMA — puissent affaiblir les cellules persister et prolonger ou renforcer l’efficacité des traitements actuels du cancer du poumon.
Citation: Parang, B., Yoffe, L., Khan, R. et al. Propionate metabolism is dysregulated in non-small cell lung cancer patients and EGFR-mutant drug-tolerant persister cells. Sci Rep 16, 14095 (2026). https://doi.org/10.1038/s41598-026-44451-2
Mots-clés: cancer bronchique non à petites cellules, résistance aux médicaments, métabolisme du cancer, acide méthylmalonique, thérapie ciblée anti‑EGFR