Clear Sky Science · pl
Metabolizm propionianu jest zaburzony u pacjentów z niedrobnokomórkowym rakiem płuca oraz w komórkach wytrwałych tolerujących leki z mutacją EGFR
Dlaczego to ma znaczenie dla osób z rakiem płuca
Leki ukierunkowane zrewolucjonizowały leczenie wielu osób z powszechną postacią raka płuca, jednak guzy niemal zawsze znajdują sposoby, by odrodzić się po terapii. Badanie to ujawnia nieoczekiwanego winowajcę nawrotów: rutynową ścieżkę metaboliczną przetwarzającą pewne tłuszcze i składniki odżywcze. Łącząc niewielką krążącą we krwi cząsteczkę z przeżyciem komórek nowotworowych tolerujących lek, praca ta wskazuje nowy sposób wykrywania i potencjalnego unieszkodliwiania utrzymującej się choroby.
Ukryty sygnał chemiczny w guzach i krwi
Naukowcy skoncentrowali się na cząsteczce zwanej kwasem metylomalonowym (MMA), która zwykle pojawia się w niewielkich ilościach, gdy organizm rozkłada kwasy tłuszczowe o nieparzystych łańcuchach, niektóre aminokwasy i cholesterol. Kiedy ścieżka zajmująca się tymi produktami rozpadu zawodzi, MMA gromadzi się. Wcześniejsze prace laboratoryjne wykazały, że wysoki poziom MMA może skłaniać komórki nowotworowe do bardziej ruchomego, przypominającego stan uszkodzeniowy fenotypu, który ma tendencję do oporności na leczenie. W tym badaniu zespół przeanalizował próbki guzów i sąsiadującą zdrową tkankę płucną od pacjentów z niedrobnokomórkowym rakiem płuca, najczęstszym typem raka płuca. Stwierdzili, że poziomy MMA były w guzach mniej więcej dwukrotnie wyższe. Zmierzyli też MMA we krwi pacjentów z chorobą zaawansowaną i porównali je z osobami wyleczonymi z wczesnego stadium raka płuca oraz z dużym amerykańskim badaniem populacyjnym. Nawet po starannym uwzględnieniu wieku, funkcji nerek i poziomu witaminy B12 — czynników znanych z wpływu na MMA — obserwowali konsekwentnie wyższe stężenia MMA u osób ze stadium 4 raka płuca, co sugeruje, że to sam nowotwór napędza ten wzrost.
Kluczowy strażnik metaboliczny przestaje działać
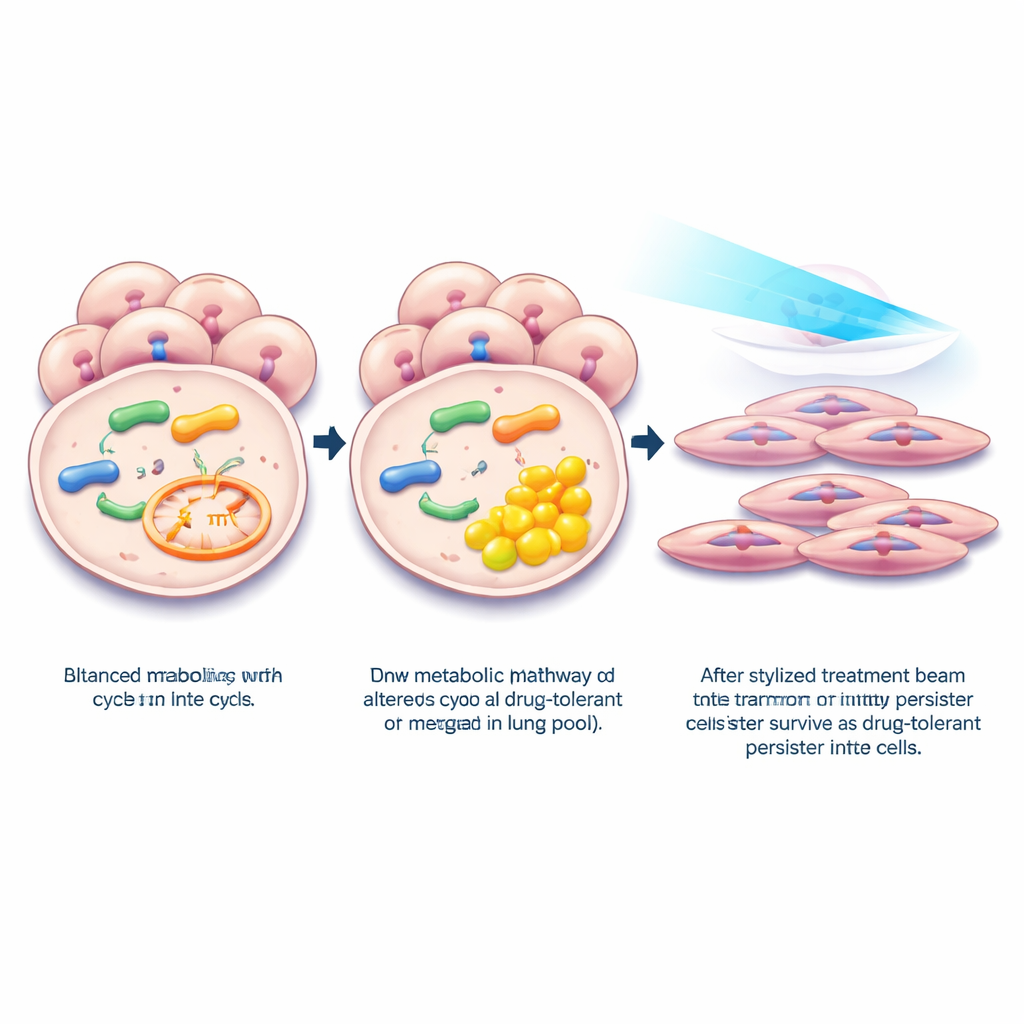
Aby zrozumieć, dlaczego MMA było podwyższone, naukowcy zwrócili uwagę na białka prowadzące metabolizm propionianu — ścieżkę, która końcowo wprowadza te produkty rozpadu do cyklu energetycznego komórki. Analizując duże zbiory danych proteomicznych z nowotworów, odkryli, że jeden enzym, nazywany MMAB, był konsekwentnie obniżony w guzach płuca w porównaniu z sąsiednią tkanką normalną. Inne enzymy z tej samej ścieżki nie wykazywały wzorca, który jednoznacznie wyjaśniałby nagromadzenie MMA. Dane sekwencjonowania RNA pojedynczych komórek od dziesiątek pacjentów z wczesnym gruczolakorakiem płuca ujawniły, że MMAB jest normalnie najbardziej aktywny w komórkach wyściełających płuco, szczególnie w określonych typach komórek uważanych za dające początek temu nowotworowi. W komórkach nowotworowych ekspresja MMAB jednak znacząco spadała, co wzmacnia hipotezę, że wyciszenie tego enzymu-strażnika jest częstą i wczesną zmianą w rozwoju guza.
Jak zmieniony metabolizm wspiera komórki tolerujące leki
Zespół zapytał następnie, co się dzieje, gdy MMAB jest celowo zredukowany w komórkach raka płuca hodowanych w laboratorium. Przy użyciu narzędzi genetycznych do zmniejszenia ekspresji MMAB zaobserwowali wyraźny wzrost MMA wewnątrz komórek. Profilowanie aktywności genów wykazało, że ta zmiana metaboliczna włącza programy związane z opornością na leki, w tym szlaki powiązane z niskim natlenowieniem, sygnalizacją zapalną i przejściem z ściśle połączonego stanu nabłonkowego do bardziej ruchliwego stanu mezenchymalnego. Te same programy są znanymi cechami tzw. komórek wytrwałych tolerujących leki — niewielkiej frakcji komórek nowotworowych, które ukrywają się po ekspozycji na silne leki ukierunkowane, przetrwają uderzenie i później dają początek nawrotowi.
Śledzenie i unieszkodliwianie komórek wytrwałych
Aby bezpośrednio zbadać związek z komórkami wytrwałymi, badacze wystawili kilka linii komórek raka płuca z mutacją EGFR na lek ukierunkowany osimertynib w dawkach, które zabijają większość komórek, ale pozostawiają wolno cyklujące pozostałości. W tych przetrwałych komórkach poziomy MMAB jeszcze bardziej spadły, a MMA wzrosło. Analizy danych pojedynczych komórek od pacjentów leczonych inhibitorami EGFR wykazały podobny wzorzec: komórki po chorobie resztkowej miały niższe MMAB niż komórki z guzów nieleczonych. Gdy naukowcy wymusili ponowną ekspresję MMAB w komórkach, stały się one bardziej wrażliwe na osimertynib, szczególnie przy długotrwałym leczeniu, i miały mniejszą zdolność do tworzenia kolonii przetrwałych. Testy molekularne wskazały, że przywrócenie MMAB stłumiło system komunikacji sprzyjający wzrostowi i przeżyciu znany jako sygnalizacja TGFβ, w tym białka efektorowe, które pomagają komórkom unikać śmierci podczas ekspozycji na lek.
Co to oznacza dla przyszłego leczenia
Razem te ustalenia układają prosty, lecz przekonujący ciąg zdarzeń: guzy płuca wyciszają enzym MMAB, MMA się kumuluje, a ta zmiana metaboliczna pomaga komórkom nowotworowym przyjąć trudny do zabicia, przypominający uraz stan, który pozwala im przetrwać terapię ukierunkowaną. Dla pacjentów sugeruje to, że test krwi mierzący MMA mógłby potencjalnie sygnalizować bardziej agresywną lub oporną na leczenie chorobę. Co ważniejsze, otwiera możliwość, że leki lub strategie genetyczne przywracające prawidłowy metabolizm propionianu — albo blokujące sygnały wywoływane przez MMA — mogłyby osłabić komórki wytrwałe i sprawić, że obecne terapie raka płuca działałyby dłużej i skuteczniej.
Cytowanie: Parang, B., Yoffe, L., Khan, R. et al. Propionate metabolism is dysregulated in non-small cell lung cancer patients and EGFR-mutant drug-tolerant persister cells. Sci Rep 16, 14095 (2026). https://doi.org/10.1038/s41598-026-44451-2
Słowa kluczowe: niedrobnokomórkowy rak płuca, oporność na leki, metabolizm nowotworów, kwas metylomalonowy, terapia ukierunkowana na EGFR