Clear Sky Science · pt
Altas taxas de colonização gastrointestinal por enterobactérias produtoras de β-lactamase de espectro estendido e fatores associados entre crianças hospitalizadas e não hospitalizadas no Quênia
Por que germes minúsculos no abdome das crianças importam
Em todo o mundo, os médicos estão ficando sem medicamentos que possam curar infecções de forma confiável. Uma razão é que algumas bactérias intestinais em pessoas com aparência saudável aprendem silenciosamente a resistir até a antibióticos potentes. Este estudo, realizado em um movimentado hospital público em Thika, Quênia, investigou crianças menores de cinco anos para avaliar com que frequência elas carregam essas bactérias de difícil tratamento em seus intestinos e quais fatores do dia a dia — como idade ou a forma de aquisição de medicamentos — podem estar alimentando esse problema oculto.
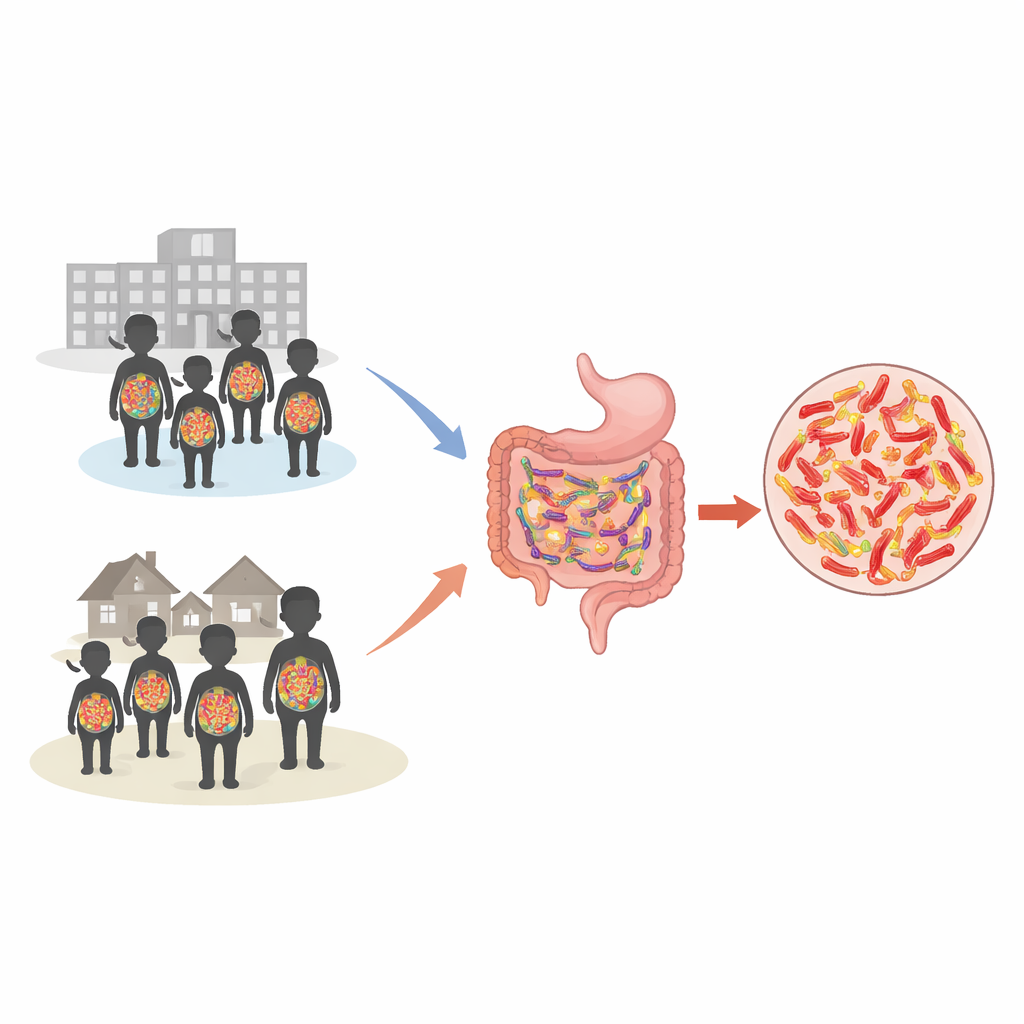
Verificando os passageiros ocultos
Os pesquisadores concentraram-se em uma família de bactérias intestinais chamada Enterobacterales, que normalmente vivem de forma inofensiva no intestino humano, mas podem causar infecções graves quando se espalham para o sangue, pulmões ou trato urinário. Algumas dessas bactérias produzem enzimas especiais que destroem antibióticos amplamente usados, permitindo que sobrevivam ao tratamento. De fevereiro a junho de 2023, a equipe recrutou 540 crianças, metade atendidas no ambulatório e metade internadas no hospital por pelo menos dois dias. Os pais responderam a perguntas sobre a saúde da criança, uso de medicamentos e fontes de água, e cada criança forneceu uma amostra de fezes ou um swab retal. Essas amostras foram cultivadas e analisadas com equipamentos laboratoriais modernos para identificar quais bactérias estavam presentes e quão resistentes eram a diferentes antibióticos.
Quão comuns eram as bactérias resistentes?
Os achados foram impressionantes: mais de uma em cada três crianças carregava essas bactérias resistentes no intestino. A taxa geral de colonização foi de 35,4%, e foi na verdade maior entre as crianças vindas de casa ao ambulatório (40,4%) do que entre as já hospitalizadas (30,4%). O culpado mais frequente, de longe, foi Escherichia coli, um habitante comum do intestino que pode se tornar perigoso quando carrega traços de resistência. Muitas das cepas resistentes não estavam protegidas apenas contra uma família de drogas; frequentemente resistiam a várias classes importantes de antibióticos ao mesmo tempo, incluindo medicamentos de uso comum, como aminoglicosídeos, quinolonas e sulfonamidas. Apenas alguns medicamentos, notadamente piperacilina/tazobactam e colistina, ainda eram eficazes contra a maioria dessas bactérias.
A ascensão da resistência de último recurso
Ainda mais preocupante foi que quase metade das cepas resistentes já não era bloqueada de forma confiável por carbapenêmicos, antibióticos frequentemente considerados como último recurso para infecções graves. Algumas dessas cepas resistentes a carbapenêmicos também produziam enzimas especiais chamadas carbapenemases, que tornam as bactérias extremamente difíceis de tratar. Esses organismos altamente resistentes foram encontrados em números semelhantes tanto em crianças hospitalizadas quanto não hospitalizadas, ressaltando que o problema não se limita ao ambiente hospitalar. Novamente, a E. coli predominou entre essas bactérias mais ameaçadoras, indicando que um habitante comum do intestino está se tornando um potente transmissor de genes de resistência em crianças muito pequenas.
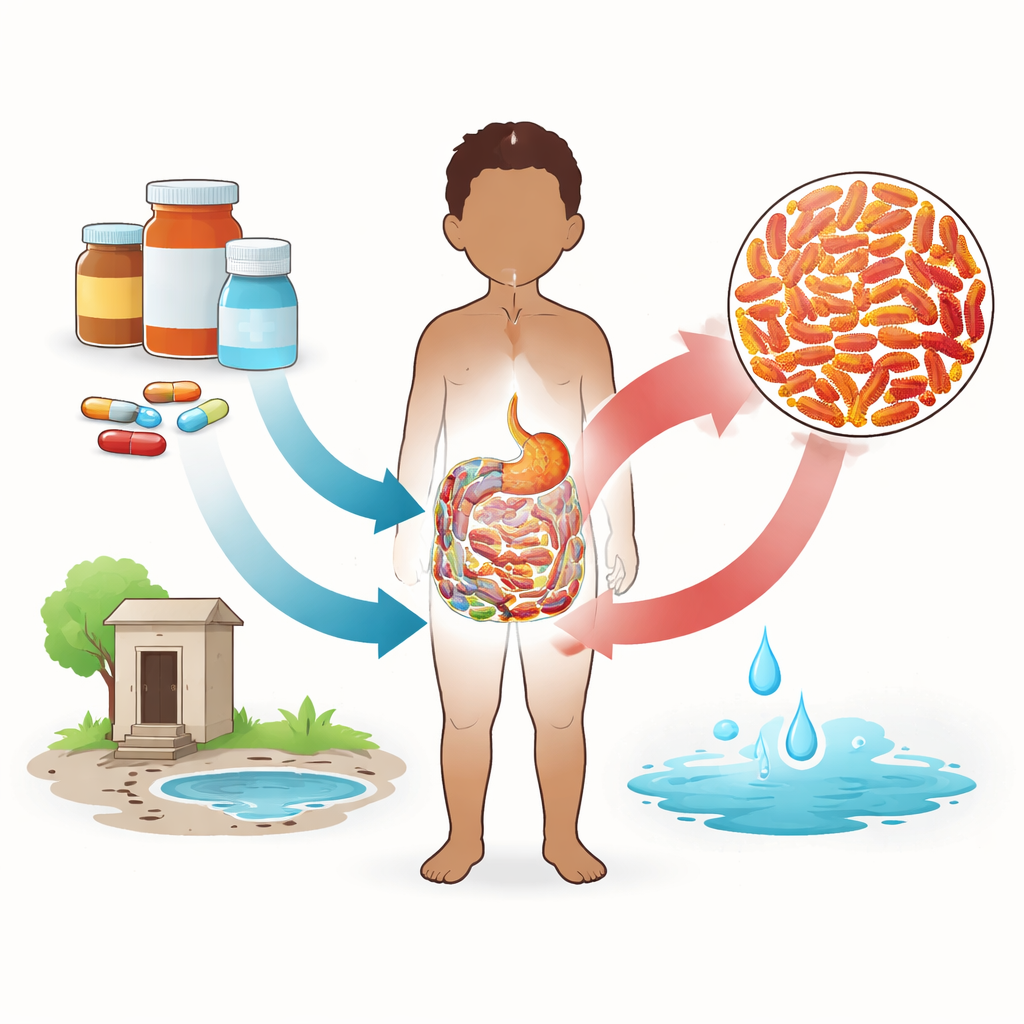
Quem estava mais em risco?
A equipe analisou de perto quais crianças tinham maior probabilidade de abrigar bactérias resistentes. A idade destacou-se: crianças menores de dois anos tiveram chances significativamente maiores de portar essas cepas do que crianças mais velhas. Isso pode refletir comportamentos como a frequência de levar as mãos à boca e maior exposição a superfícies contaminadas. Outro fator-chave foi a forma de obtenção dos antibióticos. Entre os pacientes ambulatoriais, crianças cujos responsáveis compraram antibióticos em drogarias sem receita médica tinham muito mais probabilidade de carregar bactérias resistentes. Em contraste, quando os medicamentos eram obtidos em farmácias mediante receita adequada, a probabilidade de colonização caiu acentuadamente. Outros fatores, como o tipo de água potável, não mostraram um efeito independente forte neste estudo.
O que isso significa para famílias e comunidades
Para os pais, esses resultados destacam que a resistência pode estar se desenvolvendo silenciosamente nas crianças muito antes de qualquer infecção grave se manifestar. O estudo mostra que crianças muito pequenas no Quênia já carregam altos níveis de bactérias que resistem a múltiplos medicamentos, inclusive aqueles usados como última linha de defesa. Aponta também para medidas práticas: melhorar a higiene em lares, creches e hospitais e conter o uso de antibióticos sem orientação médica. Protegendo as crianças de ambientes contaminados e garantindo que medicamentos potentes sejam usados com cuidado e apenas quando realmente necessários, as comunidades podem desacelerar a disseminação dessas perigosas bactérias intestinais e ajudar a preservar a eficácia de tratamentos que salvam vidas para as infecções que realmente os exigem.
Citação: Githii, S., Ndungu, C., Maingi, J.M. et al. High gastrointestinal carriage rates of extended-spectrum-β-lactamase-producing enterobacterales and associated factors among hospitalized and nonhospitalized children in Kenya. Sci Rep 16, 12972 (2026). https://doi.org/10.1038/s41598-026-43265-6
Palavras-chave: resistência antimicrobiana, bactérias intestinais resistentes a medicamentos, crianças no Quênia, infecções hospitalares e comunitárias, uso inadequado de antibióticos