Clear Sky Science · de
Hohe Darmbesiedlungsraten mit erweiterten Spektrum‑β‑Lactamase-produzierenden Enterobacterales und damit verbundene Faktoren bei hospitalisierten und nicht hospitalisierten Kindern in Kenia
Warum winzige Keime im Bauch von Kindern wichtig sind
Weltweit gehen Ärzten die wirksamen Medikamente aus, mit denen sich Infektionen zuverlässig behandeln lassen. Ein Grund ist, dass einige Darmbakterien bei vermeintlich gesunden Menschen stillschweigend lernen, selbst gegen starke Antibiotika resistent zu werden. In dieser Studie eines viel frequentierten öffentlichen Krankenhauses in Thika, Kenia, untersuchten Forscher Kinder unter fünf Jahren, wie häufig sie solche schwer behandelbaren Bakterien im Darm tragen und welche alltäglichen Faktoren – etwa Alter oder wie Medikamente beschafft werden – dieses versteckte Problem fördern könnten.
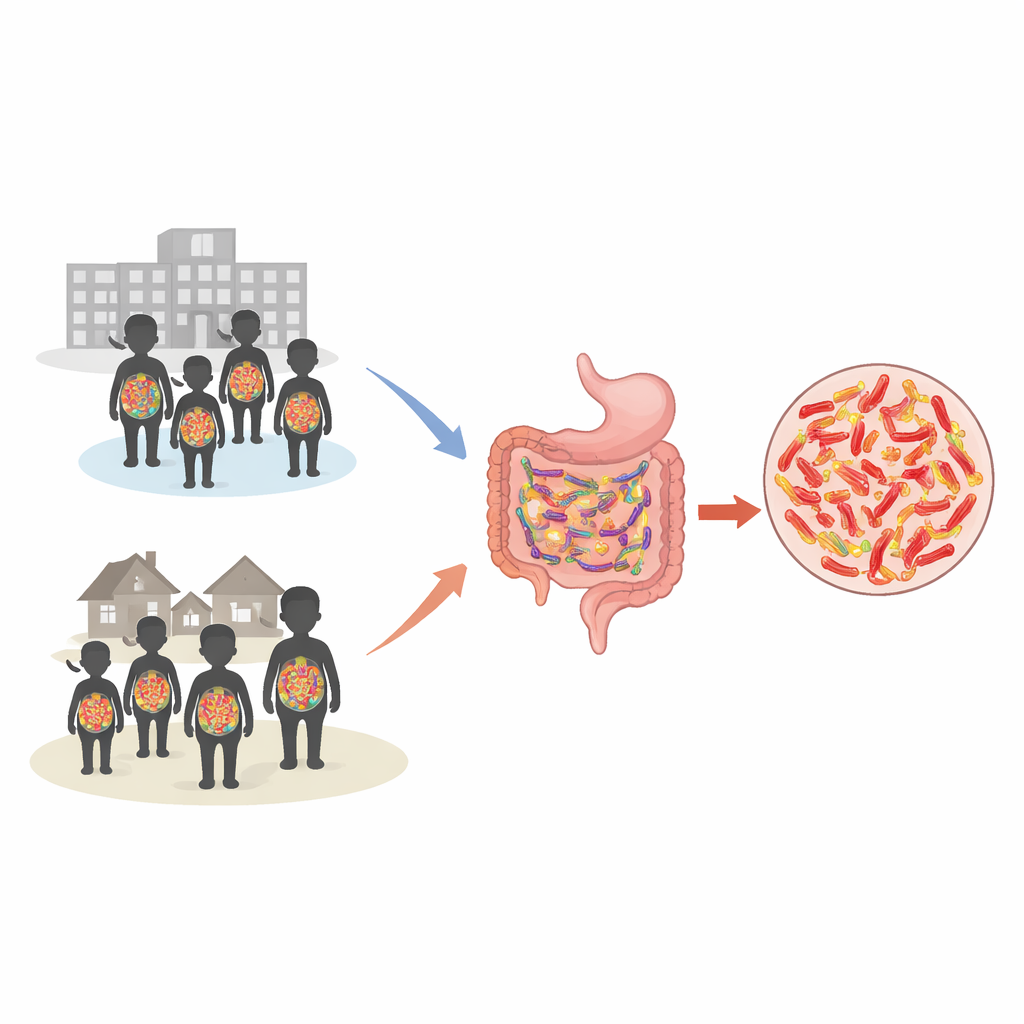
Die versteckten Mitreisenden untersuchen
Die Forscher konzentrierten sich auf eine Familie von Darmbakterien, die Enterobacterales genannt wird. Diese leben normalerweise harmlos im menschlichen Darm, können aber schwere Infektionen verursachen, wenn sie ins Blut, in die Lunge oder die Harnwege gelangen. Einige dieser Bakterien produzieren spezielle Enzyme, die weit verbreitete Antibiotika zerstören und ihnen so das Überleben ermöglichen. Von Februar bis Juni 2023 rekrutierte das Team 540 Kinder, je zur Hälfte ambulant vorstellige und mindestens zwei Tage hospitalisierte Kinder. Eltern beantworteten Fragen zur Gesundheit des Kindes, zum Medikamentengebrauch und zu Wasserquellen; jedes Kind lieferte eine Stuhlprobe oder einen rektalen Abstrich. Diese Proben wurden kultiviert und mit modernen Laborgeräten analysiert, um zu identifizieren, welche Bakterien vorhanden waren und gegen welche Antibiotika sie resistent sind.
Wie häufig waren die hartnäckigen Bakterien?
Die Ergebnisse waren eindrücklich: Mehr als eines von drei Kindern trug diese resistenten Bakterien im Darm. Die Gesamtbesiedlungsrate lag bei 35,4 Prozent; sie war sogar höher bei Kindern, die aus der Gemeinde zur Ambulanz kamen (40,4 Prozent), als bei jenen, die bereits im Krankenhaus waren (30,4 Prozent). Bei weitem am häufigsten war Escherichia coli, ein häufiger Darmbewohner, der gefährlich werden kann, wenn er Resistenzmerkmale trägt. Viele der resistenten Stämme waren nicht nur gegen eine Wirkstoffgruppe geschützt, sondern überstanden gleichzeitig mehrere wichtige Antibiotikaklassen, darunter üblicherweise eingesetzte Medikamente wie Aminoglykoside, Chinolone und Sulfonamide. Nur wenige Wirkstoffe, namentlich Piperacillin/Tazobactam und Colistin, wirkten noch gegen die meisten dieser Bakterien.
Der Anstieg von Resistenzen gegen Reservemittel
Noch beunruhigender war, dass fast die Hälfte der resistenten Stämme durch Carbapeneme nicht mehr zuverlässig gehemmt wurde – Antibiotika, die oft als letztes Mittel bei schweren Infektionen gelten. Einige dieser carbapenemresistenten Stämme produzierten zudem spezielle Enzyme, sogenannte Carbapenemasen, die die Behandlung extrem erschweren. Diese hochresistenten Erreger wurden sowohl bei hospitalisierten als auch bei nicht hospitalisierten Kindern in ähnlicher Zahl nachgewiesen, was unterstreicht, dass das Problem nicht auf die Krankenstation beschränkt ist. Auch hier dominierte E. coli unter diesen besonders bedrohlichen Bakterien und signalisiert, dass ein gewöhnlicher Darmbewohner in sehr jungen Kindern zu einem starken Träger von Resistenzgenen wird.
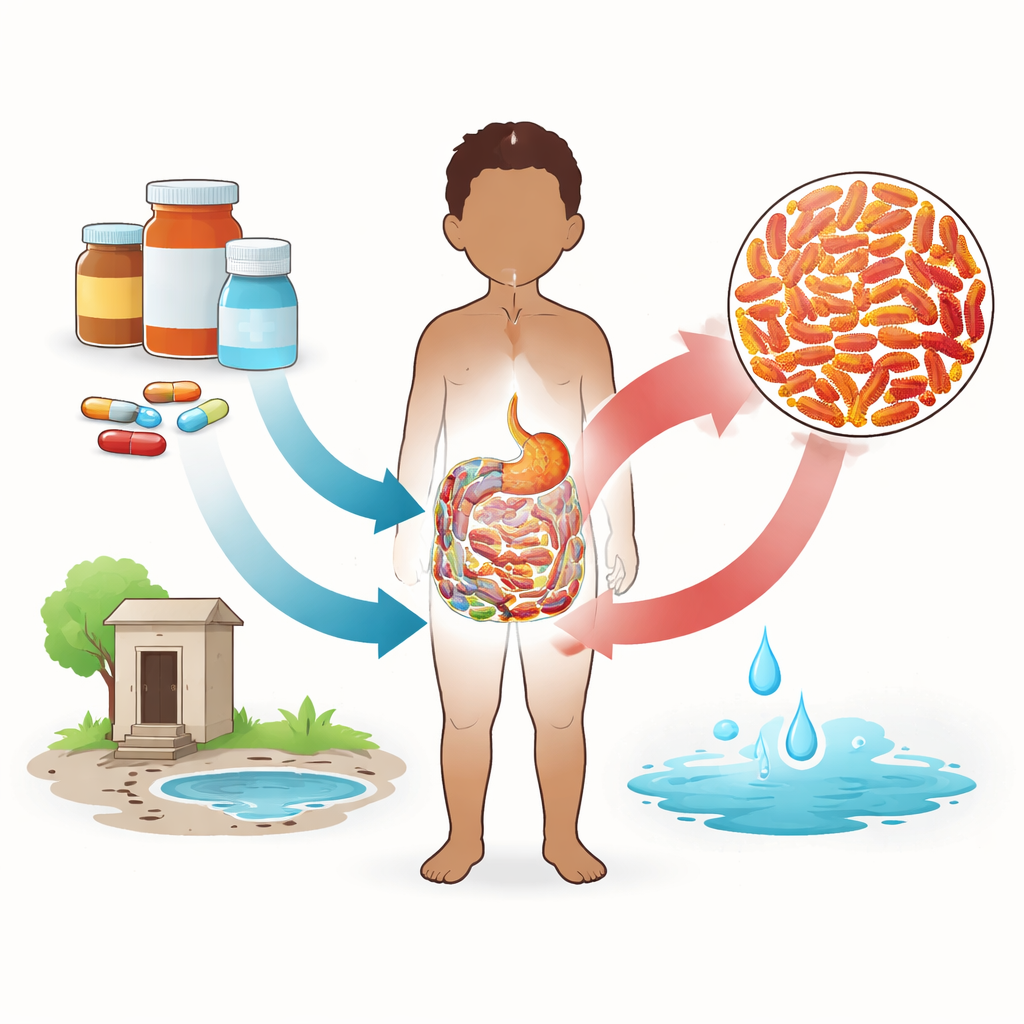
Wer war am stärksten gefährdet?
Das Team untersuchte genau, welche Kinder eher resistente Bakterien beherbergten. Auffällig war das Alter: Kinder unter zwei Jahren hatten deutlich höhere Chancen, solche Stämme zu tragen, verglichen mit älteren Kindern. Das kann Verhaltensweisen widerspiegeln wie häufiges Hand‑zum‑Mund‑Verhalten und höhere Exposition gegenüber kontaminierten Oberflächen. Ein weiterer wichtiger Faktor war, wie Antibiotika beschafft wurden. Bei Ambulanzpatienten hatten Kinder, deren Betreuer Antibiotika in Einzelhandelsapotheken ohne ärztliches Rezept kauften, ein deutlich höheres Risiko, resistente Bakterien zu tragen. Im Gegensatz dazu sank die Trägerwahrscheinlichkeit deutlich, wenn Medikamente mit einem ordnungsgemäßen Rezept in Apotheken bezogen wurden. Andere Faktoren wie die Art des Trinkwassers zeigten in dieser Studie keinen starken unabhängigen Effekt.
Was das für Familien und Gemeinschaften bedeutet
Für Eltern verdeutlichen diese Ergebnisse, dass sich Resistenzen still und leise in Kindern aufbauen können, lange bevor eine schwere Infektion auftritt. Die Studie zeigt, dass sehr junge Kinder in Kenia bereits hohe Anteile von Bakterien tragen, die mehrere Wirkstoffe abwehren können, einschließlich solcher, die als letzte Verteidigungslinie gelten. Sie weist auch auf praktische Maßnahmen hin: Die Hygiene in Haushalten, Betreuungseinrichtungen und Krankenhäusern zu verbessern und den rezeptfreien Antibiotikagebrauch ohne ärztliche Beratung einzudämmen. Indem Kinder vor kontaminierten Umgebungen geschützt werden und starke Medikamente sorgfältig und nur bei wirklichem Bedarf eingesetzt werden, können Gemeinschaften die Ausbreitung dieser gefährlichen Darmbakterien verlangsamen und dazu beitragen, lebensrettende Behandlungen für die Fälle zu erhalten, die sie wirklich benötigen.
Zitation: Githii, S., Ndungu, C., Maingi, J.M. et al. High gastrointestinal carriage rates of extended-spectrum-β-lactamase-producing enterobacterales and associated factors among hospitalized and nonhospitalized children in Kenya. Sci Rep 16, 12972 (2026). https://doi.org/10.1038/s41598-026-43265-6
Schlüsselwörter: antimikrobielle Resistenzen, medikamentenresistente Darmbakterien, Kinder in Kenia, Infektionen in Klinik und Gemeinschaft, Fehlgebrauch von Antibiotika