Clear Sky Science · pl
Wysokie wskaźniki nosicielstwa enterobakterii produkujących rozszerzony spektrum β-laktamaz w przewodzie pokarmowym oraz czynniki z tym związane wśród hospitalizowanych i niehospitalizowanych dzieci w Kenii
Dlaczego drobne zarazki w dziecięcych brzuszkach mają znaczenie
Na całym świecie lekarzom kończą się leki, które można by z pewnością zastosować do wyleczenia zakażeń. Jednym z powodów jest to, że niektóre bakterie jelitowe u pozornie zdrowych osób potajemnie uczą się oporności nawet na silne antybiotyki. Badanie przeprowadzone w zatłoczonym szpitalu publicznym w Thika w Kenii objęło dzieci poniżej piątego roku życia, aby sprawdzić, jak często noszą one w jelitach takie trudne w leczeniu bakterie oraz jakie codzienne czynniki — np. wiek czy sposób nabywania leków — mogą napędzać ten ukryty problem.
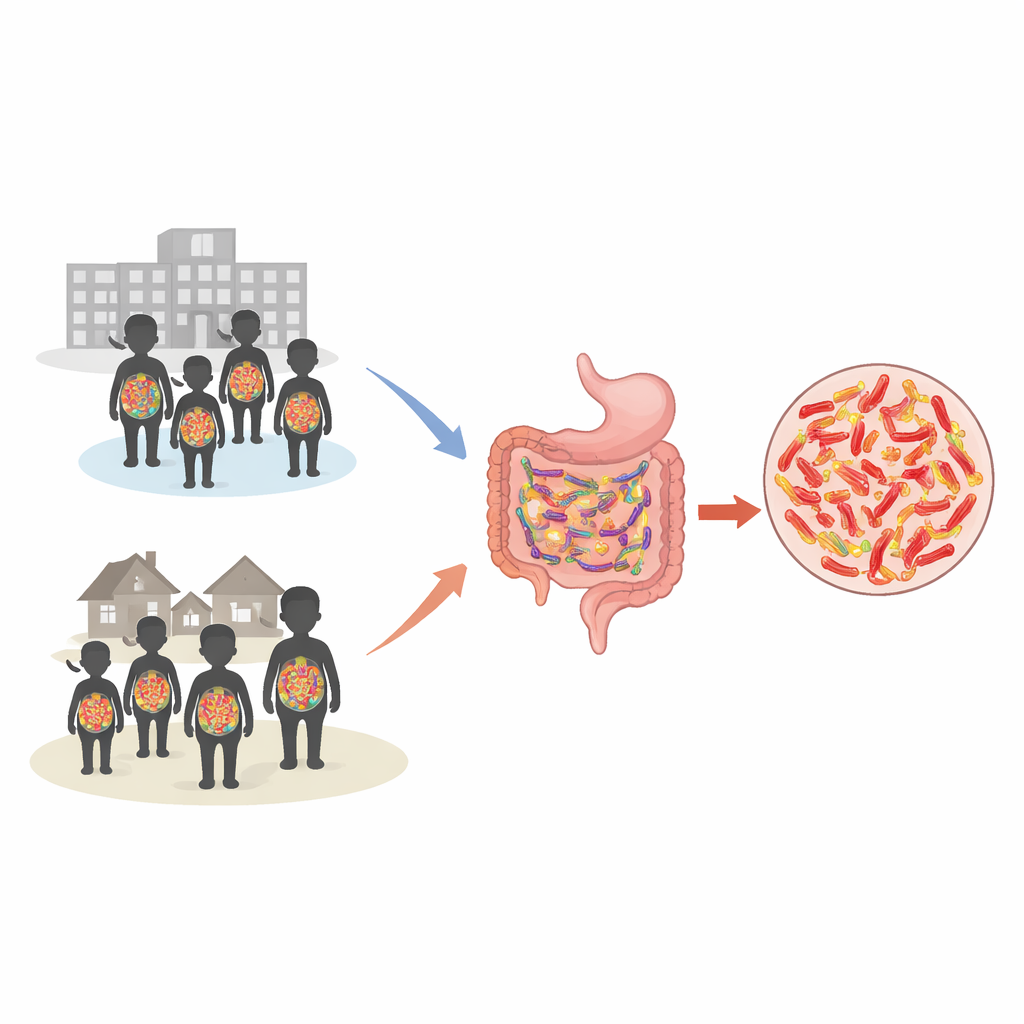
Sprawdzanie ukrytych pasażerów
Naukowcy skupili się na rodzinie bakterii jelitowych zwanych Enterobacterales, które zwykle żyją nieszkodliwie w ludzkich jelitach, ale mogą wywołać poważne zakażenia, gdy przedostaną się do krwi, płuc lub dróg moczowych. Niektóre z tych bakterii wytwarzają specjalne enzymy rozkładające powszechnie stosowane antybiotyki, co pozwala im przetrwać terapię. Od lutego do czerwca 2023 roku zespół zrekrutował 540 dzieci — połowę zgłaszającą się do poradni ambulatoryjnej i połowę hospitalizowaną przez co najmniej dwa dni. Rodzice odpowiadali na pytania dotyczące zdrowia dziecka, stosowania leków i źródeł wody, a każde dziecko dostarczyło próbkę stolca lub wymazu z odbytu. Próbki te były hodowane i analizowane przy użyciu współczesnych urządzeń laboratoryjnych, aby zidentyfikować obecne bakterie oraz ich oporność na różne antybiotyki.
Jak powszechne były te odporne bakterie?
Wyniki były uderzające: ponad jedna na trzy dzieci nosiła te oporne bakterie w jelitach. Ogólny wskaźnik nosicielstwa wyniósł 35,4 procent, a okazało się, że był on wyższy u dzieci przychodzących z domu do poradni (40,4 procent) niż u tych już hospitalizowanych (30,4 procent). Najczęstszym winowajcą była zdecydowanie Escherichia coli — pospolity rezydent jelitowy, który może stać się niebezpieczny, gdy nabywa cechy oporności. Wiele z opornych szczepów nie było chronionych tylko przed jedną rodziną leków; często wykazywały odporność jednocześnie na kilka ważnych klas antybiotyków, w tym powszechnie stosowane aminoglikozydy, chinolony i sulfonamidy. Tylko kilka leków, w szczególności piperacylina/tazobaktam i kolistyna, nadal działało wobec większości tych bakterii.
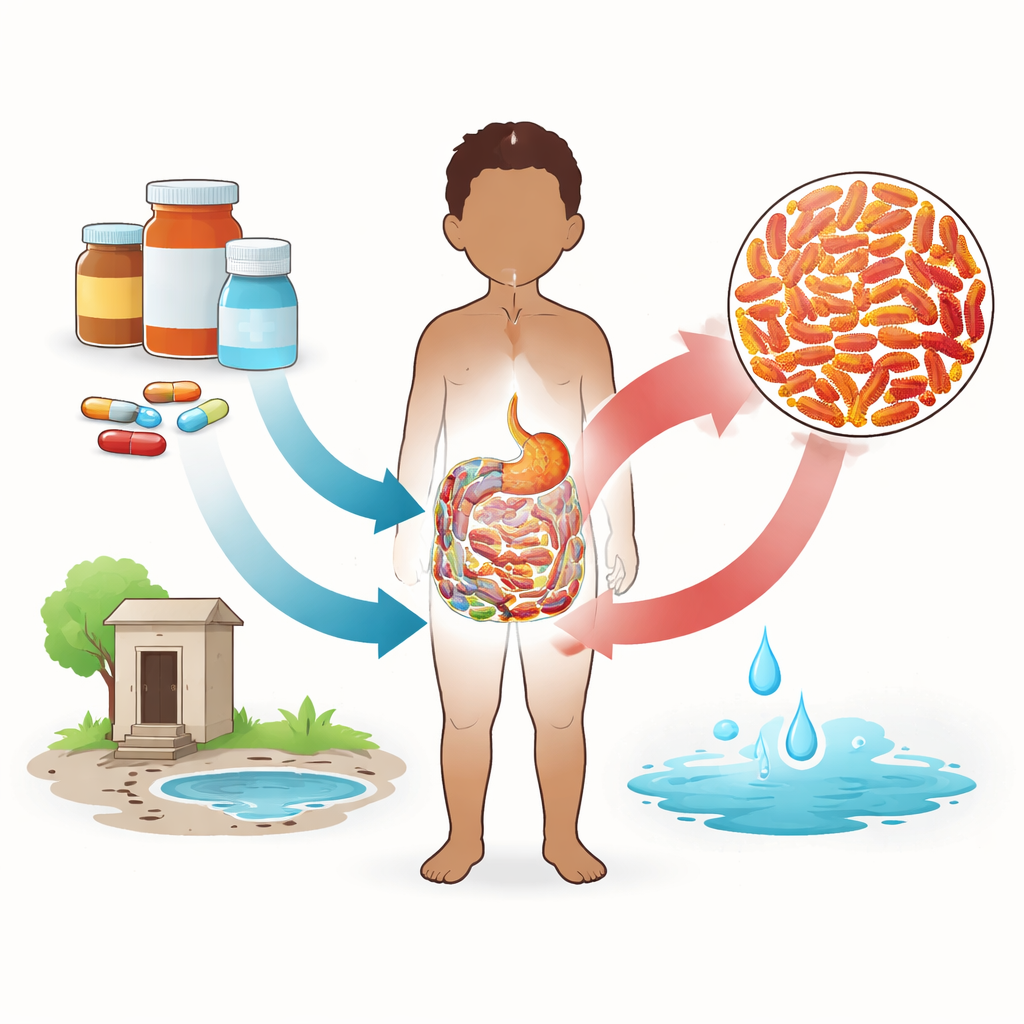
Wzrost oporności na leki ostatniej szansy
Co jeszcze bardziej niepokojące, niemal połowa opornych szczepów nie była już niezawodnie zatrzymywana przez karbapenemy — antybiotyki często uważane za lek ostatniej szansy przy ciężkich zakażeniach. Niektóre z tych szczepów opornych na karbapenemy wytwarzały też specjalne enzymy zwane karbapenemazami, co sprawia, że leczenie staje się wyjątkowo trudne. Te wysoce oporne organizmy wykryto zarówno u hospitalizowanych, jak i niehospitalizowanych dzieci w podobnych liczbach, co podkreśla, że problem nie ogranicza się do sal szpitalnych. Ponownie, E. coli dominowała wśród tych najbardziej groźnych bakterii, sygnalizując, że zwykły rezydent jelitowy staje się silnym nosicielem genów oporności u bardzo małych dzieci.
Kto był najbardziej narażony?
Zespół dokładnie przeanalizował, które dzieci częściej nosiły oporne bakterie. Wyróżniał się wiek: dzieci młodsze niż dwa lata miały istotnie wyższe szanse nosicielstwa tych szczepów niż starsze dzieci. Może to odzwierciedlać zachowania takie jak częste wkładanie rąk do ust i większą ekspozycję na zanieczyszczone powierzchnie. Kolejnym kluczowym czynnikiem był sposób pozyskiwania antybiotyków. Wśród pacjentów ambulatoryjnych dzieci, których opiekunowie kupowali antybiotyki w sklepach detalicznych bez recepty lekarza, miały znacznie wyższe prawdopodobieństwo nosicielstwa opornych bakterii. Natomiast gdy leki były wydawane w aptekach na właściwą receptę, prawdopodobieństwo nosicielstwa spadało wyraźnie. Inne czynniki, takie jak rodzaj wody pitnej, nie wykazały silnego niezależnego wpływu w tym badaniu.
Co to oznacza dla rodzin i społeczności
Dla rodziców te wyniki podkreślają, że oporność może rozwijać się cicho u dzieci długo przed pojawieniem się poważnego zakażenia. Badanie pokazuje, że bardzo małe dzieci w Kenii już noszą wysoki odsetek bakterii potrafiących oprzeć się wielu lekom, w tym stosowanym jako ostatnia linia obrony. Wskazuje też na praktyczne kroki: poprawę higieny w domach, placówkach opieki nad dziećmi i szpitalach oraz ograniczenie sprzedaży antybiotyków bez wskazań medycznych. Chroniąc dzieci przed zanieczyszczonymi środowiskami i zapewniając, że silne leki są stosowane ostrożnie i tylko wtedy, gdy są naprawdę potrzebne, społeczności mogą spowolnić rozprzestrzenianie się tych niebezpiecznych bakterii jelitowych i pomóc zachować skuteczność ratunkowych terapii dla zakażeń, które naprawdę ich wymagają.
Cytowanie: Githii, S., Ndungu, C., Maingi, J.M. et al. High gastrointestinal carriage rates of extended-spectrum-β-lactamase-producing enterobacterales and associated factors among hospitalized and nonhospitalized children in Kenya. Sci Rep 16, 12972 (2026). https://doi.org/10.1038/s41598-026-43265-6
Słowa kluczowe: oporność na leki przeciwdrobnoustrojowe, oporne bakterie jelitowe, dzieci w Kenii, zakażenia szpitalne i środowiskowe, niewłaściwe stosowanie antybiotyków