Clear Sky Science · pl
Ocena zapalenia płuc u pacjentów z rakiem płuca poddawanych radioimmunoterapii i ponownemu włączeniu inhibitorów punktów kontrolnych układu odpornościowego
Dlaczego to ważne dla osób z rakiem płuca
W miarę jak nowsze terapie nowotworowe wydłużają życie osób z rakiem płuca, mogą też powodować poważne działania niepożądane. Jednym z najbardziej niepokojących jest zapalenie płuc zwane pneumonitis, które może powodować kaszel, duszność, a nawet zagrażać życiu. Badanie to analizuje, jak często występuje ten problem przy jednoczesnym stosowaniu radioterapii i immunoterapii, co zwiększa ryzyko, oraz kiedy może być bezpieczne ponowne rozpoczęcie immunoterapii po wystąpieniu pneumonitis.
Nowoczesne terapie, nowoczesne ryzyka
Radioterapia i inhibitory punktów kontrolnych przekształciły perspektywy wielu osób z zaawansowanym rakiem płuca. Radiacja celuje w guzy w klatce piersiowej, natomiast leki immunoterapeutyczne wzmacniają własne mechanizmy obronne organizmu przeciwko nowotworowi. Stosowane razem, ten „podwójny cios” może poprawiać przeżycie. Jednak ponieważ oba rodzaje terapii oddziałują na płuca, mogą też wywołać związane z leczeniem zapalenie płuc — pneumonitis, czyli reakcję zapalną tkanki płucnej. Do tej pory lekarze dysponowali ograniczonymi danymi pozwalającymi przewidzieć, kto jest najbardziej narażony, i jak bezpiecznie wznowić immunoterapię u pacjentów, którzy już doświadczyli tego powikłania.
Kogo objęto badaniem i co mierzono
Naukowcy przejrzeli dokumentację medyczną 262 osób z rakiem płuca leczonych w dwóch szpitalach w Chinach w latach 2021–2023. Wszyscy otrzymali radioterapię klatki piersiowej oraz inhibitory punktów kontrolnych (leki przeciwko PD‑1 lub PD‑L1). Zebrano informacje o wieku, historii palenia, chorobach płuc takich jak przewlekła obturacyjna choroba płuc (POChP) i choroby śródmiąższowe, typie i stadium guza, szczegółach leczenia oraz o średniej dawce promieniowania otrzymanej przez płuca (tzw. średnia dawka płuc, Dmean). Następnie śledzono, kto rozwinął pneumonitis, jak ciężkie były przypadki, kiedy się pojawiły i co działo się w podgrupie pacjentów, którzy później wznowili immunoterapię.
Jak często występowało zapalenie płuc
Ponad połowa pacjentów w tej analizie — około 58% — rozwinęła zapalenie płuc związane z leczeniem. Większość przypadków miała łagodny do umiarkowanego przebieg, ale prawie 8% rozwinęło ciężkie postacie, a jedna osoba zmarła z powodu tego powikłania. Pneumonitis zwykle pojawiał się kilka miesięcy po leczeniu, przeciętnie w ciągu około 3–4 miesięcy. Analiza wykazała, że pacjenci leczeni lekami przeciw PD‑1 częściej rozwijali pneumonitis niż ci otrzymujący leki przeciw PD‑L1. Co ciekawe, pacjenci, którzy otrzymali więcej cykli immunoterapii przed wystąpieniem pneumonitis, rzadziej go doświadczali — najpewniej dlatego, że osoby dobrze tolerujące leczenie pozostają na nim dłużej.
Znaczenie średniej dawki promieniowania do płuc
Najwyraźniejszy i najbardziej spójny sygnał w danych stanowił związek między średnią dawką do płuc a ryzykiem pneumonitis. Wraz ze wzrostem średniej dawki promieniowania do płuc, zapalenie płuc występowało częściej i miało cięższy przebieg. Badacze byli w stanie określić poziomy dawki, przy których prawdopodobieństwo pneumonitis sięgało około 50%: w przybliżeniu 8,7 jednostki dla dowolnego pneumonitis, 15,3 dla przebiegu umiarkowanego lub gorszego oraz 23,4 dla przypadków ciężkich. W praktyce, gdy średnia dawka do płuc przekraczała 15,3, prawdopodobieństwo co najmniej umiarkowanego zapalenia płuc rosło gwałtownie. Wzorzec ten utrzymywał się także po ograniczeniu analizy do osób z niedrobnokomórkowym rakiem płuca, co sugeruje, że jest to solidny sygnał. Istniejące wcześniej choroby płuc ze zmianami zwłóknieniowymi również zwiększały ryzyko, podczas gdy guzy położone obwodowo w płucu wydawały się nieco bezpieczniejsze niż guzy centralnie zlokalizowane.
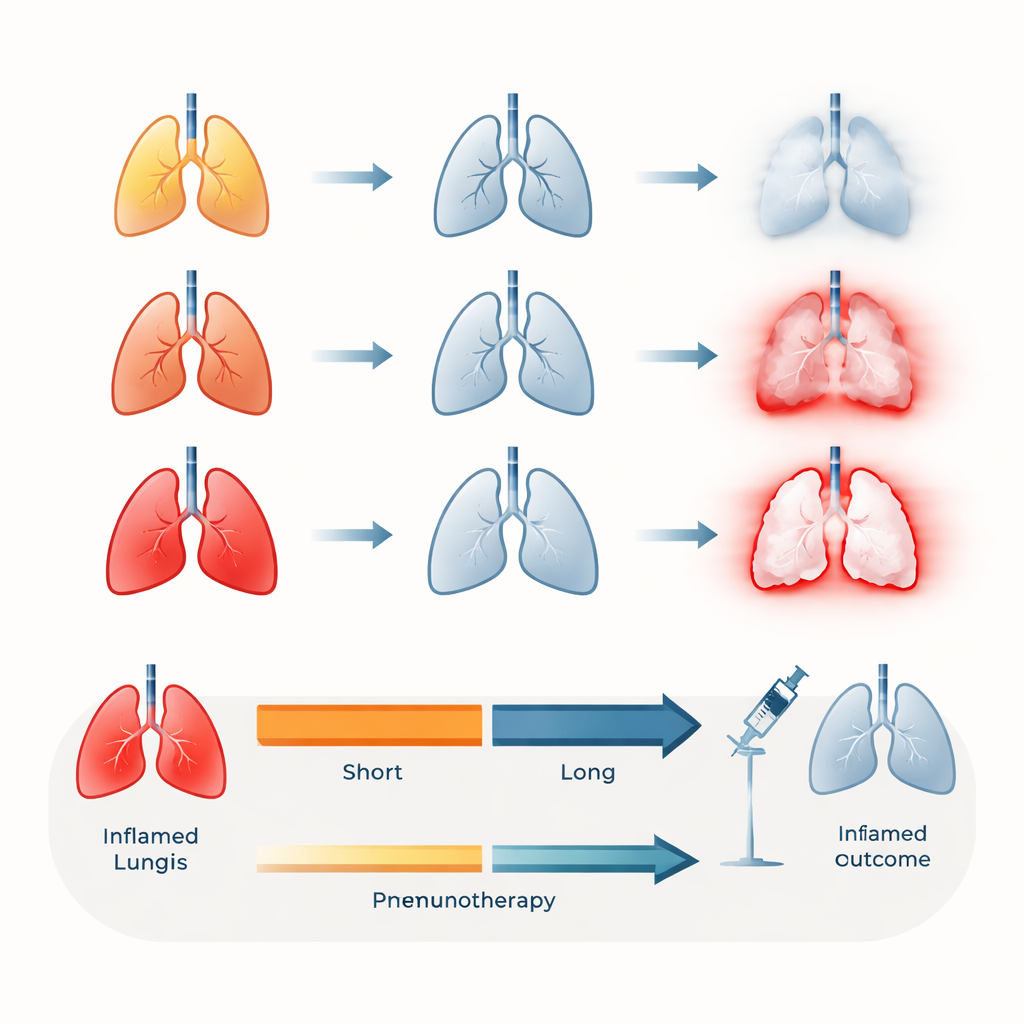
Kiedy może być bezpieczne wznowienie immunoterapii
Kluczowe pytanie dla pacjentów i lekarzy brzmi, czy bezpiecznie jest wznowić immunoterapię po opanowaniu pneumonitis. Spośród 53 pacjentów ponownie leczonych lekami immunologicznymi po poprawie stanu płuc, około jedna czwarta doświadczyła nawrótu zapalenia płuc. Najsilniejszym czynnikiem związanym z tym nawrotem był czas: ci, którzy wznowili immunoterapię w mniej niż cztery tygodnie od pierwszego epizodu, znacznie częściej mieli kolejne zaostrzenie. Natomiast odczekanie co najmniej czterech tygodni od wystąpienia pneumonitis przed wznowieniem immunoterapii wiązało się ze znaczącym spadkiem ryzyka nawrotu — w tej grupie nie odnotowano zgonów z powodu nawrotowego pneumonitis.
Co to oznacza dla pacjentów i klinicystów
Badanie sugeruje dwie praktyczne zasady, które mogą pomóc zwiększyć bezpieczeństwo łączenia radioterapii i immunoterapii u osób z rakiem płuca. Po pierwsze, utrzymywanie średniej dawki promieniowania do płuc jak najniżej — zwłaszcza poniżej około 15 jednostek — może zmniejszyć ryzyko umiarkowanego lub cięższego pneumonitis u pacjentów otrzymujących immunoterapię. Po drugie, u tych, którzy rozwiną pneumonitis, ale mogą odnieść korzyść ze wznowienia leczenia immunologicznego, odczekanie co najmniej czterech tygodni wydaje się bezpieczniejszym oknem do ponownego podjęcia terapii. Choć potrzebne są dalsze badania prospektywne, te ustalenia dostarczają lekarzom konkretniejszych wartości do uwzględnienia przy planowaniu leczenia i informowaniu pacjentów o ryzyku.
Cytowanie: Ruan, Y., Ruan, M., Fang, Z. et al. Assessment of pneumonitis in patients with lung cancer undergoing radioimmunotherapy and immune checkpoint inhibitor rechallenge. Commun Med 6, 247 (2026). https://doi.org/10.1038/s43856-026-01505-w
Słowa kluczowe: rak płuca, radioterapia, immunoterapia, zapalenie płuc, bezpieczeństwo leczenia