Clear Sky Science · nl
Beoordeling van pneumonitis bij patiënten met longkanker die radio-immunotherapie ondergaan en herstart van immuun-checkpointremmers
Waarom dit belangrijk is voor mensen met longkanker
Naarmate nieuwere kankerbehandelingen mensen met longkanker langer laten leven, kunnen ze ook ernstige bijwerkingen meebrengen. Een van de meest verontrustende is een vorm van longontsteking die pneumonitis wordt genoemd; dit kan hoesten, kortademigheid veroorzaken en in sommige gevallen levensbedreigend zijn. Deze studie onderzoekt hoe vaak dit probleem optreedt wanneer bestraling en immunotherapie samen worden gebruikt, welke factoren het waarschijnlijker maken en wanneer het mogelijk veilig is om immunotherapie opnieuw te starten na het optreden van pneumonitis.
Moderne behandelingen, moderne risico's
Radiotherapie en immuun-checkpointremmers hebben het vooruitzicht voor veel mensen met gevorderde longkanker veranderd. Bestraling richt gerichte energie op tumoren in de borstkas, terwijl immunotherapie medicijnen het eigen afweersysteem helpen kanker aan te vallen. Gecombineerd kan deze “tweeledige aanpak” de overleving verbeteren. Omdat beide behandelingen echter de longen beïnvloeden, kunnen ze ook behandelinggerelateerde pneumonitis veroorzaken, een ontstekingsreactie in longweefsel. Tot nu toe hadden artsen beperkte gegevens om te voorspellen wie het grootste risico loopt en hoe veilig immunotherapie opnieuw te starten bij patiënten die deze complicatie al hebben ontwikkeld.
Wie werd bestudeerd en wat werd gemeten
De onderzoekers bekeken de medische dossiers van 262 mensen met longkanker die tussen 2021 en 2023 in twee ziekenhuizen in China werden behandeld. Allen kregen zowel borstkasradiotherapie als immuun-checkpointremmers (ofwel PD-1- of PD-L1-middelen). Het team verzamelde informatie over leeftijd, rookgeschiedenis, longaandoeningen zoals chronische obstructieve longziekte en interstitiële longziekte, tumortype en stadium, behandelgegevens en hoeveel bestraling de longen gemiddeld kregen (de “mean lung dose”, of Dmean). Vervolgens volgden ze wie pneumonitis ontwikkelde, hoe ernstig het was, hoe lang het duurde voordat het verscheen en wat er gebeurde bij de groep patiënten die later de immunotherapie opnieuw begonnen.
Hoe vaak longontsteking optrad
Meer dan de helft van de patiënten in deze studie — ongeveer 58% — ontwikkelde behandelinggerelateerde pneumonitis. De meeste gevallen waren mild tot matig, maar bijna 8% ontwikkelde ernstige vormen en één persoon overleed aan de complicatie. Pneumonitis trad gewoonlijk enkele maanden na de behandeling op, met een typische aanvang rond 3–4 maanden. De analyse liet zien dat mensen behandeld met PD-1-middelen meer kans hadden op pneumonitis dan degenen die PD-L1-middelen ontvingen. Interessant genoeg bleken patiënten die meer cycli immunotherapie hadden ontvangen vóór het optreden van pneumonitis juist minder kans daarop te hebben, wat waarschijnlijk weerspiegelt dat degenen die de behandeling goed verdragen, langer doorgaan met behandelen.
Het belang van de gemiddelde longbestralingsdosis
Het meest duidelijke en consistente signaal in de gegevens was de relatie tussen mean lung dose en het risico op pneumonitis. Naarmate de gemiddelde stralingsdosis aan de longen toenam, werd pneumonitis vaker gezien en ernstiger. De onderzoekers konden dosisniveaus bepalen waarbij de kans op pneumonitis ongeveer 50% bereikte: ongeveer 8,7 dosis-eenheden voor elke pneumonitis, 15,3 voor matige of ernstigere vormen en 23,4 voor ernstige gevallen. Praktisch gezien nam bij een gemiddelde longdosis boven circa 15,3 de kans op ten minste matige longontsteking scherp toe. Dit patroon bleef bestaan zelfs wanneer alleen naar mensen met niet-kleincellige longkanker werd gekeken, wat suggereert dat het een robuust signaal is. Reeds bestaande littekenachtige longziekte verhoogde ook het risico, terwijl tumoren in de buitenste delen van de long iets veiliger leken dan centraal gelegen tumoren.
Wanneer het mogelijk veilig is immunotherapie opnieuw te starten
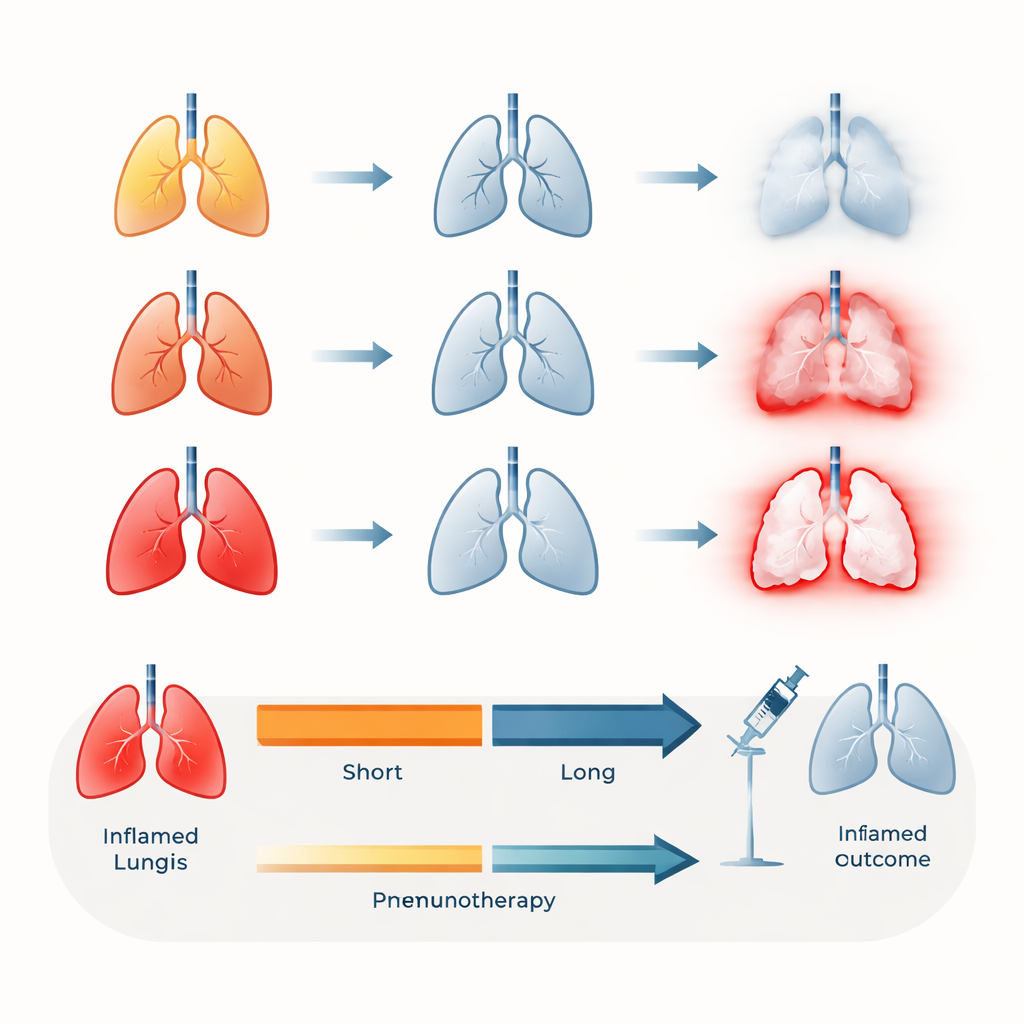
Een belangrijke vraag voor patiënten en artsen is of het veilig is om immunotherapie opnieuw te starten nadat pneumonitis onder controle is gebracht. Van de 53 patiënten die opnieuw werden behandeld met immuunmedicatie nadat hun longontsteking verbeterde, ontwikkelde ongeveer één op de vier opnieuw pneumonitis. De enige meest voorspellende factor voor dit terugkerende optreden was timing: degenen die immunotherapie minder dan vier weken na het eerste episode hervatten, hadden veel meer kans op een nieuwe opvlamming. Daarentegen hing het wachten van ten minste vier weken na het begin van pneumonitis voordat de immunotherapie werd hervat samen met een dramatische daling van het terugkeringsrisico, en in deze groep werden geen sterfgevallen door terugkerende pneumonitis gezien.
Wat dit betekent voor patiënten en clinici
Deze studie suggereert twee praktische vuistregels die kunnen helpen gecombineerde bestraling en immunotherapie veiliger te maken voor mensen met longkanker. Ten eerste kan het bewaren van de gemiddelde bestralingsdosis naar de longen zo laag mogelijk — met name onder ongeveer 15 dosis-eenheden — het risico op matige of ernstigere pneumonitis bij patiënten die immunotherapie ontvangen verminderen. Ten tweede, voor degenen die wel pneumonitis ontwikkelen maar mogelijk baat hebben bij het hervatten van immuunbehandeling, lijkt wachten van ten minste vier weken een veiliger venster te bieden om dat te doen. Hoewel meer prospectief onderzoek nodig is, geven deze bevindingen artsen duidelijkere streefwaarden bij het plannen van behandelingen en het adviseren van patiënten over risico’s.
Bronvermelding: Ruan, Y., Ruan, M., Fang, Z. et al. Assessment of pneumonitis in patients with lung cancer undergoing radioimmunotherapy and immune checkpoint inhibitor rechallenge. Commun Med 6, 247 (2026). https://doi.org/10.1038/s43856-026-01505-w
Trefwoorden: longkanker, radiotherapie, immunotherapie, pneumonitis, behandelingsveiligheid