Clear Sky Science · de
Bewertung von Pneumonitis bei Patienten mit Lungenkrebs unter Radioimmuntherapie und erneuter Behandlung mit Immuncheckpoint-Inhibitoren
Warum das für Menschen mit Lungenkrebs wichtig ist
Während neuere Krebstherapien Menschen mit Lungenkrebs ein längeres Überleben ermöglichen, können sie auch ernsthafte Nebenwirkungen mit sich bringen. Eine der besorgniserregendsten ist eine Form der Lungenentzündung, die als Pneumonitis bezeichnet wird und Husten, Atemnot verursachen und sogar lebensbedrohlich sein kann. Diese Studie untersucht, wie oft dieses Problem auftritt, wenn Strahlentherapie und Immuntherapie kombiniert werden, welche Faktoren das Risiko erhöhen und wann es sicher sein könnte, die Immuntherapie nach Auftreten einer Pneumonitis wieder aufzunehmen.
Moderne Therapien, moderne Risiken
Strahlentherapie und Immuncheckpoint-Inhibitoren haben die Prognose vieler Menschen mit fortgeschrittenem Lungenkrebs verändert. Die Strahlung richtet konzentrierte Energie auf Tumoren im Brustkorb, während Immuntherapeutika das körpereigene Abwehrsystem dabei unterstützen, Krebszellen anzugreifen. In Kombination kann dieser „Doppelschlag“ das Überleben verbessern. Da jedoch beide Therapien die Lunge beeinflussen, können sie auch behandlungsbedingte Pneumonitiden auslösen, eine entzündliche Reaktion des Lungengewebes. Bislang standen Ärzten nur begrenzte Daten zur Verfügung, um vorherzusagen, wer am stärksten gefährdet ist und wie die Immuntherapie bei bereits betroffenen Patienten sicher wiederaufgenommen werden kann.
Wer untersucht wurde und was gemessen wurde
Die Untersucher werteten die Krankenakten von 262 Menschen mit Lungenkrebs aus, die zwischen 2021 und 2023 an zwei Krankenhäusern in China behandelt wurden. Alle erhielten sowohl eine Thoraxstrahlentherapie als auch Immuncheckpoint-Inhibitoren (entweder PD‑1- oder PD‑L1‑Präparate). Das Team sammelte Informationen zu Alter, Raucheranamnese, Lungenerkrankungen wie chronisch obstruktiver Lungenerkrankung und interstitieller Lungenerkrankung, Tumorart und -stadium, Behandlungsdetails sowie der durchschnittlich auf die Lungen entfallenen Strahlendosis (die „mean lung dose“ oder Dmean). Anschließend verfolgten sie, wer eine Pneumonitis entwickelte, wie schwer diese war, wie lange es bis zum Auftreten dauerte und was bei der Teilgruppe von Patienten geschah, die später erneut eine Immuntherapie erhielten.
Wie häufig Lungenentzündungen auftraten
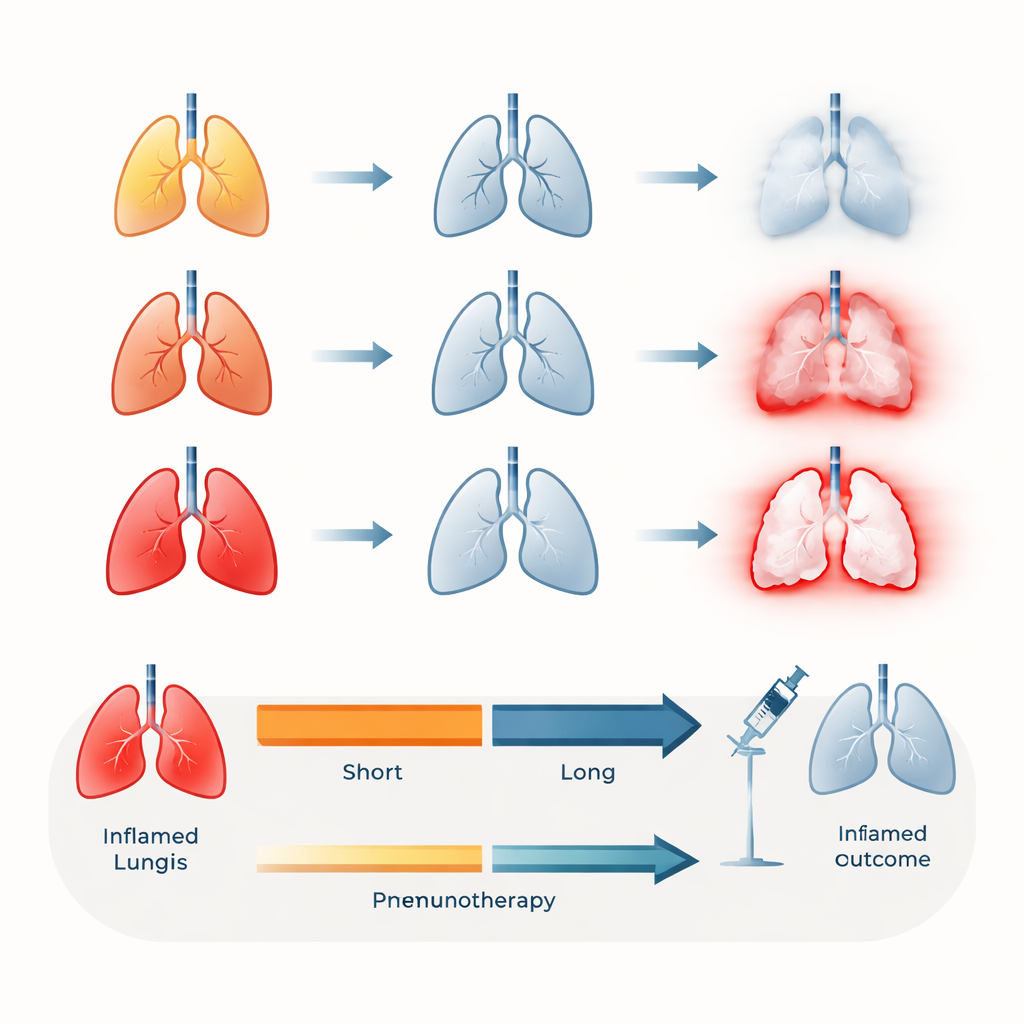
Mehr als die Hälfte der Patienten in dieser Studie – etwa 58 % – entwickelten eine behandlungsbedingte Pneumonitis. Die meisten Fälle waren leicht bis mäßig, knapp 8 % entwickelten jedoch schwere Verläufe, und eine Person starb an der Komplikation. Pneumonitis trat in der Regel einige Monate nach der Behandlung auf, typischerweise nach etwa 3–4 Monaten. Die Analyse zeigte, dass Patienten, die mit PD‑1‑Medikamenten behandelt wurden, eher eine Pneumonitis entwickelten als solche, die PD‑L1 erhielten. Interessanterweise waren Patienten, die vor dem Auftreten der Pneumonitis mehr Zyklen der Immuntherapie erhalten hatten, tatsächlich seltener betroffen – vermutlich weil diejenigen, die die Behandlung gut vertragen, länger darauf bleiben.
Die Bedeutung der durchschnittlichen Lungenstrahlendosis
Das deutlichste und beständigste Signal in den Daten war der Zusammenhang zwischen der mittleren Lungenstrahlendosis und dem Pneumonitisrisiko. Mit steigender durchschnittlicher Strahlendosis der Lunge wurden Pneumonitiden häufiger und schwerwiegender. Die Forschenden konnten Dosisniveaus definieren, bei denen die Wahrscheinlichkeit einer Pneumonitis etwa 50 % erreichte: ungefähr 8,7 Einheiten Dosis für jede Pneumonitis, 15,3 für mäßige oder schwerere Fälle und 23,4 für schwere Verläufe. Praktisch bedeutet dies: Sobald die durchschnittliche Lungenstrahlendosis über 15,3 lag, stieg die Wahrscheinlichkeit für mindestens mäßige Lungenentzündungen deutlich an. Dieses Muster blieb auch bestehen, wenn man nur Patienten mit nicht-kleinzelligem Lungenkrebs betrachtete, was auf ein robustes Signal hindeutet. Vorbestehende narbenartige Lungenerkrankungen erhöhten ebenfalls das Risiko, während Tumoren in den äußeren Lungenbereichen etwas sicherer erschienen als zentral gelegene Tumoren.
Wann es sicher sein könnte, die Immuntherapie wiederaufzunehmen
Eine zentrale Frage für Patientinnen und Patienten sowie Ärztinnen und Ärzte ist, ob es sicher ist, die Immuntherapie wieder aufzunehmen, nachdem die Pneumonitis unter Kontrolle gebracht wurde. Unter 53 Patienten, die nach Besserung ihrer Lungenentzündung erneut mit Immunmedikamenten behandelt wurden, entwickelten etwa einer von vier die Pneumonitis erneut. Der stärkste einzelne Faktor für dieses Wiederauftreten war das Timing: Wer die Immuntherapie weniger als vier Wochen nach der ersten Episode wieder aufnahm, hatte eine deutlich höhere Wahrscheinlichkeit für ein erneutes Aufflammen. Dagegen war das Abwarten von mindestens vier Wochen nach dem Beginn der Pneumonitis vor der Wiederaufnahme der Immuntherapie mit einem dramatischen Rückgang des Rezidivrisikos verbunden, und in dieser Gruppe wurden keine Todesfälle durch rezidivierende Pneumonitis beobachtet.
Was das für Patientinnen, Patienten und Behandelnde bedeutet
Diese Studie legt zwei praktische Faustregeln nahe, die dazu beitragen könnten, die Kombination aus Strahlentherapie und Immuntherapie bei Menschen mit Lungenkrebs sicherer zu machen. Erstens kann das möglichst niedrige Halten der durchschnittlichen Strahlendosis für die Lunge – insbesondere unter etwa 15 Einheiten – das Risiko für mäßige oder schwerere Pneumonitiden bei Patienten unter Immuntherapie senken. Zweitens scheint es für diejenigen, die eine Pneumonitis entwickeln, aber von einer Wiederaufnahme der Immuntherapie profitieren könnten, sicherer zu sein, mindestens vier Wochen zu warten, bevor die Behandlung wieder begonnen wird. Obwohl weitere prospektive Forschung nötig ist, liefern diese Befunde Ärzten klarere Zielwerte bei der Behandlungsplanung und der Aufklärung von Patienten über Risiken.
Zitation: Ruan, Y., Ruan, M., Fang, Z. et al. Assessment of pneumonitis in patients with lung cancer undergoing radioimmunotherapy and immune checkpoint inhibitor rechallenge. Commun Med 6, 247 (2026). https://doi.org/10.1038/s43856-026-01505-w
Schlüsselwörter: Lungenkrebs, Strahlentherapie, Immuntherapie, Pneumonitis, Behandlungssicherheit