Clear Sky Science · pl
Reumatyczne działania niepożądane związane z układem odpornościowym po leczeniu inhibitorami punktów kontrolnych: retrospektywne badanie wieloośrodkowe
Dlaczego przełomy w onkologii mogą przynieść nowe bóle stawów
Inhibitory punktów kontrolnych to nowsza grupa leków przeciwnowotworowych, które pomagają własnej obronie organizmu rozpoznać i zaatakować guzy. U wielu osób zmieniły kiedyś ponure diagnozy w dłuższe, lepsze życie. Jednak pobudzenie układu odpornościowego ma też swoją cenę: u niektórych pacjentów zaczyna on atakować zdrowe tkanki, w tym stawy, mięśnie i naczynia krwionośne. Niniejsze badanie śledzi setki osób leczonych w dwóch hiszpańskich szpitalach, aby zrozumieć, jak często pojawiają się te reumatoidalne działania niepożądane, jak się manifestują i jak lekarze mogą je najlepiej leczyć, nie tracąc jednocześnie leczniczych korzyści terapii przeciwnowotworowej.
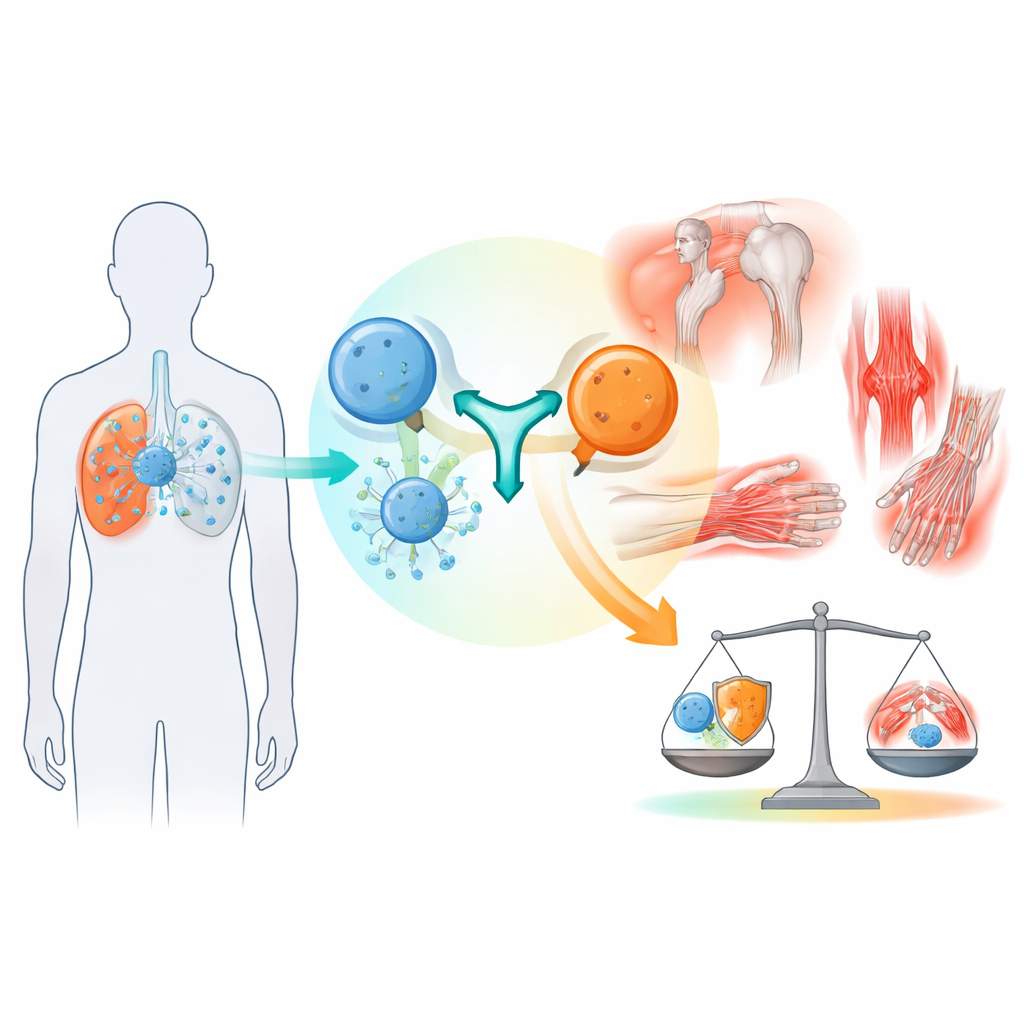
Mocniejsza odporność, nowe rodzaje działań niepożądanych
Badane leki przeciwnowotworowe blokują molekularne „hamulce”, które normalnie powstrzymują komórki odpornościowe przed nadmierną aktywnością. Podnosząc te hamulce, leki mogą uwolnić limfocyty T do skuteczniejszego niszczenia nowotworu. Jednak ta sama uwolniona odpowiedź immunologiczna może rozlać się na normalne organy, prowadząc do tzw. działań niepożądanych związanych z układem odpornościowym, które mogą dotyczyć skóry, przewodu pokarmowego, gruczołów wydzielania wewnętrznego, wątroby, płuc, nerwów oraz układu mięśniowo‑szkieletowego. Podczas gdy wysypki i problemy jelitowe są stosunkowo dobrze rozpoznawane, powikłania stawowe i mięśniowe były opisywane mniej wyraźnie i często trudniej je rozpoznać oraz sklasyfikować przez onkologów.
Kogo objęto badaniem i co znaleziono
Naukowcy przejrzeli dokumentację medyczną 734 osób, które otrzymały inhibitory punktów kontrolnych w latach 2016–2022. Blisko jedna trzecia rozwinęła jakiś rodzaj działania niepożądanego związanego z układem odpornościowym. Spośród nich 54 pacjentów — około 7% wszystkich leczonych i niemal jedna czwarta osób z jakimikolwiek powikłaniami immunologicznymi — rozwinęło problemy obejmujące stawy, mięśnie lub powiązane tkanki. Większość miała raka płuca lub czerniaka i otrzymywała leki blokujące szlak PD‑1/PD‑L1. Tylko nieliczni mieli wcześniej rozpoznane choroby autoimmunologiczne, co sugeruje, że poważne reakcje reumatologiczne mogą pojawić się także u osób bez wcześniejszej historii takich schorzeń.
Jak ucierpiały struktury podpierające ciało
Obraz objawów był zróżnicowany, ale pojawiały się pewne powtarzające się wzorce. Najczęstsze były postacie zapalenia stawów i bóle stawowe, które razem stanowiły około 70% przypadków reumatologicznych. Niektórzy pacjenci rozwinęli schorzenie przypominające reumatoidalne zapalenie stawów z wielostawowym zajęciem, inni mieli wyraźne zapalenie stawów lub bardziej rozlane zapalne bóle stawów bez oczywistego obrzęku. Często obserwowano także obraz podobny do polimyalgii reumatycznej, schorzenia powodującego bóle i sztywność barków i bioder, szczególnie u starszych dorosłych. Rzadziej, ale szczególnie poważne, były zapalenia mięśni i powiązane stany, które mogą wiązać się ze osłabieniem, trudnościami w połykaniu, a nawet zajęciem serca, a także suchość oczu i ust oraz zapalenie dużych naczyń zaopatrujących głowę i kończyny.
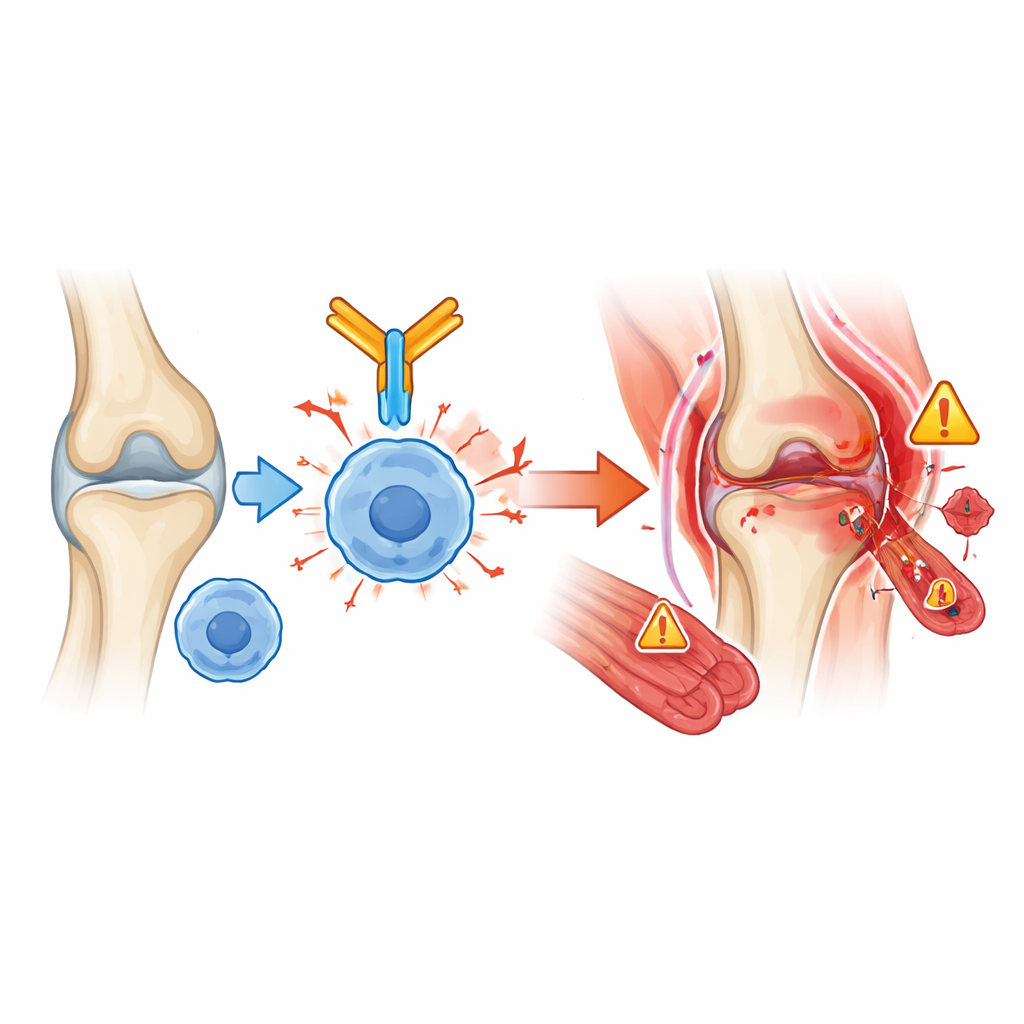
Termin wystąpienia, badania i leczenie
Większość problemów ze stawami i mięśniami pojawiła się w ciągu sześciu miesięcy od rozpoczęcia immunoterapii przeciwnowotworowej, choć zdarzały się wyjątki. Zapalenie mięśni miało tendencję do występowania wcześnie, często w ciągu pierwszych kilku tygodni i czasami jednocześnie z zajęciem nerwowo‑mięśniowym lub serca, co czyniło je jednym z najniebezpieczniejszych powikłań. Z kolei suchość oczu i ust mogła pojawić się znacznie później, nawet prawie dwa lata po rozpoczęciu leczenia. Badania krwi, gdy były dostępne, często wykazywały cechy ogólnego zapalenia, a u niektórych pacjentów pojawiały się nowe autoprzeciwciała, chociaż nie zawsze odpowiadały one klasycznym chorobom autoimmunologicznym. Lekarze głównie stosowali kortykosteroidy — silne leki przeciwzapalne — do leczenia tych reakcji. Kilku pacjentów wymagało dodatkowych doustnych leków immunosupresyjnych, terapii biologicznych lub dożylnych przeciwciał, zwłaszcza przy ciężkim zajęciu mięśni. Około 70% poprawiło się klinicznie, natomiast u jednej trzeciej pacjentów trzeba było przerwać immunoterapię przeciwnowotworową z powodu zbyt ciężkich problemów reumatologicznych.
Równowaga między kontrolą nowotworu a jakością życia
Dla osób zmagających się z rakiem te ustalenia niosą podwójny przekaz. Z jednej strony działania niepożądane reumatologiczne wywołane inhibitorami punktów kontrolnych nie są rzadkie, a niektóre z nich, szczególnie dotyczące mięśni i dużych naczyń, mogą zagrażać życiu, jeśli nie zostaną szybko rozpoznane. Z drugiej strony wiele z tych schorzeń dobrze reaguje na terminowe leczenie i nie wszystkie wymagają trwałego przerwania terapii przeciwnowotworowej. Autorzy wnioskują, że bliższa współpraca między onkologami a reumatologami, jaśniejsze wytyczne i lepsza świadomość wczesnych objawów mogą pomóc pacjentom pozostać na skutecznych lekach przeciwnowotworowych, jednocześnie ograniczając uszkodzenia stawów, mięśni i naczyń. W dłuższej perspektywie lepsze monitorowanie i badania nad markerami ryzyka mogą umożliwić lekarzom przewidywanie, u kogo najprawdopodobniej rozwiną się te działania niepożądane, i dostosowanie terapii odpowiednio.
Cytowanie: Llobell-Uriel, A., González-Mazón, Í., Gratacós, J. et al. Rheumatic immune-related adverse effects of immune checkpoint treatment: a retrospective multicentre study. Sci Rep 16, 13159 (2026). https://doi.org/10.1038/s41598-026-43606-5
Słowa kluczowe: immunoterapia nowotworów, inhibitory punktów kontrolnych układu odpornościowego, autoimmunologiczne skutki uboczne, zapalenie stawów i zapalenie mięśni, reumatologia onkologia