Clear Sky Science · nl
Reumatische immuungerelateerde bijwerkingen van immuuncheckpointtherapie: een retrospectieve multicenterstudie
Waarom doorbraken in de oncologie nieuwe gewrichtspijn kunnen veroorzaken
Immuuncheckpointremmers vormen een nieuwere klasse van kankergeneesmiddelen die het eigen afweersysteem helpen tumoren te herkennen en aan te vallen. Voor veel mensen hebben ze eens sombere vooruitzichten omgezet in langere, betere levens. Maar het opvoeren van de immuunrespons heeft ook nadelen: bij sommige patiënten begint het immuunsysteem gezonde weefsels aan te vallen, waaronder gewrichten, spieren en bloedvaten. Deze studie volgt honderden mensen die in twee Spaanse ziekenhuizen behandeld werden om te begrijpen hoe vaak deze reumatologische bijwerkingen optreden, hoe ze zich presenteren en hoe artsen ze het beste kunnen behandelen zonder de levensreddende voordelen van de kankertherapie te verliezen.
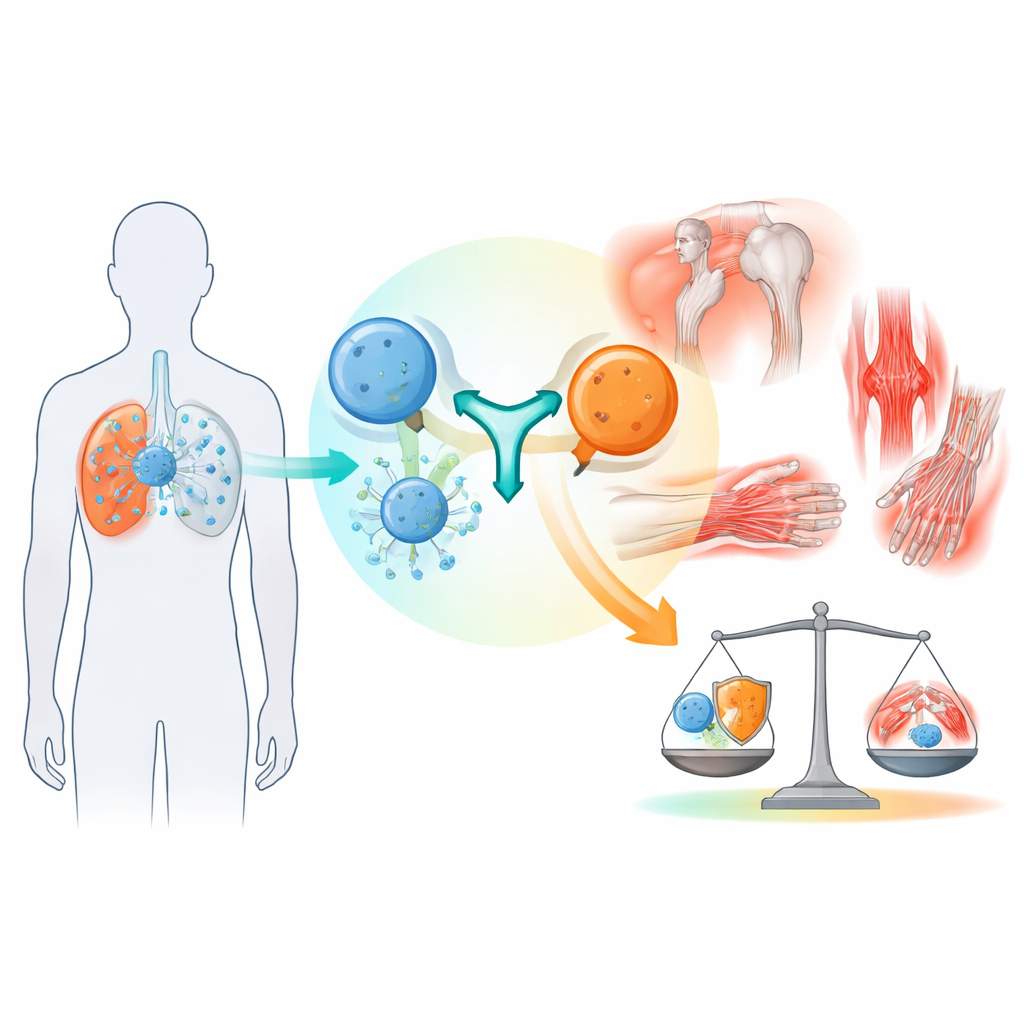
Krachtiger immuniteit, nieuwe typen bijwerkingen
De in dit onderzoek onderzochte kankermedicijnen blokkeren moleculaire “remmen” die normaal voorkomen dat immuuncellen overactief worden. Door deze remmen weg te nemen, kunnen de medicijnen T‑cellen ontketenen om kankercellen effectiever te vernietigen. Toch kan diezelfde ontketende immuunrespons ook overslaan op normale organen, wat leidt tot zogenaamde immuun‑gerelateerde bijwerkingen, die de huid, darmen, hormoonproducerende klieren, lever, longen, zenuwen en het bewegingsapparaat kunnen aantasten. Terwijl huiduitslag en darmklachten relatief goed herkend worden, zijn gewrichts‑ en spiercomplicaties minder duidelijk beschreven en vaak moeilijker voor oncologen om op te sporen en te classificeren.
Wie onderzocht werd en wat er werd gevonden
De onderzoekers bekeken de medische dossiers van 734 personen die tussen 2016 en 2022 immuuncheckpointremmers kregen. Bij bijna één op de drie ontstond een vorm van immuun‑gerelateerde bijwerking. Hiervan ontwikkelden 54 patiënten — ongeveer 7% van alle behandelden en bijna een kwart van degenen met enige immuuncomplicatie — problemen die gewrichten, spieren of aanverwante weefsels betroffen. De meesten hadden longkanker of melanoom en kregen middelen die de PD‑1/PD‑L1‑route blokkeren. Slechts een handvol had eerder bekende auto‑immuunziekten, wat suggereert dat ernstige reumatische reacties ook kunnen optreden bij mensen zonder dergelijke voorgeschiedenis.
Hoe de steunstructuren van het lichaam werden aangetast
Het patroon van symptomen was gevarieerd maar vertoonde terugkerende thema’s. De meest voorkomende problemen waren vormen van artritis en gewrichtspijn, die samen ongeveer 70% van de reumatische gevallen uitmaakten. Sommige patiënten ontwikkelden een aandoening die op reumatoïde artritis leek met meerdere aangedane gewrichten, terwijl anderen duidelijke gewrichtsontsteking hadden of meer diffuse inflammatoire gewrichtspijn zonder duidelijke zwelling. Een ander veelvoorkomend beeld leek op polymyalgia rheumatica, een aandoening die pijn en stijfheid in schouders en heupen veroorzaakt, vooral bij oudere volwassenen. Minder frequent maar bijzonder ernstig waren spierontstekingen en verwante aandoeningen die kunnen leiden tot spierzwakte, slikproblemen of zelfs hartbetrokkenheid, evenals droogte van ogen en mond en ontsteking van grote bloedvaten die het hoofd en de ledematen van bloed voorzien.
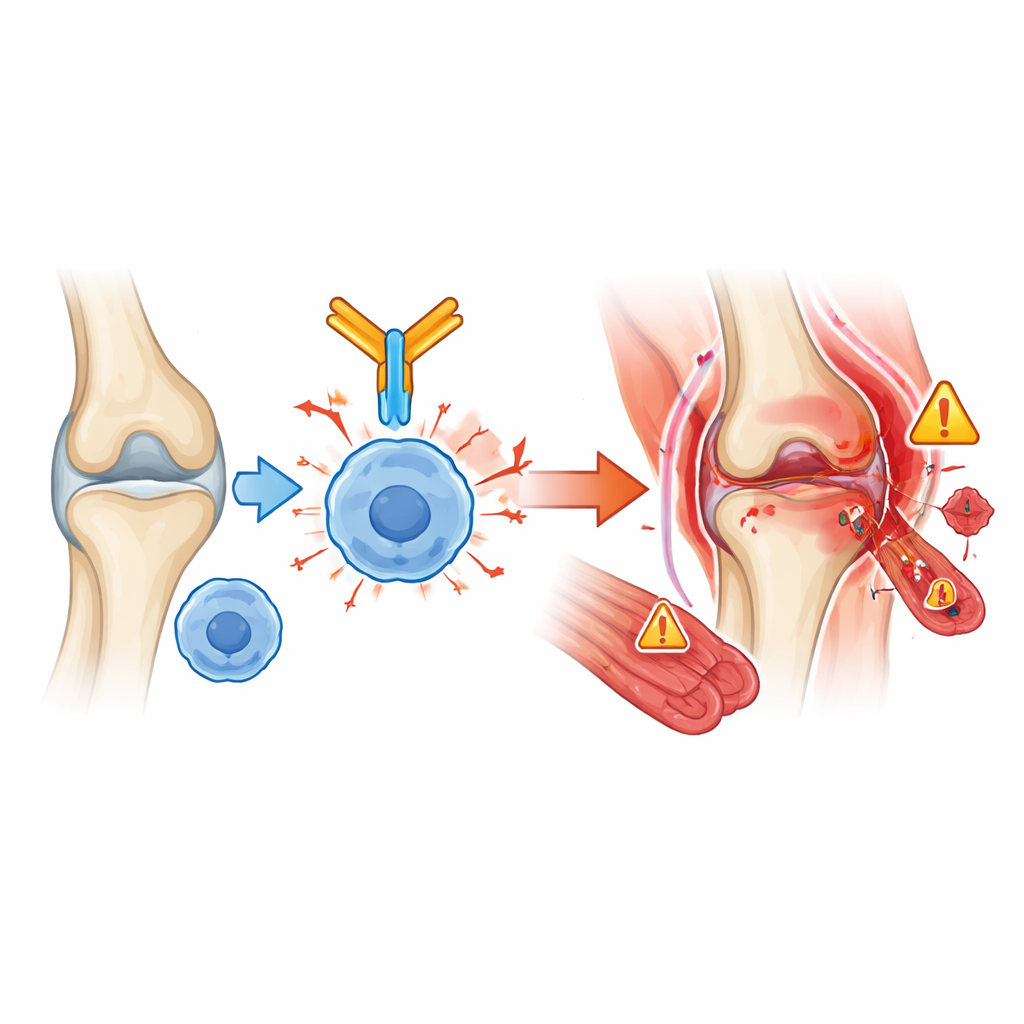
Tijdstip, onderzoeken en behandelingen
De meeste gewrichts‑ en spierproblemen traden op binnen zes maanden na het starten van kankerimmunotherapie, maar er waren uitzonderingen. Spierontsteking neigde ernaar vroeg te verschijnen, vaak binnen de eerste weken en soms samen met zenuw‑spier of hartbetrokkenheid, waardoor het een van de gevaarlijkste complicaties is. Daarentegen kon droogte van ogen en mond veel later ontstaan, zelfs bijna twee jaar na aanvang van de behandeling. Bloedonderzoeken lieten, wanneer beschikbaar, vaak tekenen van algemene ontsteking zien, en sommige patiënten ontwikkelden nieuwe autoantistoffen, hoewel deze niet altijd overeenkwamen met klassieke auto‑immuunziekten. Artsen gebruikten voornamelijk corticosteroïden — krachtige ontstekingsremmers — om deze reacties te behandelen. Enkele patiënten hadden extra immuunsuppressieve tabletten, biologische therapieën of intraveneuze antilichamen nodig, vooral bij ernstige spierziekte. Terwijl ongeveer 70% klinisch verbeterde, moest één op de drie stoppen met hun kankerimmunotherapie omdat de reumatologische problemen te ernstig waren.
Het vinden van een balans tussen kankercontrole en levenskwaliteit
Voor mensen met kanker dragen deze bevindingen een dubbele boodschap. Enerzijds zijn reumatische bijwerkingen van immuuncheckpointremmers niet zeldzaam, en sommige, met name die spieren en grote bloedvaten aantasten, kunnen levensbedreigend zijn als ze niet snel herkend worden. Anderzijds reageren veel van deze aandoeningen goed op tijdige behandeling en is het niet altijd nodig de kankertherapie permanent te staken. De auteurs concluderen dat nauwere samenwerking tussen oncologen en reumatologen, duidelijkere richtlijnen en meer bewustzijn van vroeg waarschuwingssignalen patiënten kan helpen effectieve kankermedicatie te behouden terwijl schade aan gewrichten, spieren en bloedvaten wordt beperkt. Op de lange termijn kunnen betere monitoring en onderzoek naar risicomerken artsen mogelijk in staat stellen te voorspellen wie het meest waarschijnlijk deze bijwerkingen ontwikkelt en de behandeling daarop af te stemmen.
Bronvermelding: Llobell-Uriel, A., González-Mazón, Í., Gratacós, J. et al. Rheumatic immune-related adverse effects of immune checkpoint treatment: a retrospective multicentre study. Sci Rep 16, 13159 (2026). https://doi.org/10.1038/s41598-026-43606-5
Trefwoorden: kankerimmunotherapie, immuuncheckpointremmers, auto-immuun bijwerkingen, artritis en myositis, reumatologie oncologie