Clear Sky Science · pl
Nekroptoza zarówno w obrębie guza, jak i zrębu decyduje o podatności na immunoterapię opartą na immunogennym typie śmierci komórkowej
Dlaczego to ma znaczenie dla pacjentów z rakiem
Wiele osób słyszało, że immunoterapia może pomóc własnym mechanizmom obronnym organizmu w walce z rakiem, jednak u większości pacjentów z agresywnym rakiem piersi potrójnie ujemnym te terapie nadal zawodzą. Badanie to bada, dlaczego niektóre guzy reagują, a inne opierają się leczeniu, oraz jak można wykorzystać określony, „eksplodujący” typ śmierci komórkowej, by uczynić układ odpornościowy bardziej niezawodnym sprzymierzeńcem w walce z rakiem.
Co trzeba wiedzieć o szczególnie trudnym raku piersi
Rak piersi potrójnie ujemny (TNBC) nie ma trzech głównych receptorów hormonalnych i wzrostowych, na które ukierunkowane są liczne standardowe terapie. Często jest agresywny i występuje częściej u osób z dziedzicznymi mutacjami genu BRCA1. Nawet jeśli niektóre TNBC wyglądają na „immuno‑aktywne”, z dużą liczbą białych krwinek w obrębie guza, większość pacjentów z zaawansowaną chorobą nie odnosi korzyści z obecnych leków blokujących punkty kontrolne, które odhamowują limfocyty T. Naukowcy postanowili zrozumieć, jak przesunąć te guzy od częściowej aktywności immunologicznej do pełnej, trwałej kontroli immunologicznej.
Tworzenie realistycznych mini‑guzów u myszy
Aby to zbadać, zespół stworzył niezwykle realistyczny system doświadczalny. Wykorzystali myszy zaprojektowane tak, by traciły geny supresorowe nowotworu Brca1 i p53 w tkance piersiowej; myszy te spontanicznie rozwijają inwazyjne nowotwory przypominające ludzki, podstawowy typ TNBC. Z każdego guza hodowali trójwymiarowe „organoidy” — mini‑guzy, które można było przeszczepić do gruczołu mlekowego zdrowych myszy. Co warte uwagi, każda linia organoidów zachowywała architekturę pierwotnego guza, skład komórek nowotworowych i podporowych oraz skład immunologiczny. Niektóre linie były pełne komórek odpornościowych i makrofagów („gorące”), inne miały ich bardzo niewiele („zimne”), co wiernie odzwierciedlało zróżnicowanie obserwowane u pacjentów.
Przekształcanie śmierci komórki w alarm immunologiczny
Nie każda śmierć komórkowa pobudza układ odpornościowy. Cicha, uporządkowana śmierć często przechodzi niezauważona, podczas gdy bardziej gwałtowny typ zwany nekroptożą może rozsadzać komórki i uwalniać molekularne sygnały alarmowe, które mobilizują obrońców immunologicznych. Badacze skupili się na RIPK1, kluczowym przełączniku mogącym powodować ten immunogenny typ śmierci. Wiele guzów zwiększa ekspresję białek IAP, które hamują RIPK1, pomagając im przetrwać i unikać leczenia. Przy użyciu leku w stadium klinicznym (ASTX660), który blokuje IAP, oraz inhibitora kaspaz, który odciąga komórki od cichej śmierci w kierunku nekroptozy, zespół był w stanie selektywnie zabijać organoidy TNBC w sposób, który powinien być bardzo alarmujący dla układu odpornościowego.
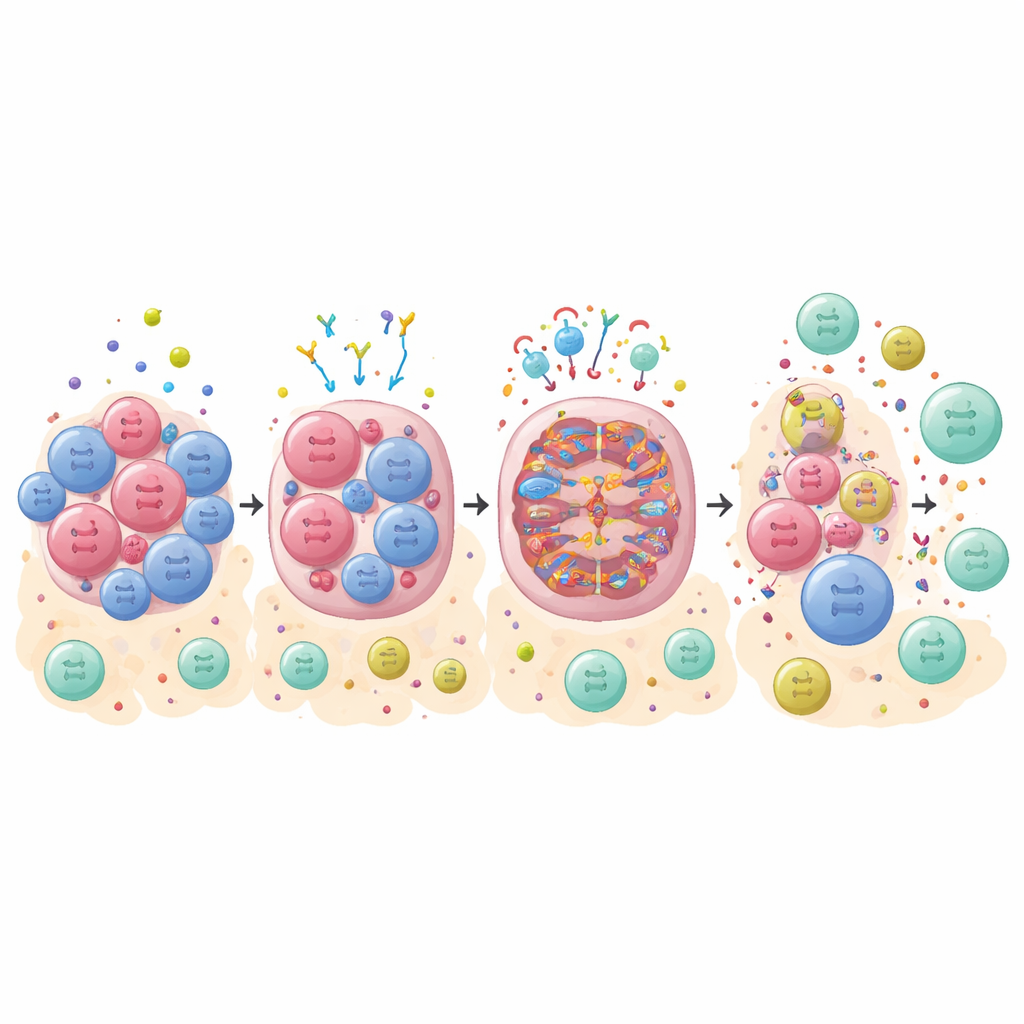
Łączenie ukierunkowanego wywoływania śmierci z blokadą punktów kontrolnych
U myszy z guzami pochodzącymi z organoidów zespół testował ASTX660 z lub bez przeciwciała anty‑PD‑1, immunoterapii blokującej punkt kontrolny. W guzach o dużym napływie komórek odpornościowych kombinacja działała zdecydowanie lepiej niż każdy z leków osobno, szczególnie w warunkach sprzyjających nekroptozie. Wiele myszy doświadczyło całkowitego usunięcia guza i było odpornych na ponowne wszczepienie guza, co wskazuje na trwałą pamięć immunologiczną. Te zwierzęta miały więcej cytotoksycznych limfocytów CD8 w guzie i mniej supresyjnych makrofagów. Natomiast guzy z ubogim napływem komórek odpornościowych ledwie reagowały, nawet gdy były „popychane” w kierunku nekroptozy i leczone dwoma blokerami punktów kontrolnych, co podkreśla, jak kluczowy jest istniejący stan immunologiczny guza.
Rozbudzanie „zimnych” guzów przez naśladownictwo infekcji wirusowej
Dla mniej „zimnych” guzów badacze próbowali sztucznie naśladować infekcję wirusową, używając agonisty STING, leku uruchamiającego wrodzone ścieżki obrony przeciwwirusowej. Sam ten środek nie niszczył guzów, ale w połączeniu z ASTX660 i inhibitorem kaspaz przekształcał mikrośrodowisko guza. Kombinacja przyciągała aktywowane limfocyty CD8, komórki γδ i komórki NK, zwiększała ich produkcję kluczowych mediatorów zapalnych oraz zmniejszała liczbę limfocytów regulacyjnych i „wypalonych” komórek NK. Niektóre myszy z uprzednio zimnymi guzami uzyskały trwałą kontrolę nowotworu, co pokazuje, że „rozgrzanie” guza i obniżenie progu aktywacji śmierci mogą współdziałać, by odblokować odporność przeciwnowotworową.
Dlaczego muszą umrzeć i komórki nowotworowe, i ich sąsiedzi
Poprzez selektywne usunięcie kluczowych składników nekroptozy albo w komórkach nowotworowych, albo w komórkach zrębu, zespół wykazał, że oba przedziały muszą uczestniczyć w tej „eksplodującej” śmierci, aby osiągnąć najsilniejszy efekt terapeutyczny. Gdy przełącznik RIPK1 lub końcowy wykonawca nekroptozy MLKL był utracony w komórkach guza, albo gdy komórki zrębu nie mogły już przechodzić nekroptozy, korzyści płynące z ASTX660 w połączeniu z blokadą punktów kontrolnych gwałtownie maleły, a długoterminowe wyleczenia znikały. To sugeruje, że skoordynowana śmierć komórek nowotworowych i wspierających wzmacnia sygnały zagrożenia, napędza skuteczniejsze inicjowanie odpowiedzi limfocytów T i pomaga zapobiegać ucieczce guza.
Co to może znaczyć dla przyszłych pacjentów
Ogólnie rzecz biorąc, badanie wskazuje, że samo dodanie silnego leku nie wystarczy; powodzenie zależy od rodzaju wywołanej śmierci komórkowej oraz od immunologicznego i zrębowego kontekstu każdego guza. Terapie uwalniające nekroptozę napędzaną przez RIPK1, szczególnie w połączeniu z inhibitorami punktów kontrolnych i — w niektórych przypadkach — agonistami STING, mogą przekształcić wybrane TNBC z choroby opornej w chorobę możliwą do kontrolowania. Jednocześnie praca pokazuje, że pacjenci prawdopodobnie będą musieli być starannie dobierani — według infiltracji immunologicznej guza, poziomów RIPK1 i składu mikrośrodowiska guza — aby zidentyfikować tych, którzy mają największe szanse skorzystać z tych strategii opartych na immunogennej śmierci komórkowej.
Cytowanie: Fernando, W., Clucas, J., Rizzo, A. et al. Necroptosis in both tumour and stromal compartments determines responsiveness to immunogenic cell death-based immunotherapy. Nat Commun 17, 3597 (2026). https://doi.org/10.1038/s41467-026-70133-8
Słowa kluczowe: rak piersi potrójnie ujemny, immunogenna śmierć komórki, nekroptoza, terapia blokująca punkty kontrolne układu odpornościowego, mikrośrodowisko guza