Clear Sky Science · ja
腫瘍および間質区画のネクロプトーシスが免疫原性細胞死ベースの免疫療法への反応性を決定する
がん患者にとってこの研究が重要な理由
免疫療法が体自身の防御を助けてがんと戦えることを聞いたことがある人は多いですが、攻撃的なトリプルネガティブ乳がん(TNBC)の多くの患者では、これらの治療は依然として十分な効果を示しません。本研究は、なぜ一部の腫瘍は反応し、他は抵抗するのかを探り、免疫系をより信頼できる味方に変えるために利用できる特定の“爆発的”な細胞死の形態をどのように活用できるかを検討しています。
特に手ごわい乳がんを理解する
トリプルネガティブ乳がん(TNBC)は、多くの標準治療が標的とする三つの主要なホルモン・増殖受容体を欠いています。しばしば侵攻的で、遺伝性のBRCA1遺伝子異常を持つ人に多く見られます。一部のTNBCは腫瘍内に多くの免疫細胞を含む「免疫活性型」に見えることがあるにもかかわらず、進行した患者の大多数はT細胞のブレーキを解除する現在のチェックポイント阻害薬から恩恵を受けていません。研究者たちは、これらの腫瘍を部分的な免疫活性から完全で持続的な免疫制御へどう押し上げるかを理解しようとしました。
マウスで現実的なミニ腫瘍を作る
これに取り組むために、研究チームは異例に現実的な実験系を作成しました。乳房でBrca1とp53腫瘍抑制遺伝子を失うように設計されたマウスを用い、ヒトの基底様TNBCに類似した浸潤性がんが自然発生するモデルを使いました。各原発腫瘍から三次元の“オルガノイド”――移植可能なミニ腫瘍を培養し、それを健康なマウスの乳腺組織に移植しました。驚くべきことに、各オルガノイド系は元の腫瘍の構造、がん細胞と支持細胞の混合、免疫構成を維持しました。ある系は免疫細胞やマクロファージが豊富な“ホット”で、他は非常に少ない“コールド”で、患者に見られる多様性を忠実に反映していました。
細胞死を免疫アラームに変える
すべてのがん細胞死が免疫系を目覚めさせるわけではありません。静かで秩序立った死は見過ごされがちですが、ネクロプトーシスと呼ばれるより暴力的な死は細胞を破裂させ、免疫を呼び寄せる分子アラームを放出します。研究者たちは、この免疫原性の死を駆動する主要なスイッチであるRIPK1に着目しました。多くの腫瘍はRIPK1を抑えるIAPというタンパク質を増やしており、それが生存と治療回避に寄与しています。臨床段階の薬剤(ASTX660)でこれらIAPを阻害し、さらにカスパーゼ阻害剤で静かな死からネクロプトーシスへ細胞の運命を向けることで、TNBCオルガノイドを選択的に、免疫系にとって危険信号と映る方法で死滅させることができました。
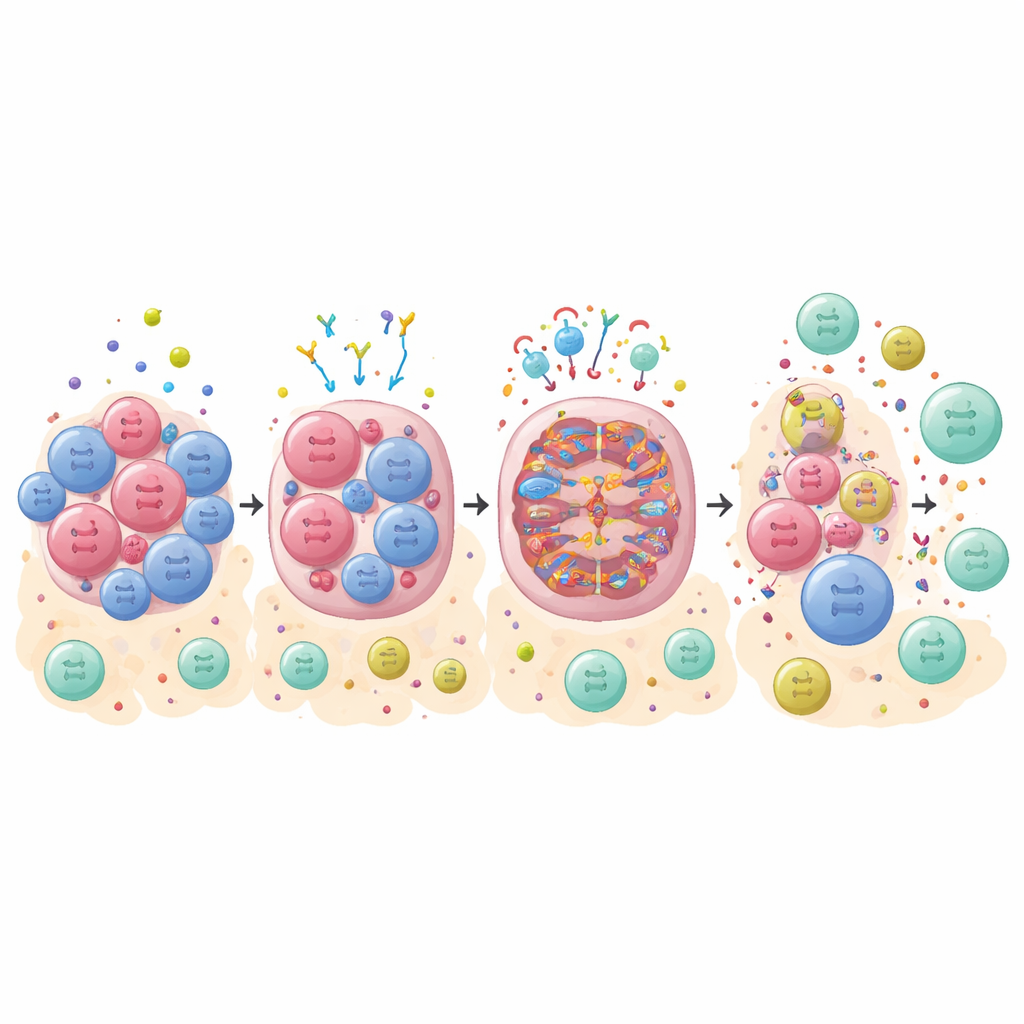
標的を絞った死と免疫チェックポイント阻害の併用
オルガノイド由来腫瘍を有するマウスで、研究チームはASTX660を抗PD‑1抗体(チェックポイント阻害免疫療法)と単独または併用で試験しました。免疫細胞が豊富に浸潤したTNBC様腫瘍では、ネクロプトーシスを促す条件下でその併用はどちらか単独より劇的に優れた効果を示しました。多くのマウスで腫瘍が完全に消失し、新たな腫瘍移植に対しても耐性を示し、強固な免疫記憶を示しました。これらの反応者では腫瘍内のがん細胞を殺すCD8陽性T細胞が増え、抑制的なマクロファージは減少していました。対照的に、免疫細胞が乏しい腫瘍は、ネクロプトーシスを誘導し二種類のチェックポイント阻害薬で治療してもほとんど反応せず、既存の免疫環境がいかに重要かを際立たせました。
「コールド」腫瘍をウイルス模倣で目覚めさせる
免疫浸潤が少ない“コールド”腫瘍に対して、研究者たちはSTINGアゴニストを用いて人工的にウイルス感染を模倣し、自然免疫の抗ウイルス経路を活性化しようと試みました。この薬剤単独では腫瘍を死滅させませんでしたが、ASTX660とカスパーゼ阻害剤との併用により腫瘍環境が再構築されました。併用により活性化したCD8T細胞、γδT細胞、ナチュラルキラー細胞が引き寄せられ、主要な炎症性サイトカインの産生が増え、制御性T細胞や消耗状態にあるナチュラルキラー細胞は減少しました。元々コールドだった腫瘍の一部のマウスでは持続的な腫瘍制御が達成され、腫瘍を“加熱”して細胞死活性化の閾値を下げることが抗腫瘍免疫を解放するために協調して機能し得ることが示されました。
がん細胞とその周囲の細胞の両方が死なねばならない理由
がん細胞側または周囲の間質細胞側のいずれかで中核的なネクロプトーシス構成要素を選択的に除去することで、研究チームは最も強力な治療効果を得るには両方の区画がこの爆発的な死に参加する必要があることを示しました。腫瘍細胞でRIPK1スイッチやネクロプトーシスの最終実行因子であるMLKLが失われるか、あるいは間質細胞がネクロプトーシスを起こせなくなると、ASTX660とチェックポイント阻害の利益は著しく低下し、長期的な治癒は消失しました。これは、がん細胞と支持細胞の協調した死が危険信号を増幅し、より効果的なT細胞の賦活化を促し、腫瘍の回避を防ぐことを示唆します。
将来の患者にとっての意義
総じて、本研究は強力な薬を単に追加するだけでは不十分であり、成功は誘導される細胞死の種類と各腫瘍の免疫および間質の文脈に依存することを主張しています。RIPK1駆動のネクロプトーシスを解き放つ治療は、特にチェックポイント阻害剤や場合によってはSTINGアゴニストと組み合わせることで、選択されたTNBCを抵抗性から制御可能な病態へ変換し得ます。しかし、このアプローチの恩恵を受ける患者を特定するには、腫瘍の免疫浸潤、RIPK1レベル、腫瘍微小環境の構成などによる慎重な層別化が必要になることも示しています。
引用: Fernando, W., Clucas, J., Rizzo, A. et al. Necroptosis in both tumour and stromal compartments determines responsiveness to immunogenic cell death-based immunotherapy. Nat Commun 17, 3597 (2026). https://doi.org/10.1038/s41467-026-70133-8
キーワード: トリプルネガティブ乳がん, 免疫原性細胞死, ネクロプトーシス, 免疫チェックポイント療法, 腫瘍微小環境