Clear Sky Science · it
Necroptosi sia nel compartimento tumorale che stromale determina la risposta all’immunoterapia basata sulla morte cellulare immunogenica
Perché questo è importante per i pazienti oncologici
Molti sanno che l’immunoterapia può aiutare le difese dell’organismo a combattere il cancro, ma per la maggior parte dei pazienti con carcinoma mammario triplo‑negativo aggressivo questi trattamenti restano insufficienti. Questo studio indaga perché alcuni tumori rispondono mentre altri resistono, e come una forma particolare di morte cellulare esplosiva possa essere sfruttata per trasformare il sistema immunitario in un alleato più affidabile contro il cancro.
Capire un tipo particolarmente difficile di cancro al seno
Il carcinoma mammario triplo‑negativo (TNBC) è privo di tre importanti recettori ormonali e di crescita che molti trattamenti standard prendono di mira. Spesso è aggressivo e più comune nelle persone con difetti ereditari nel gene BRCA1. Sebbene alcuni TNBC possano apparire “immune‑attivi”, con molti globuli bianchi al loro interno, la maggior parte dei pazienti con malattia avanzata non trae beneficio dagli attuali farmaci che bloccano i checkpoint e rimuovono i freni dalle cellule T. I ricercatori hanno voluto capire come spingere questi tumori da una parziale attività immunitaria a un controllo immunitario pieno e duraturo.
Ricreare mini‑tumori realistici nei topi
Per affrontare la questione, il team ha creato un sistema di laboratorio straordinariamente realistico. Hanno utilizzato topi ingegnerizzati per perdere i geni oncosoppressori Brca1 e p53 nella mammella, che sviluppano spontaneamente tumori invasivi simili al TNBC umano di tipo basale. Da ogni tumore primario hanno coltivato “organoidi” tridimensionali—mini‑tumori trapiantabili nel tessuto mammario di topi sani. Sorprendentemente, ogni linea di organoidi conservava l’architettura del tumore originale, la miscela di cellule tumorali e di supporto e la composizione immunitaria. Alcune linee erano ricche di cellule immunitarie e macrofagi (“calde”), mentre altre ne avevano pochissime (“fredde”), rispecchiando da vicino la diversità osservata nei pazienti.
Trasformare la morte cellulare in un allarme immunitario
Non tutte le morti delle cellule tumorali svegliano il sistema immunitario. Una morte silenziosa e ordinata spesso passa inosservata, mentre una forma più violenta chiamata necroptosi può far esplodere le cellule e rilasciare segnali molecolari di allarme che richiamano i difensori immunitari. I ricercatori si sono concentrati su RIPK1, un interruttore chiave che può guidare questa forma immunogenica di morte. Molti tumori aumentano le proteine chiamate IAP che tengono RIPK1 sotto controllo, aiutandoli a sopravvivere ed eludere le terapie. Usando un farmaco in fase clinica (ASTX660) che blocca queste IAP, insieme a un inibitore delle caspasi che indirizza le cellule lontano dalla morte silenziosa verso la necroptosi, sono riusciti a uccidere selettivamente gli organoidi TNBC in modo che appaia altamente pericoloso per il sistema immunitario.
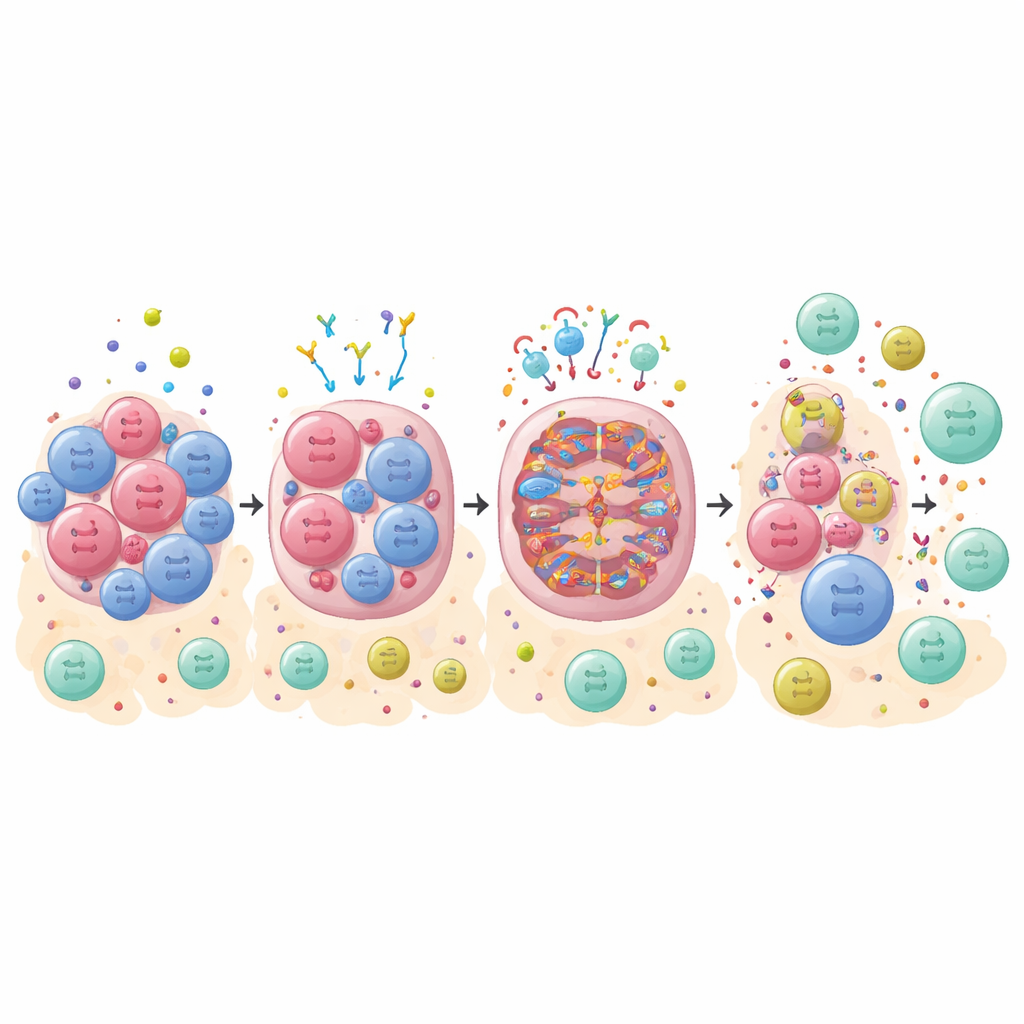
Combinare la morte mirata con il blocco dei checkpoint immunitari
Nei topi portatori di tumori derivati da organoidi, il team ha testato ASTX660 con o senza un anticorpo anti‑PD‑1, un’immunoterapia che blocca i checkpoint. Nei tumori simili al TNBC fortemente infiltrati da cellule immunitarie, la combinazione ha funzionato molto meglio di ciascun farmaco da solo, specialmente in condizioni che favorivano la necroptosi. Molti topi hanno sperimentato la completa eliminazione del tumore e hanno resistito a nuove sfide tumorali, indicando una memoria immunitaria robusta. Questi responder avevano più cellule T CD8 citotossiche nei tumori e meno macrofagi soppressivi. Al contrario, i tumori con scarsa infiltrazione immunitaria hanno risposto poco, anche quando spinti verso la necroptosi e trattati con due bloccanti dei checkpoint, sottolineando quanto sia cruciale il paesaggio immunitario preesistente.
Risvegliare i tumori “freddi” con la simulazione virale
Per i tumori meno infiltrati, i “freddi”, i ricercatori hanno provato a imitare artificialmente un’infezione virale usando un agonista della via STING, un farmaco che attiva le risposte antivirali innate. Pur non uccidendo i tumori da solo, questo agente, combinato con ASTX660 e l’inibitore delle caspasi, ha rimodellato l’ambiente tumorale. Il mix ha attratto cellule T CD8 attivate, cellule T γδ e natural killer, ha aumentato la produzione di messaggeri infiammatori chiave e ha ridotto le cellule T regolatorie e le natural killer esauste. Alcuni topi con tumori precedentemente freddi hanno ottenuto un controllo duraturo del tumore, mostrando che “riscaldare” il tumore e abbassare la soglia di attivazione della morte possono funzionare insieme per sbloccare l’immunità anti‑tumorale.
Perché devono morire sia le cellule tumorali sia quelle del loro intorno
Rimuovendo selettivamente componenti fondamentali della necroptosi sia nelle cellule tumorali sia nelle cellule stromali circostanti, il team ha dimostrato che entrambi i compartimenti devono partecipare a questa morte esplosiva per ottenere l’effetto terapeutico più forte. Quando l’interruttore RIPK1 o l’esecutore finale della necroptosi MLKL venivano persi nelle cellule tumorali, o quando le cellule stromali non potevano più subire necroptosi, i benefici di ASTX660 più il blocco dei checkpoint diminuivano drasticamente e le guarigioni a lungo termine scomparivano. Questo suggerisce che la morte coordinata di cellule tumorali e di supporto amplifica i segnali di pericolo, favorisce un migliore imprinting delle cellule T e aiuta a prevenire la fuga tumorale.
Cosa potrebbe significare per i pazienti futuri
In sintesi, lo studio sostiene che non è sufficiente aggiungere semplicemente un farmaco potente; il successo dipende dal tipo di morte cellulare indotta e dal contesto immunitario e stromale di ciascun tumore. Terapie che liberano la necroptosi guidata da RIPK1, specialmente se abbinate a inibitori dei checkpoint e, in alcuni casi, ad agonisti STING, potrebbero convertire alcuni TNBC da malattie resistenti a controllabili. Ma il lavoro mostra anche che i pazienti dovranno probabilmente essere stratificati con cura—in base all’infiltrazione immunitaria del tumore, ai livelli di RIPK1 e alla composizione del loro microambiente tumorale—per identificare chi ha maggior probabilità di beneficiare di queste strategie basate sulla morte cellulare immunogenica.
Citazione: Fernando, W., Clucas, J., Rizzo, A. et al. Necroptosis in both tumour and stromal compartments determines responsiveness to immunogenic cell death-based immunotherapy. Nat Commun 17, 3597 (2026). https://doi.org/10.1038/s41467-026-70133-8
Parole chiave: carcinoma mammario triplo-negativo, morte cellulare immunogenica, necroptosi, terapia con inibitori dei checkpoint immunitari, microambiente tumorale