Clear Sky Science · pl
Perfundowana, zrównolegleniona platforma bariera krew-mózg‑guz do badań przenikania związków i skuteczności
Dlaczego leczenie guzów mózgu jest tak trudne
Nowoczesne leki przeciwnowotworowe poprawiły przeżycie wielu pacjentów, jednak guzy mózgu wciąż pozostają wyjątkowo trudne do wyleczenia. Jednym z głównych powodów jest sam system ochronny mózgu — bariera krew‑mózg — który blokuje większość substancji przed przedostaniem się do mózgu. W tym badaniu opisano model hodowany w laboratorium, który łączy realistyczną barierę mózgową i pobraną od pacjentów tkankę guza na miniaturowej plastikowej platformie, dzięki czemu naukowcy mogą lepiej ocenić, które leki rzeczywiście docierają do guzów i jak skuteczne są po dotarciu.
Maleńka bariera, która blokuje wielkie nadzieje
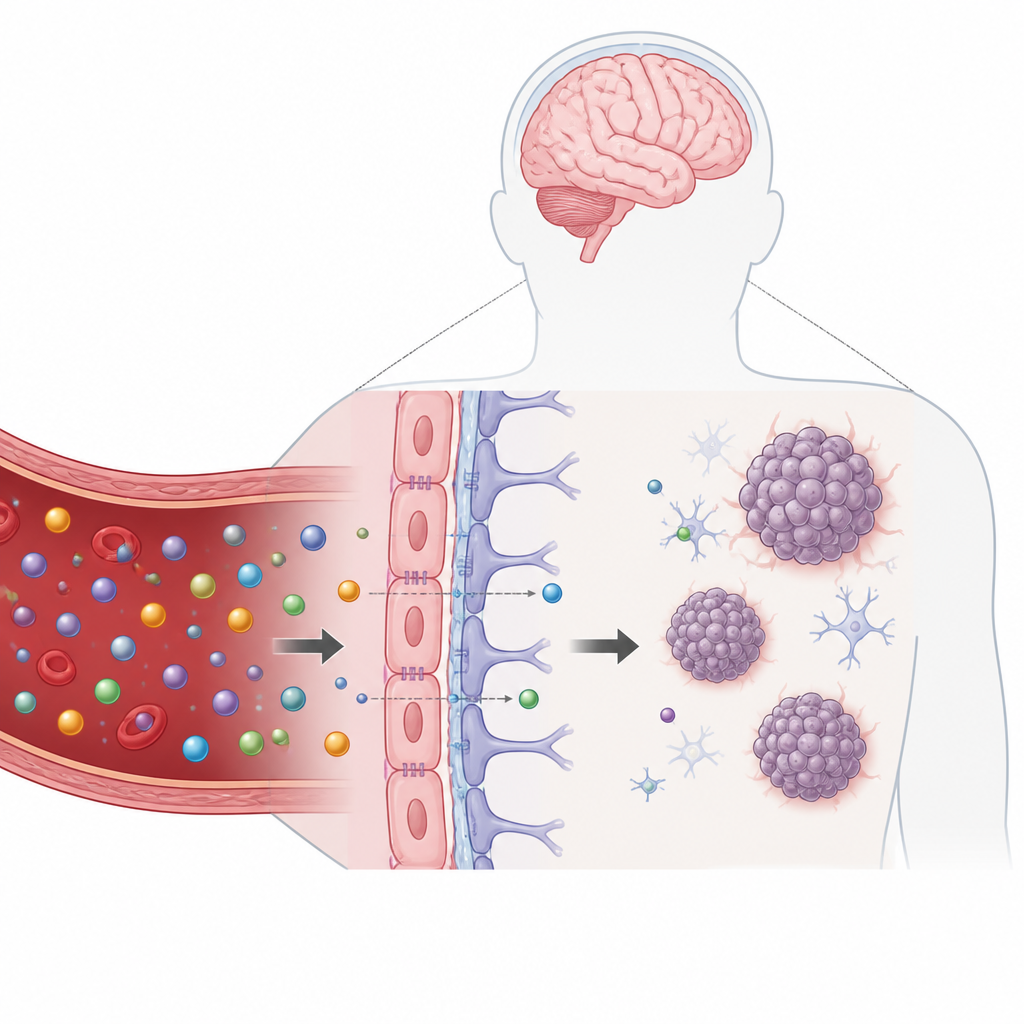
Bariera krew‑mózg to cienka wyściółka komórkowa pokrywająca naczynia krwionośne mózgu i ściśle kontrolująca, co przechodzi z krwi do tkanki mózgowej. Chroni mózg przed toksynami, ale jednocześnie utrudnia dostęp wielu pomocnym lekom. Jest to szczególnie problematyczne u dzieci z dyfuzyjnym glejakiem środkowego odcinka — agresywnym guzem pnia mózgu o bardzo złym rokowaniu. Tradycyjne płaskie hodowle komórkowe, a nawet wiele trójwymiarowych modeli guza często pomija realistyczną barierę mózgową, przez co leki wydają się w laboratorium bardziej obiecujące niż okazują się w pacjentach.
Budowa bariery mózgowej i guza na chipie
Aby wypełnić tę lukę, badacze zbudowali plastikowe urządzenie wielkości dłoni, które mieści 32 miniaturowe jednostki testowe rozmieszczone jak dołki standardowej płytki laboratoryjnej. Każda jednostka zawiera wąski kanał wysłany komórkami naczyń człowieka, wspierany przez komórki wsparcia mózgu zwane astrocytami i perycytami zatopionymi w miękkim żelu poniżej. Razem tworzą skompaktowany model bariery krew‑mózg. Bezpośrednio pod tą barierą zespół umieścił maleńką wiszącą kroplę mogącą pomieścić pojedynczy sferoidalny zrazik komórek nowotworowych, hodowany oddzielnie z komórek pobranych od dzieci z dyfuzyjnym glejakiem środkowego odcinka. Ta kropla stawia guz bardzo blisko sztucznego naczynia, podobnie jak ma to miejsce w pniu mózgu.
Symulacja przepływu krwi bez pomp
W żywym mózgu komórki naczyniowe doświadczają stałego przepływu i delikatnego tarcia od płynącej krwi, co pomaga utrzymać barierę szczelną. Aby to odwzorować bez stosowania dużych urządzeń, zespół zamocował płytkę na pochylnej szczeblinie wewnątrz ciepłego inkubatora. Powoli kołysząc płytką tam i z powrotem, stworzyli grawitacyjny przepływ płynu odżywczego przez każdy kanał, eksponując komórki naczyniowe na realistyczne poziomy ścinania. Symulacje komputerowe i pomiary potwierdziły, że przepływ i siły mechaniczne mieszczą się w zakresie spodziewanym w rzeczywistych naczyniach mózgowych, a bariera pozostaje nieprzepuszczalna dla małych fluorescencyjnych cząsteczek testowych.
Testowanie prawdziwych leków przeciwnowotworowych w realistycznym środowisku
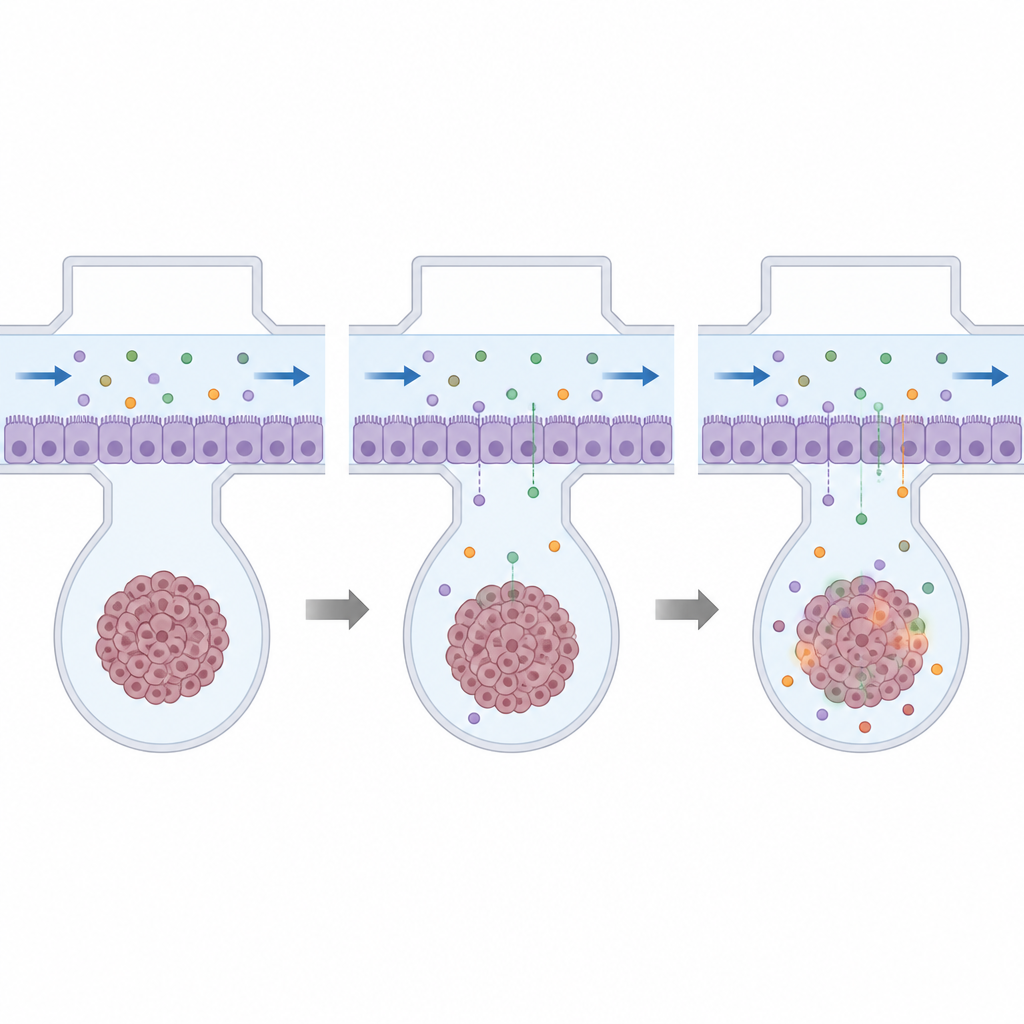
Gdy platforma została ustalona, badacze przetestowali cztery istniejące leki chemioterapeutyczne zatwierdzone do innych rodzajów nowotworów: cisplatynę, doksorubicynę, homoharringtoninę i docetaksel. Najpierw wystawili sferoidy guzowe i sferoidy bariery krew‑mózg w zwykłych płytkach na szeroki zakres dawek, określając stężenia zabijające połowę komórek. To pomogło im wybrać dawki szkodliwe dla komórek nowotworowych, ale mniej niszczące samą barierę. Następnie przepuścili te dawki przez górny kanał chipu, pozwalając lekom przenikać barierę i docierać do guza tylko wtedy, gdy potrafiły przeniknąć przez szczelną warstwę komórek.
Co ujawnia nowa platforma
Wyniki pokazały, że nawet gdy leki były wyraźnie toksyczne dla komórek guza w standardowych naczyniach, obecność nienaruszonej bariery krew‑mózg na chipie zdecydowanie zmniejszała ich działanie. Sferoidy guza za barierą traciły znacznie mniej komórek niż te bezpośrednio zanurzone w roztworze leku, co podkreśla, jak silnie bariera ogranicza rzeczywistą ekspozycję na lek. Niektóre leki, takie jak doksorubicyna i homoharringtonina, powodowały także zwiększoną przepuszczalność bariery przy dawkach znacznie niższych niż te zabijające komórki bariery, pozwalając na większe przenikanie leku, ale też sygnalizując potencjalne szkody dla zdrowej tkanki mózgowej. Co ważne, guzy pochodzące od różnych pacjentów reagowały odmiennie, podkreślając potrzebę spersonalizowanych testów.
Przybliżanie spersonalizowanych testów guzów mózgu
Dla osoby niebędącej specjalistą kluczowy przekaz brzmi: nie wystarczy, by lek przeciwnowotworowy zabijał komórki guza w miseczce; musi także przekroczyć ochronną ścianę mózgu, nie powodując przy tym nadmiernych szkód. To badanie wprowadza praktyczne, skalowalne narzędzie łączące realistyczną barierę mózgową i pochodzącą od pacjenta tkankę guza w jednym miniaturowym systemie. Ponieważ każda jednostka testowa używa tylko kilkuset komórek guza, takie platformy mogłyby pewnego dnia przetestować panele leków i dawek na komórkach konkretnego dziecka przed leczeniem, pomagając lekarzom wybierać opcje zarówno skuteczniejsze, jak i bezpieczniejsze dla mózgu.
Cytowanie: Wei, W., Stano, M., Kritzer, B. et al. A perfused, parallelized blood brain barrier-tumor platform for compound permeation and efficacy investigations. Microsyst Nanoeng 12, 175 (2026). https://doi.org/10.1038/s41378-026-01268-3
Słowa kluczowe: bariera krew-mózg, dyfuzyjny glejak środkowego odcinka, organ on chip, leki na guzy mózgu, platforma mikroprzepływowa