Clear Sky Science · pl
Synergizowanie leków hipometylujących z gotowymi komórkami NK-T z receptorami chimerycznymi skierowanymi przeciwko CD70 w leczeniu ostrej białaczki szpikowej
Skierowanie obrony organizmu przeciwko nowotworowi krwi
Ostra białaczka szpikowa to szybko postępujący nowotwór krwi, szczególnie groźny u osób starszych, a wielu pacjentów nie toleruje intensywnej chemioterapii. Badanie opisuje strategię dwustopniową: najpierw „zmiękcza” komórki białaczkowe istniejącymi lekami, a następnie atakuje je nowym rodzajem gotowej immunoterapii komórkowej, dając wyobrażenie o tym, jak przyszłe terapie mogą być jednocześnie skuteczniejsze i bezpieczniejsze.
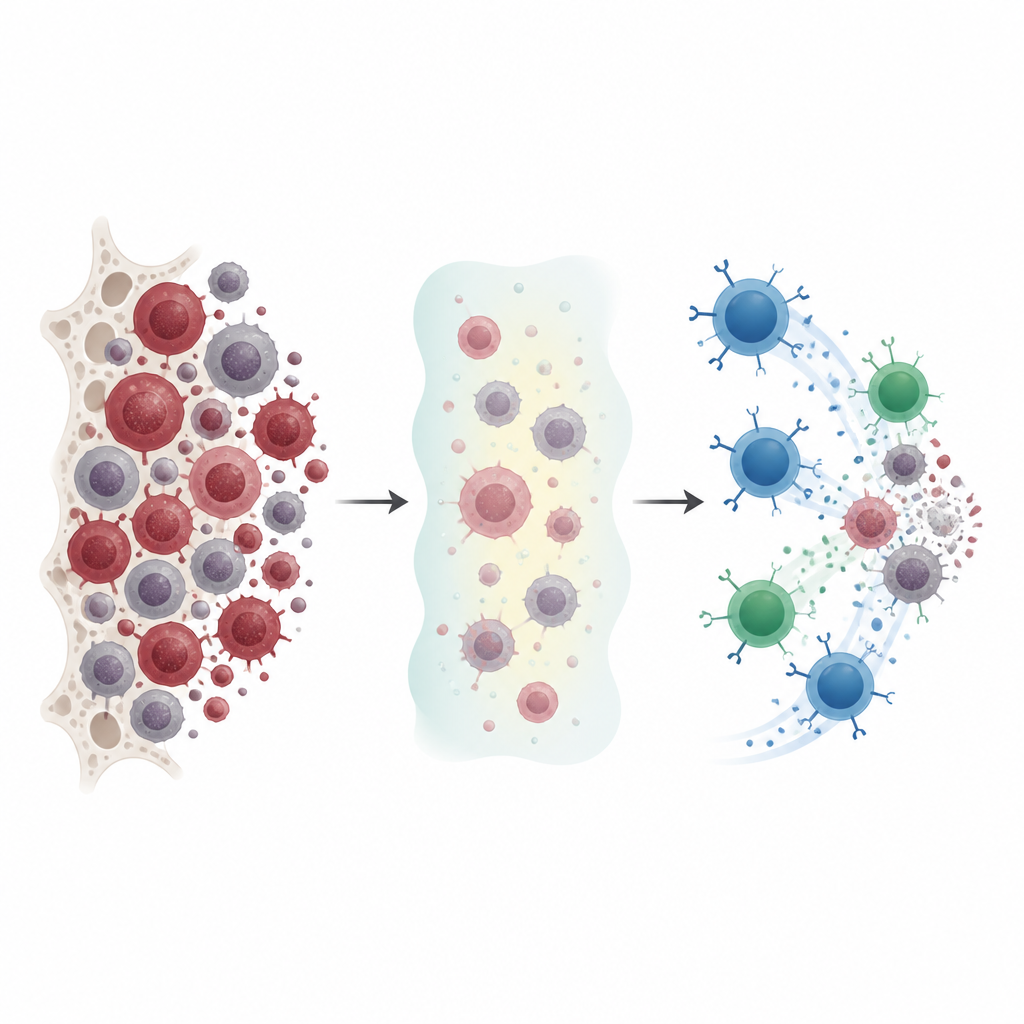
Dlaczego obecne terapie nie wystarczają
Lekarze często stosują w ostrej białaczce szpikowej leki zwane hipometylującymi, które subtelnie reprogramują komórki nowotworowe zamiast je bezpośrednio niszczyć. Te leki mogą spowalniać chorobę i ułatwiać układowi odpornościowemu dostrzeżenie komórek nowotworowych, ale remisje są niepełne i wielu pacjentów doświadcza nawrotów. Autorzy przeanalizowali, jak te leki zmieniają powierzchnię komórek białaczkowych i czy zmiany te można wykorzystać jako słaby punkt, który ukierunkowana terapia immunologiczna mogłaby wykorzystać.
Ułatwianie rozpoznania komórek białaczki
Na liniach komórkowych białaczki w hodowlach i w modelach mysich badacze wykazali, że długotrwałe, niskodawkowe stosowanie leków hipometylujących konsekwentnie sprawia, że komórki nowotworowe stają się bardziej „widoczne” dla układu odpornościowego. Leki zwiększały poziomy CD70 i CD1d oraz grupy markerów stresu, które atakują komórki NK. Nawet komórki białaczkowe z początkowo niskim poziomem CD70 można było skłonić do znacznego zwiększenia jego ekspresji po ekspozycji na leki. U myszy te same leki zarówno spowalniały wzrost białaczki, jak i wzmacniały te immunologicznie widoczne wskaźniki na komórkach nowotworowych w szpiku kostnym, wątrobie i płucach, co sugeruje, że leczenie przekształca pejzaż guza in vivo, nie tylko w naczyniach laboratoryjnych.
Tworzenie gotowych, inteligentnych komórek zabójczych
Aby wykorzystać tę nową podatność, zespół zaprojektował specjalne komórki odpornościowe zwane inwariantnymi komórkami NKT. Jeden produkt, nazwany AlloCAR70-NKT, był hodowany ze szpiku pępowinowego w etapowym systemie kulturowym, podczas gdy drugi powstał z krwi dawcy dorosłego. Oba wyposażono w receptor rozpoznający CD70 i zaprogramowano do uwalniania czynnika wzrostu IL-15, by wspierać ich przetrwanie. Komórki pochodzące z krwi pępowinowej osiągnęły bardzo wysoką czystość, wykazywały jednolitą ekspresję receptora i mogły być wytwarzane w dużych ilościach z jednej jednostki dawcy, co wskazuje na praktyczną ścieżkę do zamrożonych dawek gotowych do użycia dla wielu pacjentów.
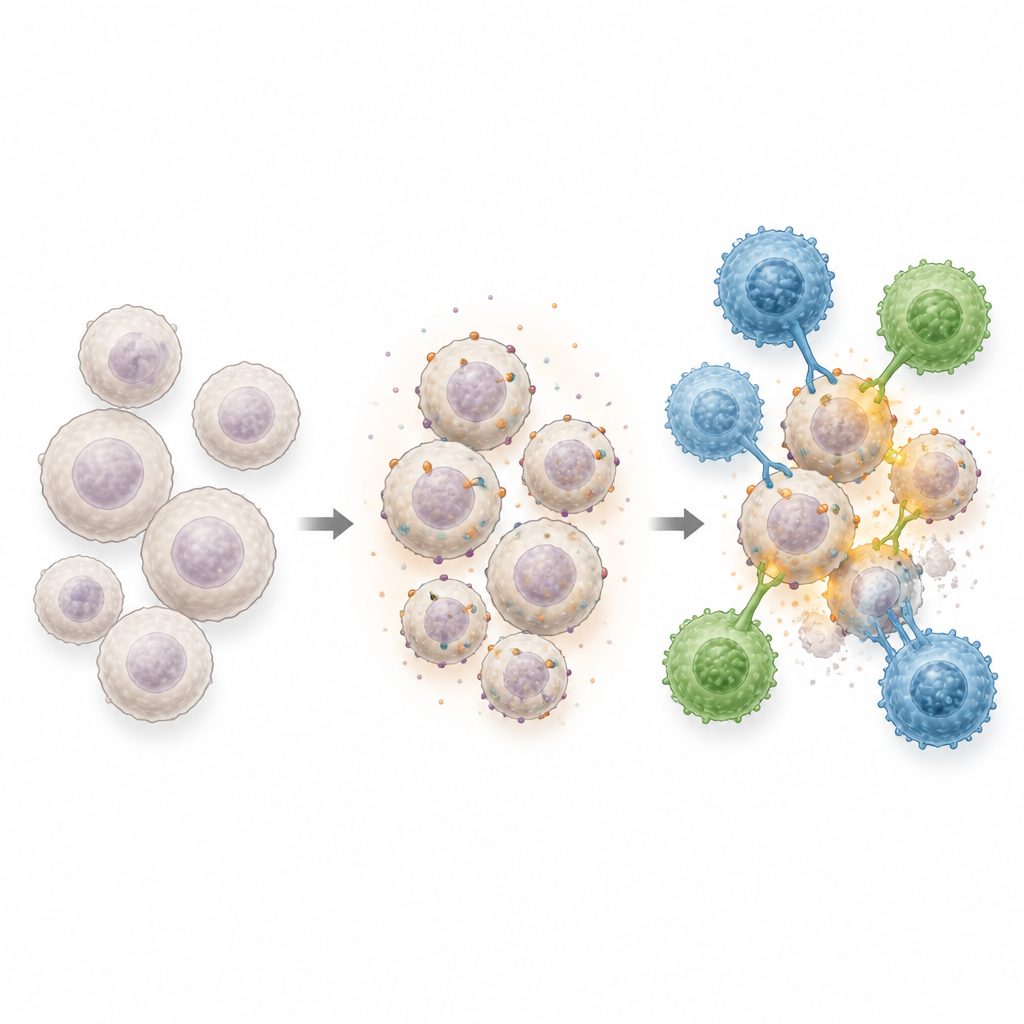
Jak to połączenie atakuje białaczkę
W testach laboratoryjnych zaprojektowane komórki skutecznie niszczyły komórki białaczki eksponujące CD70 lub CD1d, a komórki pochodzące z krwi pępowinowej mogły także atakować przez naturalne receptory komórek NK, dając trzy odrębne sposoby rozpoznawania celów. Gdy komórki białaczki zostały najpierw przygotowane lekami hipometylującymi, zabijanie było znacznie wydajniejsze w różnych typach komórek, szczególnie w przypadku nowotworów, które początkowo miały niewiele CD70. W modelach mysich zaszczepionych agresywną białaczką połączenie leczenia lekami, a następnie podanie AlloCAR70-NKT, eliminowało chorobę, przedłużało przeżycie i wywoływało silną przeciwgurową aktywność odpornościową, nawet tam, gdzie same komórki inżynieryjne były mniej skuteczne. Co ważne, komórki te nie wywołały niebezpiecznych powikłań, takich jak choroba przeszczep przeciwko biorcy czy burze cytokin, które często ograniczają zastosowanie innych terapii komórkowych.
Co to może oznaczać dla pacjentów
Dla czytelników nienaukowych kluczowe przesłanie jest takie, że znana klasa leków na białaczkę może posłużyć do namalowania wyraźniejszych celów na komórkach nowotworowych, a nowy, wyprodukowany wcześniej produkt komórkowy trafia w te cele z kilku kierunków. U zwierząt to uderzenie „jeden-dwa” nie tylko spowolniło białaczkę, ale w niektórych warunkach ją oczyściło bez ciężkich skutków ubocznych obserwowanych przy konwencjonalnych, inżynieryjnych komórkach T. Choć potrzebne są dalsze badania na próbkach pacjentów i w badaniach klinicznych, praca sugeruje, że łączenie leków hipometylujących z gotowymi, inżynieryjnymi komórkami NKT może zaoferować precyzyjniejszą i lepiej tolerowaną opcję leczenia osób z ostrą białaczką szpikową.
Cytowanie: Li, YR., Shen, X., Chen, Y. et al. Synergizing hypomethylating agents with off-the-shelf CD70-targeted chimeric antigen receptor-engineered natural killer T cells for the treatment of acute myeloid leukemia. Leukemia 40, 880–893 (2026). https://doi.org/10.1038/s41375-026-02930-5
Słowa kluczowe: ostra białaczka szpikowa, komórki CAR-NKT, CD70, leki hipometylujące, immunoterapia