Clear Sky Science · nl
Multi-modale huidatlas identificeert een multicellulaire immuun-stromale gemeenschap geassocieerd met verstoorde verhoorning en specifieke T-celexpansie bij atopische dermatitis
Waarom deze jeukende huidaandoening ertoe doet
Atopische dermatitis, vaak eczeem genoemd, treft miljoenen kinderen en volwassenen en veroorzaakt rode, jeukende en gemakkelijk geïrriteerde huid. Artsen weten dat zowel de buitenste barrière van de huid als het immuunsysteem een rol spelen, maar de precieze samenstelling van cellen en signaaluitwisseling in een ontstoken huidgebied was moeilijk in detail te zien. Deze studie gebruikt geavanceerde single-cell-technieken om een gedetailleerde “atlas” van menselijke huid te maken, en onthult welke cellen ontregeld raken bij atopische dermatitis en hoe hun interacties de beschermende laag van de huid kunnen verzwakken en chronische ontsteking aanwakkeren.
Elke cel in gezonde en zieke huid in kaart brengen
Om deze atlas te bouwen, verzamelden onderzoekers kleine punchbiopten van de huid van volwassenen met en zonder atopische dermatitis. Ze analyseerden meer dan 280.000 individuele cellen uit deze monsters en integreerden die vervolgens met meer dan 400.000 cellen uit eerdere studies, wat een gecombineerde kaart van meer dan 700.000 huidcellen opleverde. Met single-cell RNA-sequencing maten ze welke genen elke cel aanzette, en in een subset van T-cellen bepaalden ze ook T-celreceptorsequenties om te volgen welke T-cellen zich hadden vermenigvuldigd als reactie op triggers. Deze aanpak stelde hen in staat 16 brede celklassen en 86 fijnere subtypes te onderscheiden, inclusief zeldzame populaties die meestal gemist worden, zoals volledig verhoornde huidcellen en gespecialiseerde fibroblasten.
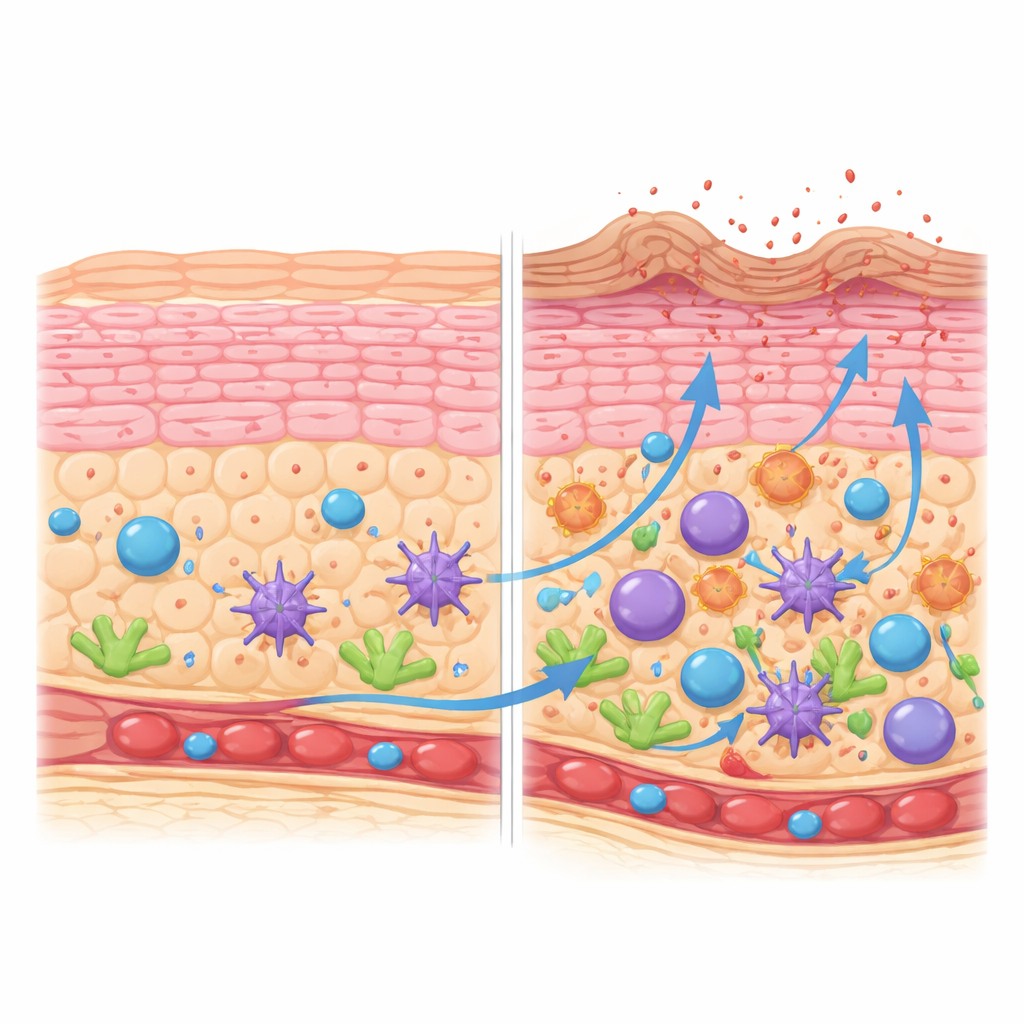
Hoe huidopbouwende cellen van het juiste spoor raken
De barrière van de huid hangt af van keratinocyten die op een ordelijke manier rijpen van de basale laag naar een stevige, verhoornde oppervlakte. Door deze ontwikkelingsroute te reconstrueren toonde het team aan dat keratinocyten in gezonde huid soepel door gedefinieerde stadia gaan en op het juiste moment genen inschakelen die structuur, lipiden en gecontroleerde celdood ondersteunen. In laesies van atopische dermatitis is deze progressie verstoord. Er zijn meer delende keratinocyten en cellen in middelfasen, maar minder cellen die een volledig volwassen, verhoornde toestand bereiken. De bovenste laag is gedomineerd door een minder gevorderd subtype dat minder van de eiwitten tot expressie brengt die nodig zijn om een sterke “steen-en-mortel”-barrière te vormen, en meer kleine stressgerelateerde eiwitten. Deze verhoornde cellen produceren ook teveel ontstekingsmoleculen uit de interleukine-1-familie, waardoor het oppervlak naar irritatie neigt.
Een drukke buurt van immuun- en ondersteunende cellen
Ontstoken atopische huid bevatte niet alleen meer immuuncellen; er trad een georganiseerde verschuiving op in welke cellen aanwezig zijn. Bepaalde dendritische cellen, die antigenen opnemen en presenteren, stapelden zich op langs een rijpingstraject richting een sterk geactiveerde, migrerende toestand. Deze cellen produceerden signalen die T-cellen en innate lymfoïde cellen aantrekken en beïnvloeden. Tegelijkertijd nam een bepaald type fibroblast, gekenmerkt door het chemokine CCL19 en enzymen die met immuunregulatie geassocieerd zijn, toe in de ondersteunende laag van de huid. Deze fibroblasten verhoogden de expressie van genen die betrokken zijn bij antigenpresentatie, het geleiden van immuuncellen en het herstructureren van weefsel, wat suggereert dat het structurele geraamte van de huid actief deelneemt aan het in stand houden van ontsteking in plaats van alleen alles op zijn plek te houden.
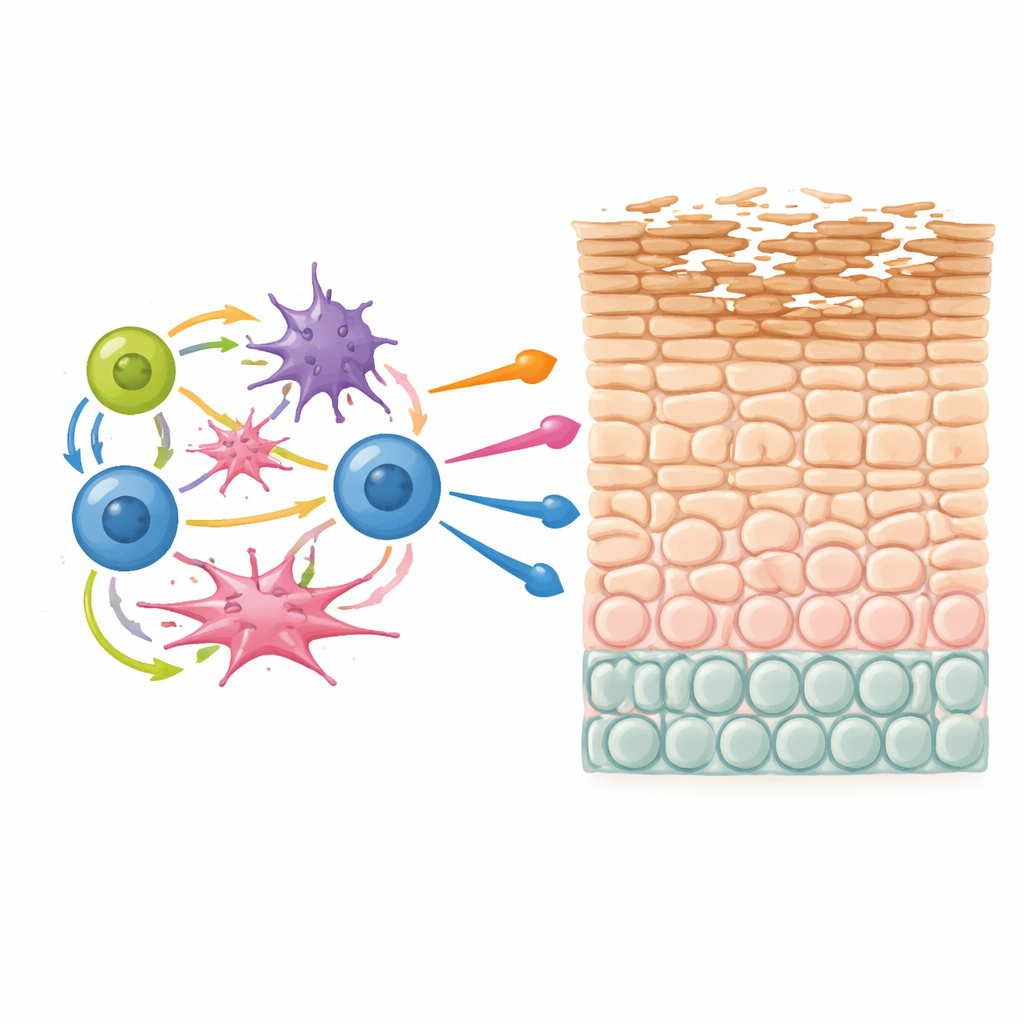
Unieke T-cellen die steeds terugkomen
Een opvallende ontdekking was een populatie T-cellen die hoofdzakelijk in atopische laesies werd gevonden en gelijktijdig drie belangrijke ontstekingsmoleculen produceerde: IL-13, IL-22 en IL-26. Deze T-cellen kwamen voor in zowel helper- als cytotoxische varianten en deelden een gemeenschappelijk genprogramma dat geassocieerd is met jeuk, type-2-allergie en weefselhermodellering. Door genexpressie te koppelen aan T-celreceptorgegevens toonden de onderzoekers aan dat deze drievoudig producerende T-cellen vaak clonaal uitgebreid waren—wat betekent dat een enkele oorspronkelijke T-cel herhaaldelijk zijn trigger had ontmoet en zich had vermenigvuldigd. Dit patroon wijst sterk op chronische stimulatie, waarschijnlijk door aanhoudende omgevings- of zelfafgeleide antigenen in de huid, en identificeert deze cellen als potentiële belangrijke drijvers van de aandoening.
Een zelfversterkende ontstekingslus gekoppeld aan genetica
Toen het team onderzocht hoe celtypen samen in aantal variëren tussen patiënten, identificeerden ze een multicellulaire gemeenschap die herhaaldelijk in laesies verscheen. Deze gemeenschap omvatte de IL-13/IL-22/IL-26 T-cellen, geactiveerde dendritische cellen, delende innate lymfoïde en natural killer-achtige cellen, en CCL19-rijke fibroblasten. Computationele analyse van ligand–receptorparen gaf aan dat deze cellen signalen in positieve terugkoppelingslussen uitwisselen—dendritische cellen rekruteren en activeren T-cellen, T-cellen versterken op hun beurt dendritische cellen en fibroblasten, en innate cellen voegen verdere ontstekingssignalen toe. Veel van de genen die in dit netwerk naar voren komen, inclusief bekende risicogenen zoals IL13 en componenten van de huidbarrière zoals filaggrin, overlappen met regio’s die door grote genetische studies van atopische dermatitis en verwante allergische ziekten zijn geïdentificeerd. Dit suggereert dat erfelijke varianten mensen ertoe kunnen aanzetten precies deze instabiele gemeenschap te vormen, die vervolgens keratinocytenrijping verstoort en de barrière verzwakt.
Wat dit betekent voor mensen met eczeem
Gezamenlijk tonen deze bevindingen aan dat atopische dermatitis een probleem is van een hele buurt van cellen in plaats van een enkele schuldige. Een gespecialiseerde groep T-cellen, dendritische cellen, fibroblasten en innate lymfoïde cellen lijken elkaar vast te zetten in een ontstekte toestand die de capaciteit van de huid om correct te verhornenen en zich te sluiten ondermijnt. Omdat veel huidige en opkomende medicijnen juist de signalen binnen dit netwerk beïnvloeden, helpt de nieuwe atlas verklaren waarom sommige behandelingen werken, waarom andere slechts een subset van patiënten helpen, en waar nieuwe medicatiedoelen gezocht kunnen worden. Voor mensen met eczeem wijst dit werk op toekomstige therapieën die niet alleen immuunoveractiviteit kalmeren, maar ook de huidbarrière herstellen door de schadelijke cellulaire dialogen te doorbreken die de aandoening in stand houden.
Bronvermelding: Fiskin, E., Eraslan, G., Alora-Palli, M.B. et al. Multi-modal skin atlas identifies a multicellular immune-stromal community associated with disrupted cornification and specific T cell expansion in atopic dermatitis. Nat Commun 17, 3194 (2026). https://doi.org/10.1038/s41467-026-69587-7
Trefwoorden: atopische dermatitis, huidbarrière, single-cell atlas, immuuncellen, eczeemgenetica