Clear Sky Science · it
Atlante cutaneo multimodale identifica una comunità immuno-stromale multicellulare associata a cornificazione disturbata e a un’espansione specifica delle cellule T nella dermatite atopica
Perché questa malattia pruriginosa è importante
La dermatite atopica, spesso chiamata eczema, colpisce milioni di bambini e adulti con pelle arrossata, pruriginosa e facilmente irritabile. I medici sanno che sono coinvolti sia lo strato esterno della pelle sia il sistema immunitario, ma la composizione esatta di cellule e segnali all’interno di una zona di pelle infiammata è stata difficile da osservare nei dettagli. Questo studio utilizza tecniche all’avanguardia a singola cellula per creare un dettagliato “atlante” della pelle umana, rivelando quali cellule si comportano in modo anomalo nella dermatite atopica e come le loro interazioni possano indebolire lo strato protettivo della pelle e alimentare l’infiammazione cronica.
Mappare ogni cellula nella pelle sana e malata
Per costruire questo atlante, i ricercatori hanno raccolto piccole biopsie cutanee da adulti con e senza dermatite atopica. Hanno analizzato più di 280.000 singole cellule da questi campioni, integrandole poi con oltre 400.000 cellule provenienti da studi precedenti, ottenendo una mappa combinata di oltre 700.000 cellule cutanee. Utilizzando il sequenziamento dell’RNA a singola cellula, hanno misurato quali geni ogni cellula stava attivando e, in una sottopopolazione di cellule T, hanno anche letto le sequenze del recettore delle cellule T per tracciare quali cellule T si erano moltiplicate in risposta a stimoli. Questo approccio ha permesso di distinguere 16 classi cellulari ampie e 86 sottotipi più fini, inclusi popolazioni rare solitamente trascurate, come le cellule completamente cornificate e fibroblasti specializzati.
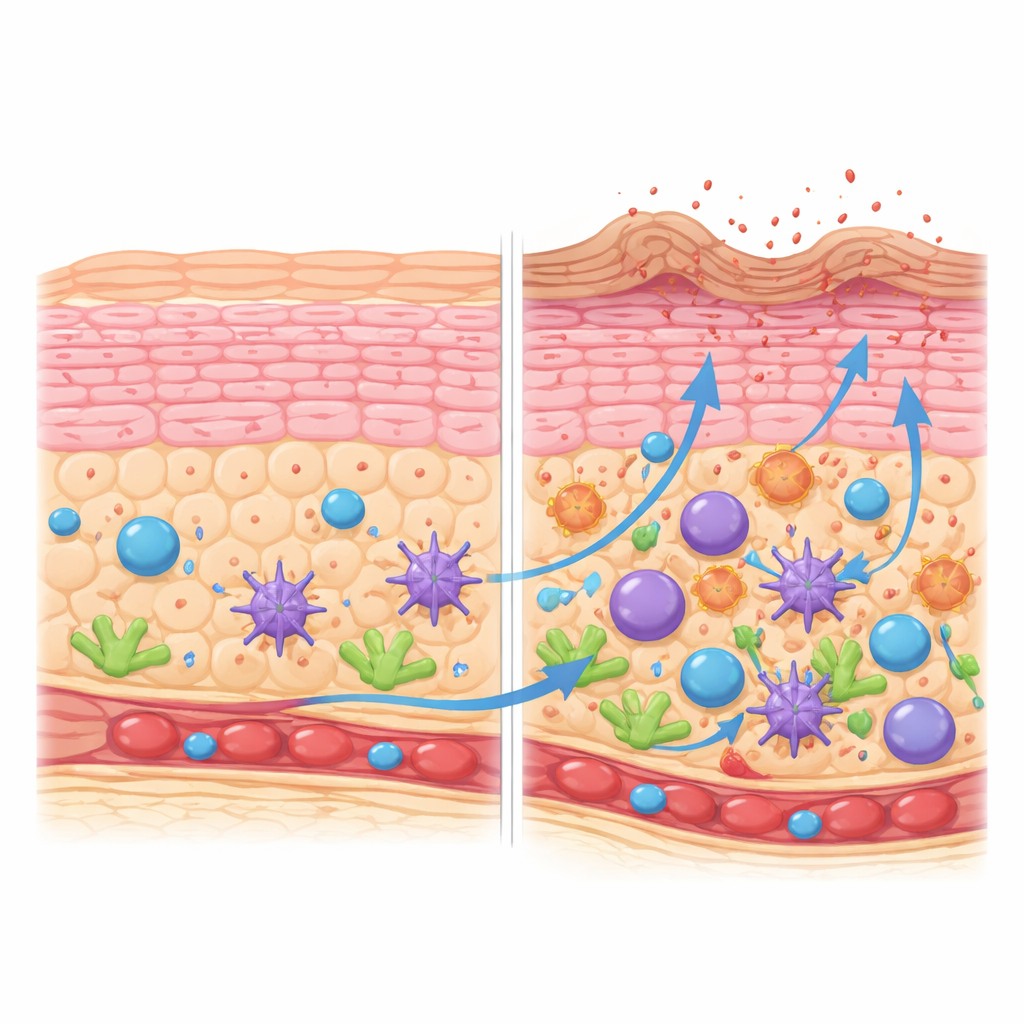
Come le cellule che costruiscono la pelle deviano dal percorso
La barriera cutanea dipende dalla maturazione dei cheratinociti in un percorso ordinato dalla base fino a una superficie dura e cornificata. Ricostruendo questo percorso, il team ha mostrato che nella pelle sana i cheratinociti progrediscono in modo fluido attraverso stadi definiti, attivando i geni che supportano la struttura, i lipidi e la morte cellulare controllata nei momenti giusti. Nelle lesioni da dermatite atopica, questa progressione è distorta. Ci sono più cheratinociti in divisione e cellule a stadio intermedio, ma meno cellule che raggiungono uno stato completamente maturo e cornificato. Lo strato superficiale è sbilanciato verso un sottotipo meno avanzato che esprime meno delle proteine necessarie per formare una barriera “mattone-e-malta” forte, e più piccole proteine legate allo stress. Queste cellule cornificate producono inoltre in eccesso molecole infiammatorie della famiglia delle interleuchine 1, spingendo la superficie verso l’irritazione.
Un quartiere affollato di cellule immunitarie e di supporto
La pelle atopica infiammata non conteneva soltanto più cellule immunitarie; mostrava uno spostamento organizzato di chi è presente. Alcune cellule dendritiche, che catturano e presentano antigeni, si accumulavano lungo un percorso di maturazione verso uno stato altamente attivato e migratorio. Queste cellule producevano segnali che attirano e modulano cellule T e cellule linfoidi innate. Allo stesso tempo, un particolare tipo di fibroblasto, caratterizzato dalla chemokina CCL19 ed enzimi associati alla regolazione immunitaria, si espandeva nello strato di supporto della pelle. Questi fibroblasti aumentavano l’espressione di geni coinvolti nella presentazione di antigeni, nell’orientare le cellule immunitarie e nel rimodellamento dei tessuti, suggerendo che l’impalcatura strutturale della pelle partecipa attivamente al mantenimento dell’infiammazione anziché limitarsi a sostenere tutto.
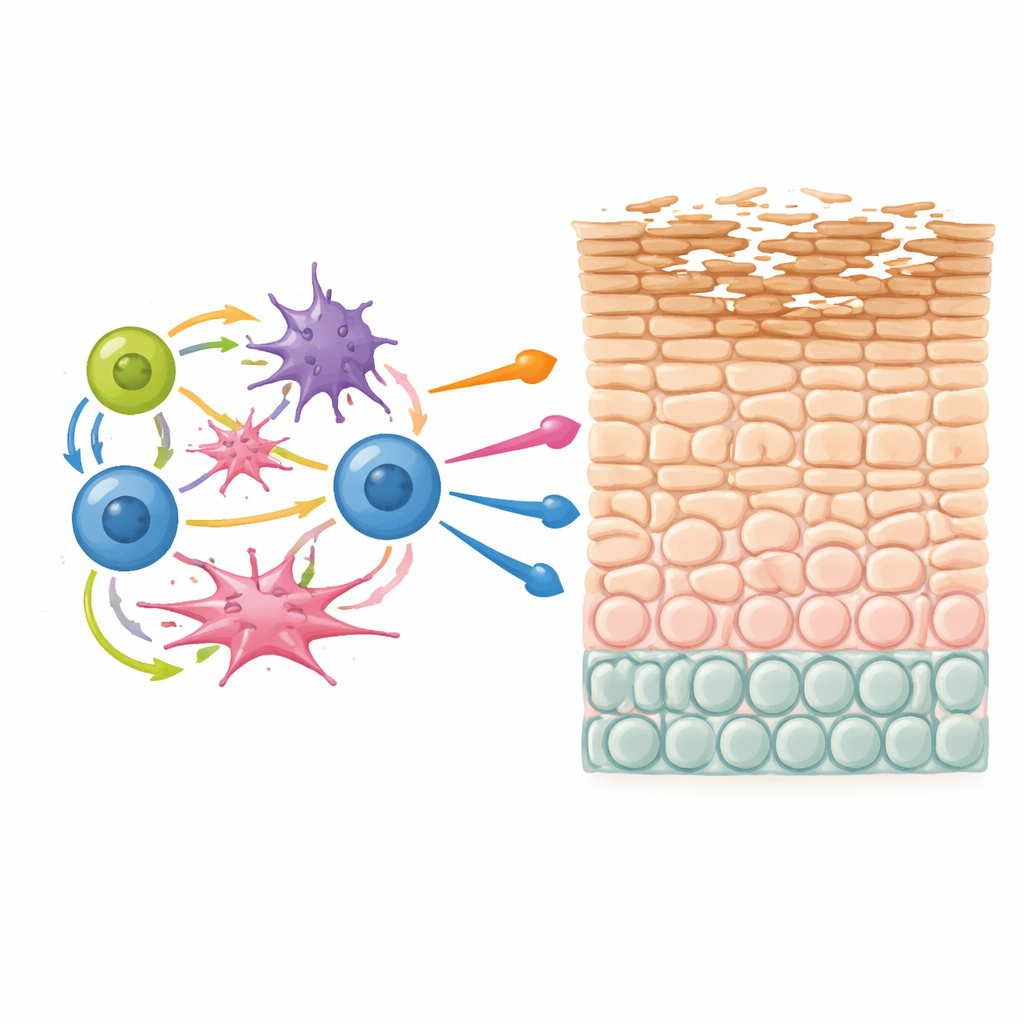
Cellule T uniche che ritornano continuamente
Una scoperta notevole è stata una popolazione di cellule T trovata principalmente nelle lesioni della dermatite atopica che produceva simultaneamente tre molecole infiammatorie chiave: IL-13, IL-22 e IL-26. Queste cellule T erano presenti sia in forme helper sia citotossiche e condividevano un programma genico comune associato al prurito, all’allergia di tipo 2 e al rimodellamento tissutale. Collegando l’espressione genica ai dati del recettore delle cellule T, i ricercatori hanno mostrato che queste cellule T triple produttrici erano spesso clonalmente espanse — il che significa che una singola cellula T originaria aveva ripetutamente incontrato il suo stimolo e si era moltiplicata. Questo schema suggerisce fortemente una stimolazione cronica, probabilmente da antigeni ambientali persistenti o derivati dal sé nella pelle, e identifica queste cellule come potenziali driver chiave della malattia.
Un circuito infiammatorio auto-rinforzante legato alla genetica
Quando il team ha esaminato come i tipi cellulari aumentano e diminuiscono insieme tra i pazienti, ha identificato una comunità multicellulare che ricorreva ripetutamente nelle lesioni. Questa comunità includeva le cellule T IL-13/IL-22/IL-26, cellule dendritiche attivate, cellule linfoidi innate e cellule simili a natural killer in ciclo, e fibroblasti ricchi di CCL19. L’analisi computazionale delle coppie ligando–recettore ha indicato che queste cellule scambiano segnali in circuiti di retroazione positiva — le cellule dendritiche reclutano e attivano le cellule T, le cellule T a loro volta potenziano dendritiche e fibroblasti, e le cellule innate aggiungono ulteriori segnali infiammatori. Molti dei geni evidenziati in questa rete, inclusi noti geni di rischio come IL13 e componenti della barriera cutanea come la filaggrina, si sovrappongono a regioni identificate da ampi studi genetici sulla dermatite atopica e sulle malattie allergiche correlate. Ciò suggerisce che varianti ereditarie possono predisporre le persone a formare proprio questa comunità instabile, che poi disturba la maturazione dei cheratinociti e indebolisce la barriera.
Cosa significa per chi convive con l’eczema
Nel complesso, questi risultati mostrano la dermatite atopica come un problema di un intero “quartiere” di cellule piuttosto che di un singolo colpevole. Un gruppo specializzato di cellule T, cellule dendritiche, fibroblasti e cellule linfoidi innate sembra intrappolarsi in uno stato infiammatorio che interferisce con la capacità della pelle di cornificare e sigillarsi correttamente. Poiché molti farmaci attuali e in sviluppo prendono di mira proprio i segnali condivisi all’interno di questa rete, il nuovo atlante aiuta a spiegare perché alcuni trattamenti funzionano, perché altri aiutano solo sottogruppi di pazienti e dove potrebbero trovarsi nuovi bersagli farmacologici. Per le persone con eczema, questo lavoro indica terapie future che non solo calmano la sovraattività immunitaria ma ripristinano anche la barriera cutanea interrompendo le conversazioni cellulari dannose che mantengono la malattia.
Citazione: Fiskin, E., Eraslan, G., Alora-Palli, M.B. et al. Multi-modal skin atlas identifies a multicellular immune-stromal community associated with disrupted cornification and specific T cell expansion in atopic dermatitis. Nat Commun 17, 3194 (2026). https://doi.org/10.1038/s41467-026-69587-7
Parole chiave: dermatite atopica, barriera cutanea, atlante a singola cellula, cellule immunitarie, genetica dell’eczema