Clear Sky Science · de
Multimodaler Hautatlas identifiziert eine multizelluläre Immun‑Stroma‑Gemeinschaft, die mit gestörter Verhornung und spezifischer T‑Zell‑Expansion bei atopischer Dermatitis assoziiert ist
Warum diese juckende Hautkrankheit wichtig ist
Atopische Dermatitis, oft Ekzem genannt, betrifft Millionen von Kindern und Erwachsenen und führt zu geröteter, juckender und leicht reizbarer Haut. Ärztinnen und Ärzte wissen, dass sowohl die äußere Hautbarriere als auch das Immunsystem beteiligt sind, doch welche Zellen und Signale genau in einem entzündeten Hautareal zusammenwirken, war bislang schwer im Detail zu erfassen. Diese Studie nutzt moderne Einzelzellmethoden, um einen detaillierten „Atlas“ der menschlichen Haut zu erstellen und zeigt, welche Zellen bei atopischer Dermatitis fehlverhalten und wie ihre Interaktionen die Schutzschicht der Haut schwächen und chronische Entzündung antreiben können.
Jede Zelle in gesunder und kranker Haut kartieren
Um diesen Atlas zu erstellen, entnahmen Forschende kleine Stanzbiopsien aus der Haut von Erwachsenen mit und ohne atopische Dermatitis. Sie analysierten mehr als 280.000 einzelne Zellen aus diesen Proben und integrierten diese Daten mit über 400.000 Zellen aus früheren Studien, was eine kombinierte Karte von mehr als 700.000 Hautzellen ergab. Mithilfe der Einzelzell‑RNA‑Sequenzierung bestimmten sie, welche Gene in jeder Zelle aktiviert sind, und in einer Teilmenge von T‑Zellen bestimmten sie zusätzlich T‑Zell‑Rezeptorsequenzen, um nachzuverfolgen, welche T‑Zellen sich als Reaktion auf Auslöser vermehrt hatten. Dieser Ansatz erlaubte die Unterscheidung von 16 groben Zellklassen und 86 feineren Subtypen, einschließlich seltener Populationen, die sonst oft übersehen werden, wie vollständig verhorntete Hautzellen und spezialisierte Fibroblasten.
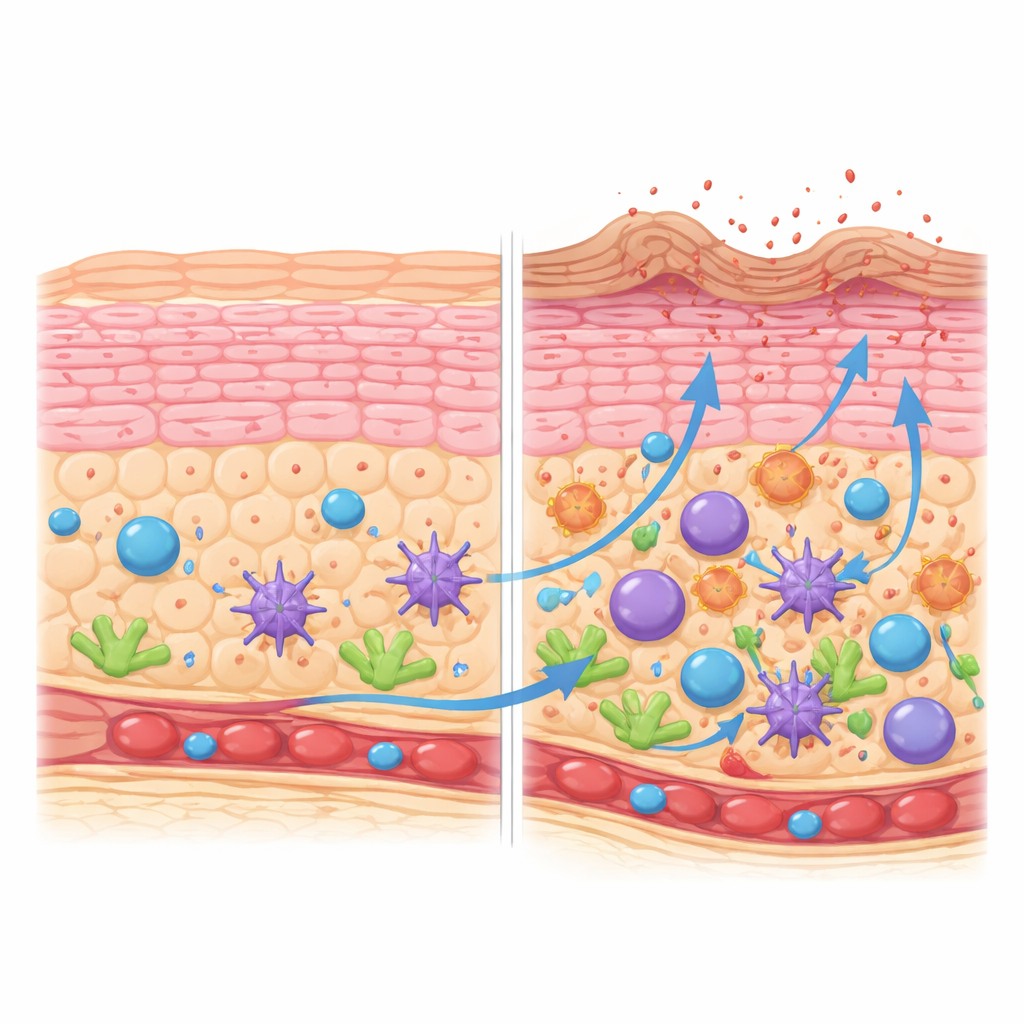
Wie hautbildende Zellen vom Kurs abkommen
Die Barrierefunktion der Haut beruht darauf, dass Keratinozyten in einer geordneten Abfolge von der Basalschicht zu einer widerstandsfähigen, verhornten Oberfläche heranreifen. Durch die Rekonstruktion dieses Reifewegs zeigte das Team, dass sich Keratinozyten in gesunder Haut gleichmäßig durch definierte Stadien bewegen und zu den richtigen Zeiten Gene aktivieren, die Struktur, Lipide und kontrollierten Zelltod unterstützen. In Läsionen der atopischen Dermatitis ist dieser Ablauf verzerrt. Es gibt mehr teilende Keratinozyten und Zellen in mittleren Stadien, aber weniger Zellen, die einen vollständig ausgereiften, verhornten Zustand erreichen. Die oberste Schicht ist zugunsten eines weniger weit entwickelten Subtyps verschoben, der weniger der Proteine exprimiert, die für eine starke „Ziegel‑und‑Mörtel“‑Barriere nötig sind, und mehr kleine Stress‑assoziierte Proteine. Diese verhornten Zellen überproduzieren zudem entzündliche Moleküle aus der Interleukin‑1‑Familie, wodurch die Oberfläche zu Reizbarkeit neigt.
Eine dichte Nachbarschaft aus Immun‑ und Stütz‑Zellen
Entzündete atopische Haut enthielt nicht nur mehr Immunzellen; sie zeigte eine gezielte Umverteilung dessen, wer präsent ist. Bestimmte dendritische Zellen, die Antigene aufnehmen und präsentieren, sammelten sich entlang eines Reifungspfads in Richtung eines hochaktivierten, migratorischen Zustands. Diese Zellen produzierten Signale, die T‑Zellen und angeborene lymphoide Zellen anziehen und formen. Gleichzeitig expandierte ein besonderer Fibroblastentyp, gekennzeichnet durch das Chemokin CCL19 und Enzyme, die mit Immunregulation verbunden sind, in der Stützschicht der Haut. Diese Fibroblasten erhöhten die Expression von Genen, die an Antigenpräsentation, Steuerung von Immunzellen und Gewebeumbau beteiligt sind, was darauf hindeutet, dass das strukturelle Gerüst der Haut aktiv an der Aufrechterhaltung der Entzündung mitwirkt, statt nur als Haltegerüst zu dienen.
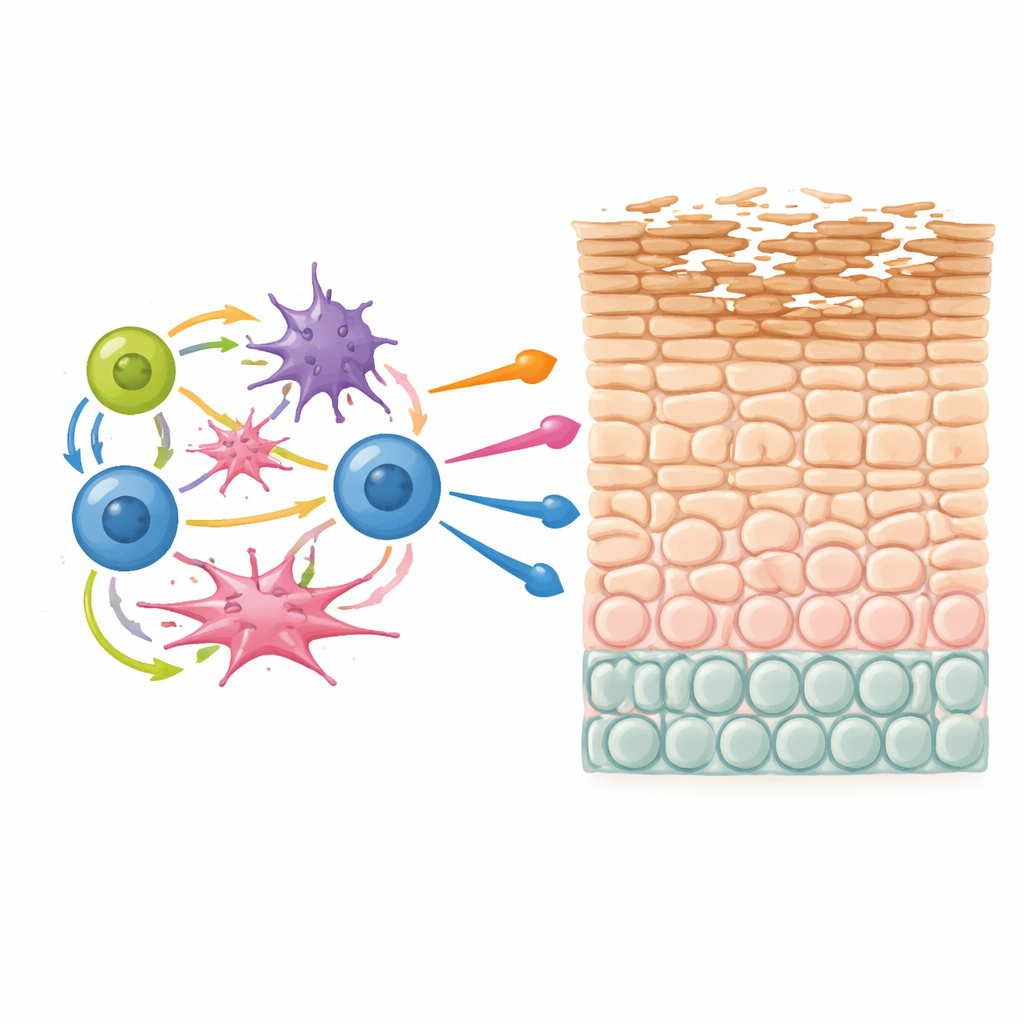
Einzigartige T‑Zellen, die immer wiederkehren
Eine auffällige Entdeckung war eine Population von T‑Zellen, die hauptsächlich in Läsionen der atopischen Dermatitis gefunden wurde und gleichzeitig drei wichtige entzündliche Moleküle produzierte: IL‑13, IL‑22 und IL‑26. Diese T‑Zellen traten sowohl in helfer‑ als auch in zytotoxischen Ausprägungen auf und teilten ein gemeinsames Genprogramm, das mit Juckreiz, Typ‑2‑Allergie und Gewebsumbau assoziiert ist. Durch die Verknüpfung von Genexpression mit T‑Zell‑Rezeptor‑Daten zeigten die Forschenden, dass diese dreifach produzierenden T‑Zellen häufig klonal expandiert waren — das heißt, eine einzelne ursprüngliche T‑Zelle hatte wiederholt auf ihren Auslöser reagiert und sich vermehrt. Dieses Muster deutet stark auf chronische Stimulation hin, wahrscheinlich durch persistente Umwelt‑ oder selbstabgeleitete Antigene in der Haut, und identifiziert diese Zellen als potenzielle Treiber der Krankheit.
Eine sich selbst verstärkende Entzündungsschleife mit genetischer Verknüpfung
Als das Team untersuchte, wie Zelltypen über Patienten hinweg gemeinsam an- und abnehmen, identifizierten sie eine multizelluläre Gemeinschaft, die wiederholt in Läsionen auftrat. Zu dieser Gemeinschaft gehörten die IL‑13/IL‑22/IL‑26 produzierenden T‑Zellen, aktivierte dendritische Zellen, proliferierende angeborene lymphoide und natural killer‑ähnliche Zellen sowie CCL19‑reiche Fibroblasten. Computergestützte Analysen von Ligand‑Rezeptor‑Paaren deuteten darauf hin, dass diese Zellen Signale in positiven Rückkopplungsschleifen austauschen — dendritische Zellen rekrutieren und aktivieren T‑Zellen, T‑Zellen verstärken wiederum dendritische Zellen und Fibroblasten, und angeborene Zellen liefern zusätzliche entzündliche Signale. Viele der in diesem Netzwerk hervorgehobenen Gene, einschließlich bekannter Risikogene wie IL13 und Komponenten der Hautbarriere wie Filaggrin, überschneiden sich mit Regionen, die durch groß angelegte genetische Studien zur atopischen Dermatitis und verwandten allergischen Erkrankungen identifiziert wurden. Das legt nahe, dass vererbte Varianten die Neigung fördern können, genau diese instabile Gemeinschaft zu bilden, die dann die Keratinozytenreifung stört und die Barriere schwächt.
Was das für Menschen mit Ekzem bedeutet
Zusammen zeigen diese Befunde die atopische Dermatitis als Problem einer ganzen Zellnachbarschaft statt eines einzelnen Übeltäters. Eine spezialisierte Gruppe von T‑Zellen, dendritischen Zellen, Fibroblasten und angeborenen lymphoiden Zellen scheint sich gegenseitig in einem entzündlichen Zustand zu verankern, der die Fähigkeit der Haut stört, richtig zu verhornen und sich zu versiegeln. Da viele aktuelle und neue Medikamente genau die innerhalb dieses Netzwerks geteilten Signale anvisieren, hilft der neue Atlas zu erklären, warum manche Behandlungen wirken, warum andere nur Teilmengen der Patienten helfen und wo neue Wirkstoffziele liegen könnten. Für Menschen mit Ekzem weist diese Arbeit auf zukünftige Therapien hin, die nicht nur die Immunüberaktivität beruhigen, sondern auch die Hautbarriere wiederherstellen, indem sie die schädlichen zellulären Dialoge durchbrechen, die die Krankheit am Leben erhalten.
Zitation: Fiskin, E., Eraslan, G., Alora-Palli, M.B. et al. Multi-modal skin atlas identifies a multicellular immune-stromal community associated with disrupted cornification and specific T cell expansion in atopic dermatitis. Nat Commun 17, 3194 (2026). https://doi.org/10.1038/s41467-026-69587-7
Schlüsselwörter: atopische Dermatitis, Hautbarriere, Einzelzell‑Atlas, Immunzellen, Eczema‑Genetik